Qualcuno ritiene la pelle l'organo più esteso del corpo. Può allora un organo così grande non essere influenzato dall'alimentazione? Difficile da credere.
Purtroppo la risposta di alcuni medici per i problemi cutanei è sempre: prendi cortisone.
Un farmaco che blocca l'infiammazione (la risposta del corpo a un insulto) ma non elimina la causa (un insulto che ci portiamo dentro). E ha un sacco di effetti collaterali.
Purtroppo la risposta di alcuni medici per i problemi cutanei è sempre: prendi cortisone.
 |
| https://www.facebook.com/MastCellDisorderSupport/photos/a.546946308779730/1470527629754922/?type=3&theater |
Un farmaco che blocca l'infiammazione (la risposta del corpo a un insulto) ma non elimina la causa (un insulto che ci portiamo dentro). E ha un sacco di effetti collaterali.
Abbiamo già parlato dello stretto legame tra acne e alimentazione, qui ci occuperemo di altre patologie come psoriasi, dermatiti ecc.
L'alimentazione di tipo occidentale, ricca di calorie e povera di nutrienti, è uno dei primi "trigger" delle malattie della pelle, e le diete di esclusione (glutine, latticini ecc) hanno un razionale.
Una recente revisione dei dati sulla psoriasi ha concluso che dermatologo e nutrizionista dovrebbero lavorare in team, tanto per capire la rilevanza dell'argomento.
L'alimentazione di tipo occidentale, ricca di calorie e povera di nutrienti, è uno dei primi "trigger" delle malattie della pelle, e le diete di esclusione (glutine, latticini ecc) hanno un razionale.
Una recente revisione dei dati sulla psoriasi ha concluso che dermatologo e nutrizionista dovrebbero lavorare in team, tanto per capire la rilevanza dell'argomento.
I punti cardine sono probabilmente 4:
- lipidi
- insulina (e glicemia)
- microbiota (e sistema immunitario)
- vitamina D e altri nutrienti
e ovviamente tendono a intersecarsi tra di loro. Spesso i problemi cutanei si riscontrano nei bambini proprio a causa di carenze nutrizionali o alterazioni del microbiota, soprattutto se nati da cesareo o sottoposti ad antibiotici.
I lipidi (o grassi), soprattutto a livello di membrana cellulare, influenzano gli scambi e la fisiologia cellulare. Un eccesso di grassi trans e saturi, che hanno un potenziale infiammatorio, altera la nostra fisiologia.
Ma sono soprattutto i derivati dei grassi polinsaturi omega 3 e omega 6 (tramite metaboliti di COX, LOX ed endocannabinoidi), citochine dalla vita molto breve ma estremamente potenti, a regolare l'infiammazione cutanea.
I grassi hanno un effetto sulla resistenza insulinica (vedi oltre) e sull'espressione genica, ossia stimolano la sintesi di alcune proteine e ne bloccano altre.
In particolare gli omega 3 stimolano i PPARα, che si legano al DNA e favoriscono un pattern proteico antinfiammatorio.
"La comunicazione incrociata tra queste famiglie di lipidi bioattivi suggerisce che le loro attività dovrebbero essere considerate come parte di una rete metabolica più ampia che può contribuire a mantenere la salute della pelle, controllare l'infiammazione e migliorare le patologie cutanee".
Secondo una recentissima review "[pur mancando trial clinici affidabili], una cattiva alimentazione e un basso apporto di acidi grassi omega 3, probabilmente associato a malassorbimento dei grassi causato dalla disbiosi intestinale e dall'infiammazione sistemica, sono associati alla psoriasi. I dati suggeriscono fortemente che si possono avere miglioramenti della gravità della malattia attraverso interventi dietetici, sullo stile di vita e con una maggiore attività fisica".
A proposito di omega 3 l'EAACI, la società europea di allergologia, ha rilasciato una posizione sulla funzione dei grassi in relazione a dermatite atopica (e altre malattie legate ad allergia), chiarendo che gli omega 3 sono solitamente benefici, mentre gli omega 6 sono metabolizzati a composti proinfiammatori, ma sono comunque necessari, suggerendo che "la supplementazione con omega 3 o il consumo di alimenti ricchi di questi grassi (ad esempio, pesce grasso, alcune microalghe e carne di ruminanti allevati con un adeguato esercizio fisico e una dieta a base di erbe) sono probabilmente utili". Tra le altre cose si ribadisce la nocività dei grassi trans, a parte il CLA presente nei prodotti caseari.
L'efficacia degli omega 3 ad alte dosi nella psoriasi è stata confermata anche in una recentissima metanalisi.
L'insulina (o meglio il suo eccesso), che non funziona bene in chi ha sovrappeso e/o sindrome metabolica, in generale aumenta il rischio di malattie dermatologiche, soprattutto autoimmuni. Ed è quindi ben comprensibile come un'alimentazione che tenga alto questo ormone aumenti il rischio e la progressione di queste malattie.
L'insulina infatti cresce generalmente in caso di alimentazione iperglucidica (anche se in alcune persone si alza di più con diete iperlipidiche o iperproteiche) e in caso di sovrappeso, e stimola la proliferazione cellulare e l'alterazione di altri ormoni (androgeni, IGF-1) fondamentali in malattie cutanee come psoriasi, acne, alopecia, acanthosis nigricans, idrosadenite suppurativa, irsutismo.
Come ci insegnano le ultime linee guida sul diabete, l'insulinoresistenza si gestisce con una dieta su misura del paziente, che possa venire incontro ai suoi gusti e abitudini, ma possibilmente con la riduzione drastica di cibi industriali.
Ormai il corretto (eubiosi) o alterato (disbiosi) profilo del microbiota, intestinale e non solo, è correlato con qualsiasi problema di salute.
I nostri microbi, che risiedono soprattutto nell'intestino, ma sostanzialmente in qualsiasi tessuto (nonostante qualcuno creda ancora nella sterilità dei tessuti 😆😆😆), persino nel cervello, hanno una capacità di produrre proteine 100 volte superiore alla nostra. E possono queste proteine non influenzare il sistema immunitario? Solo un asino sesquipedale può pensarlo. I batteri "buoni" (anche se il termine è relativo) rilasciano sostanze che agiscono tenendo sotto controllo le altre popolazioni, che per ragioni "ecologiche" non crescono di numero.
L'alimentazione è il principale modulatore del microbiota, anche della pelle, che ha un proprio microbiota, come spiega questo breve articolo con video sull'importanza di una flora bilanciata.
Inoltre la flora intestinale invia dei segnali metabolici che modulano la funzione delle cellule dermiche (asse intestino-pelle).
A livello dermatologico i microbi contribuiscono all'odore cutaneo, all'attrazione nei confronti delle zanzare e ovviamente allo stato infiammatorio, attraverso anche la proliferazione cellulare tanto importante nella psoriasi.
Insieme a quello intestinale e all'alterata immunità della mucosa (permeabilità intestinale), l'alterazione del microbiota cutaneo contribuisce alla manifestazione e alla progressione della psoriasi, soprattutto modulando l'infiammazione e le funzioni dei cheratinociti. Secondo una teoria i microbi sono in grado di passare dalla pelle (e dall'intestino) al sangue per creare l'infiammazione.
La loro alimentazione è fatta soprattutto da fibre, mentre i cibi raffinati hanno un effetto antibiotico sulla flora amica, spazzandola via e favorendo la crescita di specie patogene.
Producono inoltre tutta una serie di metaboliti: i grassi a catena corta (SCFA), e in particolare il butirrato, appaiono protettivi dalla dermatite atopica, così come la diversità batterica (avere più specie).
Pubblico inoltre un post di Paolo Antolini, esperto di psoriasi:
CHI HA INVERSA O SEBORROICA DEVE STARE MOLTO ATTENTO ALLA GLICEMIA
In ambulatorio abbiamo notato, cosa per altro già nota in letteratura, quanto la glicemia sia importante nella gravità e nelle ricadute da malattie dermatologiche legate a lieviti.
Le persone che hanno frequenti ricadute spesso hanno glicemie da pre-diabete.
E' facilmente immaginabile che a maggior quantità di glucosio nel sangue si assista ad una maggior quantità di glucosio che diffonde nel fluido extra-cellulare e maggior cibo hanno i lieviti che si nutrono con "radici" nella MEC.
Anche se molto della glicemia di base è una questione genetica, se avete genitori diabetici di tipo 2 è assai probabile che abbiate tendenza anche voi ad avere insulino-resistenza e glicemia alta, dieta, attività fisica e giusta integrazione possono fare molto per riuscire a recuperare una certa sensibilità all'insulina e ad una riduzione della glicemia di base.
Vi ricordo che anche una quantità troppo scarsa di carboidrati porta ad un impennarsi del cortisolo e ad un aumento della glicemia per meccanismo di protezione dall'ipoglicemia, quindi anche in questo caso IN MEDIO STAT VIRTUS, digiuni, low carb, lunghe sessioni di allenamento aerobico possono essere dannosi, non come il divano e le merendine, però vanno ben pesati e valutati nello stile di vita.
Tra l'altro, cosa che è particolarmente importante nella dermatite seborroica è l'aumento della quantità di sebo dovuto alla stimolazione glicemica, insulinica e dei fattori IGF1
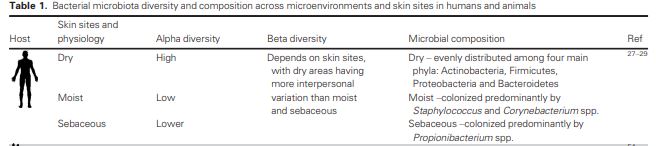
MicrobiotaOrmai il corretto (eubiosi) o alterato (disbiosi) profilo del microbiota, intestinale e non solo, è correlato con qualsiasi problema di salute.
I nostri microbi, che risiedono soprattutto nell'intestino, ma sostanzialmente in qualsiasi tessuto (nonostante qualcuno creda ancora nella sterilità dei tessuti 😆😆😆), persino nel cervello, hanno una capacità di produrre proteine 100 volte superiore alla nostra. E possono queste proteine non influenzare il sistema immunitario? Solo un asino sesquipedale può pensarlo. I batteri "buoni" (anche se il termine è relativo) rilasciano sostanze che agiscono tenendo sotto controllo le altre popolazioni, che per ragioni "ecologiche" non crescono di numero.
L'alimentazione è il principale modulatore del microbiota, anche della pelle, che ha un proprio microbiota, come spiega questo breve articolo con video sull'importanza di una flora bilanciata.
 |
| https://onlinelibrary.wiley.com/doi/pdf/10.1111/vde.12408 |
Inoltre la flora intestinale invia dei segnali metabolici che modulano la funzione delle cellule dermiche (asse intestino-pelle).
A livello dermatologico i microbi contribuiscono all'odore cutaneo, all'attrazione nei confronti delle zanzare e ovviamente allo stato infiammatorio, attraverso anche la proliferazione cellulare tanto importante nella psoriasi.
Insieme a quello intestinale e all'alterata immunità della mucosa (permeabilità intestinale), l'alterazione del microbiota cutaneo contribuisce alla manifestazione e alla progressione della psoriasi, soprattutto modulando l'infiammazione e le funzioni dei cheratinociti. Secondo una teoria i microbi sono in grado di passare dalla pelle (e dall'intestino) al sangue per creare l'infiammazione.
La loro alimentazione è fatta soprattutto da fibre, mentre i cibi raffinati hanno un effetto antibiotico sulla flora amica, spazzandola via e favorendo la crescita di specie patogene.
Producono inoltre tutta una serie di metaboliti: i grassi a catena corta (SCFA), e in particolare il butirrato, appaiono protettivi dalla dermatite atopica, così come la diversità batterica (avere più specie).
La soluzione però non è necessariamente quella utilizzata per le infezioni, ossia gli antibiotici, ma spesso una corretta alimentazione e i probiotici possono essere sufficienti per riequilibrare la flora.
Secondo una revisione i batteri buoni rilasciano dei metaboliti antinfiammatori che modulano il sistema immunitario e possono essere d'aiuto in numerose patologie dermatologiche, come dermatite atopica e da contatto. Lattobacilli e bifidobatteri sembrano i più indicati, e possono essere appunto somministrati come probiotici.
I probiotici sono indicati per "decolonizzare" i patogeni della pelle (in particolare P. aeruginosa e S. aureus).
L. rhamnosus e L. reuteri sono particolarmente indicati nella dermatite atopica.
L. casei riduce l'infiammazione dermica abbassando le citochine infiammatorie, mentre E. coli Nissle 1917 riduce il rischio di dermatite da contatto, e in generale di dermatosi correlate con la disbiosi.
B. infantis, col suo effetto antinfiammatorio, è utile generalmente nella psoriasi, L. sporogenes in quella pustolosa. Altri consigliano L. paracasei per la psoriasi.
I lattobacilli riescono inoltre a ridurre l'acne, associata al batterio P. acnes. Tuttavia i probiotici possono essere dannosi in caso di permeabilità intestinale e soprattutto di squilibrio delle difese immunitarie e autoimmunità, per cui in quei casi può essere meglio iniziare solo con la dieta. Insomma ogni caso va trattato a sé con la competenza di un nutrizionista funzionale.
I probiotici cutanei sono per ora poco diffusi (quasi esclusivamente negli USA) e molto costosi, quindi generalmente si agisce dall'intestino.
Oltre ai probiotici cutanei, anche il trapianto di batteri ha interessanti prospettive nella dermatite atopica (eczema), riducendo lo S. aureus, uno dei responsabili della risposta immunitaria alterata. Inoltre esiste il caso di una donna che l'ha fatto per l'infezione da C. difficile, e ha avuto miglioramento della sua artrite psoriasica.
Staphylococcus aureus è un batterio che vive normalmente nella pelle ma è anche responsabile di alcune malattie infiammatorie. Rilascia delle tossine che compromettono l'integrità della pelle e sono associate con la dermatite atopica. Le riacutizzazioni della malattia sembrano associate a sovracrescita di questo batterio, che possono essere contrastate con batteri "amici" che lo limitano. Inoltre la sua sovracrescita sembra legata anche all'allergia alle arachidi e alla ritardata risoluzione dell'allergia all'uovo.
Invece l'artrite psoriasica, la manifestazione reumatica della psoriasi, è caratterizzata da riduzione di Coprococcus, Akkermansia e Ruminococcus, in maniera simile alle persone con IBD. Non ci sono comunque solo i batteri. La Malassezia è un fungo che spesso si ritrova nella cute di chi soffre di dermatite seborroica (comunemente manifestata come forfora) e pelle grassa, e potrebbe essere implicata nella patogenesi del morbo di Crohn.
La Candida è invece notoriamente collegata con alcune forme di psoriasi.
L'uso di alimenti fermentati con azione probiotica (crauti, giardiniera, kefir ecc) in gravidanza riduce il rischio di dermatite atopica nella prole. Il tè kombucha, un alimento fermentato ricco di probiotici, può aiutare nella dermatite seborroica.
Malassezia e (ancora una volta) S. aureus sono i 2 agenti microbici più probabili nella dermatite seborroica.
Le persone con psoriasi, dermatite atopica e rinite allergica sembrano predisposte per la micosi del piede, forse proprio per la loro alterazione del microbiota e le infezioni micotiche che li caratterizzano. Inoltre le persone con idrosadenite suppurativa dovrebbero evitare gli alimenti con S. cerevisiae (lievito di birra), come vini, pane e prodotti da forno.La Candida è invece notoriamente collegata con alcune forme di psoriasi.
Tra gli altri nutrienti, forse la vitamina D è quella più importante.
La vitamina D si forma grazie all'esposizione al sole, e appare tuttora controverso se sia più dannosa l'esposizione al sole o la sua carenza, visto che il melanoma colpisce in egual misura le persone senza esposizione.
Il ruolo protettivo e/o terapeutico della vitamina D è stato accertato in malattie della pelle come lupus eritematoso, ittiosi, dermatite atopica, idrosadenite suppurativa, acne, alopecia areata, alopecia androgenetica, melanoma e altri tumori cutanei.
"I pazienti con disturbi della pelle tendono ad evitare l'esposizione al sole e questa pratica, insieme alla fotoprotezione, può mettere questa categoria di pazienti a rischio di carenza di vitamina D. Il mantenimento di una concentrazione sierica di vitamina D entro livelli normali è necessario in dermatite atopica, psoriasi, vitiligine, eruzione polimorfa, micosi, alopecia areata, lupus eritematoso sistemico e pazienti con melanoma".
Esiste un protocollo chiamato Cohimbra, dal medico brasiliano che l'ha messo in pratica, in cui grosse dosi di vitamina D vengono utilizzate per la cura di malattie autoimmuni come la psoriasi. Questo è però un metodo da affrontare con un medico competente e preparato, ma in ogni caso la vitamina D va integrata nelle persone carenti con psoriasi, esiste una correlazione inversa tra livelli di questa vitamina e severità della malattia.
5000 unita di vitamina D al giorno abbinate alla terapia per dermatite atopica migliorano la severità della malattia, e chi ha livelli più alti è protetto dalla malattia.
Fumo, interferenti endocrini e inquinamento riducono i livelli di vitamina D attiva, impedendo la sua trasformazione.
I folati dovrebbero essere usati per ridurre gli effetti collaterali del metotrexato, un farmaco assunto da chi ha malattie autoimmuni. Anche chi ha omocisteina alta e mutazione MTHFR dovrebbe assumere folati attivi e metil-B12
La biotina, un'altra vitamina, può essere utile nella dermatite seborroica.
Selenio e zinco sono ritenuti modulatori del sistema immunitario. Il primo si è rivelato efficace nella psoriasi, mentre lo zinco è utile nella idrosadenite suppurativa, e la sua carenza aumenta i tempi di guarigione delle ferite.
Il selenio potrebbe aumentare il rischio di alcuni tumori cutanei.
Lo stress ossidativo attiva lo stato infiammatorio e la proliferazione dei cheratinociti nella psoriasi, per cui le proantocianidine (polifenoli naturali) possono essere utili nel trattamento, aumentando Treg e riducendo Th17, il tipico sbilanciamento immunitario delle malattie autoimmuni. Anche l'astaxantina, antiossidante di origine marina, può essere utile in generale nelle malattie infiammatorie cutanee. Probabilmente i nutraceutici sono il futuro dei trattamenti per la pelle.
La frutta sembra proteggere dalla dermatite seborroica, ma non grazie agli antiossidanti.
Nella vitiligine si sono dimostrati utili una dieta di buona qualità, la curcuma, il ginkgo biloba e il tè verde (sotto forma di estratto di EGCG).
Il sale da cucina (cloruro di sodio) può favorisce la crescita di Staphylococcus aureus, e aggravare così la reazione allergica (atopia) e la dermatite atopica. Nella pelle delle persone con questa patologia si riscontrano maggiori quantità di sale.
I carotenoidi e il loro derivato vitamina A (retinolo) sono importanti modulatori della risposta immunitaria attraverso un recettore chiamato RXR. Le persone con dermatite atopica hanno bassi livelli di queste sostanze, probabilmente dovuti ad una dieta di scarsa qualità, con pochi vegetali e carni, pesce e uova di allevamenti intensivi, e così alterata attivazione di RXR che aumenta il rischio di infiammazione.
Nella sclerosi sistemica se c'è un coinvolgimento della pelle si ha probabilmente una carenza di vitamina C.
Altri rimedi
Anche la fitoterapia funziona molto bene nella dermatite atopica (DA), ad esempio l'olio di enotera, grazie al contenuto di acido gamma linolenico, riduce la severità della malattia in una dose di 450mg per 4 mesi.
In generale la DA si può gestire tenendo conto delle allergie alimentari.
Alcune evidenze suggeriscono che il digiuno (in maniera sensata, tipo 16:8) sia una pratica utile, ma sono necessari studi migliori.
Aggiornamento 24/7/2019
I batteri regolano il rapporto tra Treg e Th17 e di conseguenza l'infiammazione.
Aggiornamento 25/7/2019
La carenza di zinco aumenta il rischio di dermatite atopica
Aggiornamento 27/7/2019
In quasi il 40% dei parti si utilizzano antibiotici, principalmente per prevenire l'infezione da streptococchi del gruppo B (GBS).
"I benefici di questa terapia (IAP) devono essere valutati rispetto ai potenziali (soprattutto a lungo termine) effetti avversi. Ciò richiederà studi più ampi con un follow-up più lungo per studiare l'effetto della IAP sul microbiota intestinale dei neonati e mettere in relazione i cambiamenti con gli esiti clinici più avanti nella vita. Una volta che la relazione tra il microbiota intestinale e lo sviluppo del sistema immunitario sarà più chiara, interventi come l'allattamento esclusivo al seno, la somministrazione di probiotici mirati o la terapia fagica potranno essere usati come terapia adiuvante nei neonati esposti agli antibiotici. Inoltre, lo sviluppo riuscito di un vaccino GBS contribuirebbe a ridurre la necessità di IAP".
Con gli antibiotici si ha una perdita di lattobacilli, bifidobatteri ecc, con aumento del rischio di malattie autoimmuni, allergie ecc.
Una flora intestinale sbilanciata produce 12,13-diHOME. Questo composto riduce il numero di T-reg, i globuli bianchi che inducono la tolleranza verso alimenti e antigeni. Più aumenta 12,13-diHOME, più aumenta il rischio di allergie. Ecco perché allattamento, alimentazione e probiotici sono una risorsa nel prevenire e gestire le allergie e l'asma.
Aggiornamento 30/7/2019
L'acido gamma linolenico (GLA) può essere benefico in alcune condizioni dermatologiche (come acne, eczema, calvizie), malattie autoimmuni, sindrome dell'occhio secco, asma, neuropatia diabetica.
Aggiornamento 1/8/2019
Ieri a SuperquarkRai è stato detto che le arachidi non vanno introdotte prima dell'anno di età. Questo non corrisponde alle ultime conoscenze e linee guida, secondo cui vanno introdotte precocemente (4-6 mesi,contestualmente al normale svezzamento), soprattutto in bambini ad alto rischio (che presentano eczema per esempio). Sappiamo oggi che ritardare l'introduzione aumenta il rischio di allergia
Aggiornamento 3/8/2019
Vitamina A e i caroteni precursori sono protettivi dal carcinoma cutaneo a cellule squamose
Aggiornamento 13/8/2019
Il microbiota modula la reazione allergica e i probiotici possono aiutare.
Aggiornamento 26/8/2019
Nelle persone con psoriasi si osservano aumenti di Actinobacteria e Firmicutes, e in particolare di Ruminoccocus gnavus, Dorea formicigenerans e Collinsella aerofaciens, mentre Prevotella copri e Parabacteroides distasonis sono ridotti.
Alcuni consigli per i probiotici cutanei
L'alopecia areata potrebbe essere connessa con alcuni microbi, ma non sono state individuate particolari marker.
Aggiornamento 27/8/2019
Nel modello animale, somministrare topicamente sodio butirrato induce i Treg cutanei e riduce l'infiammazione tipica delle malattie cutanee
Aggiornamento 30/8/2019
Rielaborare il microbiota con dieta e integrazione riduce il colesterolo e l'aterosclerosi, sopprime la produzione dei messaggeri infiammatori, migliora l'integrità della barriera intestinale, ribilancia acidi grassi e sali biliari in maniera positiva
Aggiornamento 31/8/2019
Sebbene l'uso sia solo promettente al momento, esistono le basi per utilizzare i prebiotici per bilanciare la flora in modo da migliorare sintomi allergici cutanei, alimentari e respiratori. La miglior "finestra d'opportunità" per la prevenzione appare essere la gravidanza, mentre la somministrazione nei neonati ha dato risultati limitati.
Aggiornamento 13/9/201
Alcuni nutrienti possono essere usati topicamente nella dermatite atopica, come la vitamine B, C ed E, mentre la D può anche far peggiorare. Magnesio, zinco e iodio sembrano far migliorare la situazione attraverso effetti antinfiammatori e antimicrobici
Aggiornamento 17/9/2019
Le allergie sono in aumento, grazie soprattutto a fattori ambientali
Aggiornamento 19/9/2019
Da anni ci battiamo perché si tenga conto dell'influenza della dieta nelle malattie autoimmuni. Uno dei legami è rappresentato dal glucosio, che quando è in eccesso stimola la produzione dei Th-17, globuli bianchi corresponsabili delle malattie autoimmuni.
L'iperglicemia, che può essere cronica o postprandiale derivata da un bel piatto di pasta o una bibita zuccherata, stimola lo stress mitocondriale e così il rilascio di fattori che promuovono i Th-17. Gli scienziati concludono con "I nostri risultati qui possono fornire una possibile spiegazione per l'aumento delle risposte delle cellule Th17 sia nei pazienti diabetici di tipo 1 che di tipo 2 ... [e] forniscono meccanismi cellulari [che spiegano come il] consumo a lungo termine di bevande ad alto contenuto di saccarosio ... [aggravano] la patogenesi dell'autoimmunità nei topi ... oltre all'alterazione del microbiota intestinale".
Aggiornamento 20/9/2019
Le afte ricorrenti possono essere associate sia a problemi tiroidei che a carenze nutrizionali come vitamina B12, folati, ferro, anemia e iperomocisteinemia
Aggiornamento 21/9/2019
In un gruppo di bambini cinesi quelli con asma e rinite avevano meno bifidobatteri ma uguali lattobacilli, suggerendo che la carenza dei primi può portare allo sbilanciamento immunitario responsabile delle allergie.
Aggiornamento 22/9/2019
S. boulardii è efficace quanto la nistatina (antimicotico) nel prevenire le infezioni fungine nei bambini prematuri, e ha anche meno effetti collaterali
Aggiornamento 7/10/2019
La Malassezia (ma non la candida o i saccaromiceti), oltre a essere responsabile di forfora e dermatite, può accelerare la tumorigenesi, a livello pancreatico, dermico e intestinale.
Aggiornamento 24/10/2019
I mastociti (o mastcellule) sono noti per svolgere un ruolo cruciale nella manifestazione di malattie allergiche e non allergiche. Rilasciano l'istamina, il mediatore dell'allergia. Una dieta ricca in fibre (il contrario della tipica dieta occidentale) porta alla fermentazione da parte dei batteri e alla produzione di butirrato, grasso a catena corta che blocca il rilascio di istamina e inibisce in diverse vie i mastociti. Questo può portare ad un miglioramento di tutte le malattie legate all'istamina, come allergie alimentari, dermatite atopica, IBD, asma.
Aggiornamento 2/11/2019
Le persone con patologie cutanee hanno alterazioni del microbiota della pelle (e dell'intestino).
In particolare le persone con dermatite atopica hanno colonizzazione di S. aureus e ridotta diversità, insieme ad alterato metabolismo del triptofano, mentre la psoriasi è associata a più specie, inclusa una maggiore colonizzazione da parte di C. simulans e C. kroppenstedtii e una perdita di Lactobacillus, P. acnes e Corynebacterium spp. "L'abbondanza di S. aureus e le tossine e i metaboliti prodotti dai batteri hanno un effetto sulla struttura di supporto e sui meccanismi di difesa della pelle".
Aggiornamento 5/11/201
La sclerodermia o sclerosi sistemica è una malattia autoimmune che colpisce pelle, mucose e tessuti connettivi. Il 60% degli affetti soffre anche di SIBO. Curare la SIBO con probiotici (in questo caso S. boulardi) migliora i sintomi gastrointestinali, soprattutto se abbinati agli antibiotici.
Aggiornamento 9/11/2019
La "fotobiomodulazione", l'uso di certe luci a fini terapeutici, altera il microbiota, potenzialmente aumentando batteri ritenuti benefici e migliorando numerose condizioni.
Aggiornamento 14/11/2019
Le condizioni di allergia e sensibilità ai lieviti, che esistono nonostante alcuni neghino. Ad esempio l'esclusione dei lieviti ha portato a remissione della idrosadenite suppurativa in 12 persone.
Aggiornamento 15/11/2019
La psoriasi e la qualità della vita delle persone affette può migliorare con la dieta, e ancora di più con l'attività fisica. Questa la conclusione di una revisione della The Cochrane Library, massimo organo internazionale che si occupa di evidenza scientifica dando ragione a chi ha sempre usato la dieta come supporto a questa malattia. In pratica chi ha sempre negato il legame tra alimentazione e psoriasi dovrebbe chiedere scusa e magari cambiare lavoro.
Aggiornamento 24/11/2019
Le zanzare percepiscono non solo l'anidride carbonica ma anche gli acidi volatili
Aggiornamento 30/11/2019
Si stanno iniziando a caratterizzare le comunità microbiche e fungine delle diverse zone cutanee delle persone con psoriasi, e questo potrà aiutare a personalizzare le terapie con probiotici, antimicrobici e trapianti topici di microbi
Aggiornamento 5/12/2019
Lo zinco nelle malattie dermatologiche può essere d'aiuto nell'acne, nell'idrosadenite suppurativa, nella dermatite da pannolino e nella dermatite atopica.
Tra le infezioni associate con la psoriasi, streptococchi β-emolitici, Staphylococcus aureus, Porphyromonas gingivalis, Candida albicans, Chlamydia psittaci, HIV ed virus dell'epatite C.
Aggiornamento 15/12/2019
Propionibacterium e staffilococchi sono i principali batteri presenti nel cuoio capelluto, e si tengono sotto controllo tra loro. Quando prevalgono i secondi, aumenta il rischio di avere forfora, associata anche al fungo Malassezia spp
Aggiornamento 23/12/2019
I pigmenti presenti nella melagrana possono proteggere dagli eritemi solari
Aggiornamento 26/12/2019
I probiotici in gravidanza riducono il rischio nel nascituro di eczema, parto prematuro, enterocolite necrotizzante e morte. Anche allergie, parto cesareo, problemi intestinali, asma e sepsi si riducono, ma non in maniera significativa.
I probiotici in gravidanza, dopo il parto e dopo i 6 mesi riducono il rischio di dermatite atopica del 33%
Aggiornamento 19/1/2020
Alcuni cibi, spezie ecc ritenuti salutari possono esserlo anche perché agiscono sui fagi, virus normalmente presenti nel nostro intestino e capaci di tenere sotto controllo la popolazione batterica. Alcuni studiosi hanno sperimentato l'effetto su alcuni batteri patogeni, E. faecalis, B. thetaiotaomicron, S. aureus e P. aeruginosa.
Per esempio il tabasco riduce la crescita dei primi 3. L'effetto è potenziato dalla capsaicina (peperoncino) e dall'aceto.
Anche il NAC (N-acetilcisteina) ha proprietà batteriostatiche, antimicrobiche e antibiofilm. La stevia ha esibito potenziale contro B. thetaiotaomicron e S. aureus. I dolcificanti artificiali invece inducono disbiosi.
Anche il NAC (N-acetilcisteina) ha proprietà batteriostatiche, antimicrobiche e antibiofilm. La stevia ha esibito potenziale contro B. thetaiotaomicron e S. aureus. I dolcificanti artificiali invece inducono disbiosi.
Il propoli aumenta i fagi contro B. thetaiotaomicron e E. faecalis.
Alcuni cibi (rabarbaro, caffè, origano e melagrana) invece riducono i fagi, e sono infatti conosciuti come antivirali
Aggiornamento 23/1/2020
Rimangono i dubbi sulla sicurezza di alcuni composti presenti nelle creme solari, visto che si ritrovano nella circolazione sanguigna
Rimangono i dubbi sulla sicurezza di alcuni composti presenti nelle creme solari, visto che si ritrovano nella circolazione sanguigna
Aggiornamento 9/2/2020
Il probiotico Bifidobacterium animalis subsp lactis LKM512 può ridurre il prurito in persone con dermatite atopica, probabilmente aumentando la produzione di acido kinurinenico
Staphylococcus aureus, batterio spesso presente nella pelle delle persone con dermatite atopica, caratterizza anche circa la metà delle lesioni cutanee delle persone con lupus
Aggiornamento 12/2/2020
Nel modello animale l'inulina, una fibra prebiotica, riduce la crescita del melanoma, modulando la risposta immunitaria grazie al microbiota
Aggiornamento 19/2/2020
Secondo due revisioni degli studi, le persone con idrosadenite suppurativa (acne inversa) possono beneficiare, oltre che del dimagrimento, della restrizione del lievito e dei latticini, e dell'integrazione con zinco, vitamina D, B12 e riboflavina.
Il collagene è efficace nel ridurre rughe e dolori articolari da osteoartrite. Le evidenze per la salute ossea, delle unghie, dei capelli e l'aumento di muscolo sono invece dubbie.
Aggiornamento 7/3/2020
Alcuni nutrienti (vitamina D, omega 3, polifenoli) sono in grado di influenzare i microRNA, molecole che regolano l'infiammazione e la proliferazione dei cheratinociti, avendo così una possibile influenza sulla psoriasi
Alcuni nutrienti (vitamina D, omega 3, polifenoli) sono in grado di influenzare i microRNA, molecole che regolano l'infiammazione e la proliferazione dei cheratinociti, avendo così una possibile influenza sulla psoriasi
Aggiornamento 17/3/2020
In uno studio brasiliano i bambini con dermatite atopica hanno abbondanza di bifidi e carenza di lattobacilli
Tra i batteri cutanei coinvolti nell'idrosadenite suppurativa, Prevotella, Porphyromonas spp., Streptococcus anginosus, Staphylococcus aureus; questi batteri creano microlesioni cutanee che facilitano l'infiammazione della pelle. La nicotina è uno dei peggiori fattori ambientali
Aggiornamento 27/3/2020
L'importanza della fibra nel modulare mastociti, l'istamina e quindi la risposta allergica e di malattie come dermatite atopica e colite ulcerosa (e in maniera inferiore Crohn).
Aggiornamento 9/4/2020
Aggiornamento 11/4/2020
Si conferma un buon impatto della dieta senza lievito nell'idrosadenite suppurativa (acne inversa), probabilmente grazie a un effetto sul profilo infiammatorio e il microbiota
Aggiornamento 16/4/2020
Propionibacterium acnes è tra i principali batteri cutanei responsabili dell'acne. S. epidermidis invece metabolizza il glicerolo e la protegge limitando P. acnes. Le creme contenenti Lactococchi possono ridurre i mediatori infiammatori prodotti da P. acnes che causano vasodilatazione, edema, degranulazione dei mastociti e rilascio di TNF-alfa. La somministrazione orale di probiotici costituisce una terapia adiuvante alle modalità convenzionali per il trattamento dell'acne da lieve a moderata.
Aggiornamento 26/4/2020
Per ridurre il rischio di allergie alimentari, le linee guida ufficiali "incoraggiano l'allattamento al seno e l'introduzione precoce di alimenti allergenici per i bambini a rischio di allergia alimentare, con un'enfasi sulla diversità alimentare, frutta, verdura, pesce e fonti alimentari di vitamina D durante la gravidanza, l'allattamento e la prima infanzia per tutti i bambini". Probiotici, prebiotici, HMO, omega 3, possedere cani sono tutti fattori che potrebbero ridurre il rischio.
Una dieta materna ricca di dolci e grassi trans è stata recentemente associata ad un aumentato rischio di allergia alimentare nei neonati suscettibili.
Aggiornamento 8/5/2020
La vitamina D può essere utile nell'orticaria spontanea cronica, senza effetti collaterali
Aggiornamento 24/5/2020
Ho letto da poco un commento del solito aspirante debunker secondo cui il nichel alimentare non darebbe problemi nelle persone sensibili, e soprattutto non può essere escluso dalla dieta. Ovviamente non è vero nulla ed esiste una reazione dermatologica che è dose-dipendente nelle persone sensibili, e pur non essendo facile quantificarlo (nei vegetali per esempio dipende dal nichel del terreno) si può aiutare le persone ad avere meno manifestazioni, soprattutto cutanee.
Aggiornamento 26/5/2020
L'importanza del microbiota e della disbiosi, anche fungina, nella dermatite atopica, con polarizzazione TH2Il complesso rapporto tra vita moderna, microbiota e sistema immunitario alterati e allergie alimentari
"Se un paziente chiede opzioni per la modifica della dieta per migliorare la propria salute cutanea, gli omega3 sono sicuri, economici e ci sono evidenze che suggeriscono un ruolo in numerose malattie della pelle. Pertanto, data l'elevata qualità delle prove, può essere ragionevole suggerire l'integrazione di omega 3. Può rivelarsi particolarmente importante come terapia adiuvante nella psoriasi e nell'eczema, nella chemioterapia e negli effetti collaterali cutanei indotti dai retinoidi e nella fotoprotezione sistemica".
Aggiornamento 1/6/2020
Aggiornamento 9/6/2020
Asma, allergie e dermatite atopica sono tutte caratterizzate in genere da una risposta immunitaria di tipo 2 (citotossica). Le cellule dendritiche (DC), se stimolate da vitamina D, retinolo (vitamina A), adenosina, un microbiota normale e loro prodotti (SCFA) e flavonoidi (antiossidanti delle piante) egli stessi allergeni, portano alla generazione di Treg, cellule immunitarie che danno tolleranza. In caso contrario (scarsa esposizione agli allergeni, infezioni virali e di vermi, disbiosi) stimolano le cellule Th2 che non hanno tolleranza e provocano infiammazione
Aggiornamento 16/6/2020
La dieta a basso tenore di nichel, insieme a una correzione apposita della disbiosi (putrefattiva, fermentativa o mista) con probiotici mirati può migliorare la salute di persone con SNAS (sindrome da allergia sistemica al nichel)
Una dieta sana si associa a minore invecchiamento cutaneo
Un seminar di Lancet conferma l'importanza del microbiota cutaneo e dei trigger alimentari nella dermatite atopica
Aggiornamento 1/7/2020
Aggiornamento 10/7/2020
I cortisonici, anche nel breve termine, aumentano rischio di effetti avversi, come sanguinamento gastrico, insufficienza cardiaca e sepsi.
Aggiornamento 12/7/2020
Una delle peggiori eredità del coronavirus, oltre ai problemi psichiatrici, economici ecc, sarà l'alterazione del microbiota. L'eccessivo uso di disinfettanti è infatti in grado di alterare la flora batterica, favorendo le malattie non contagiose come diabete, sovrappeso, malattie autoimmuni ecc. Favorite il lavaggio con sapone ed evitate quando possibile i gel per le mani, soprattutto con triclosan, e mangiate bene. "Sebbene l'effetto dell'uso massiccio di prodotti per la pulizia e il loro accumulo ambientale sulla salute del nostro microbiota non siano ancora completamente noti, le raccomandazioni sull'uso regolare di alimenti fermentati, probiotici e prebiotici potrebbero avere possibili implicazioni per prevenire la perturbazione microbica intestinale (e cutanea).
Aggiornamento 31/7/2020
Aggiornamento 4/8/2020
L'infiammazione legata alla psoriasi sembra compromettere la funzione tiroidea
Aggiornamento 12/8/2020
La PCOS è associata ad aumento del rischio di psoriasi e altre malattie legate alla resistenza insulinica
Aggiornamento 14/8/2020
I probiotici contrastano naturalmente, con la produzione di sostanze antimicrobiche (biosurfattanti, perossido di idrogeno, acido lattico, acido acetico e batteriocine), alcuni patogeni, come staffilococchi, candida, P. aeruginosa. "Esistono prove che i probiotici possono agire nel trattamento e nella prevenzione delle malattie infettive. Attualmente, le malattie infettive vengono comunemente gestite con la somministrazione di antibiotici. Tuttavia, un uso irrazionale di antibiotici può causare conseguenze per il paziente, come effetti avversi specifici del farmaco, e a livello di salute pubblica, come l'antibioticoresistenza. Pertanto, è necessaria la ricerca di nuove alternative nella terapia antimicrobica, con un interesse speciale per le terapie a base di prodotti naturali". Ad esempio L. rhamnosus GR-1 e L. reuteri RC-14 sono efficaci nel trattamento della Candida glabrata, così come altri lattobacilli. L. plantarum migliora l'acne. I probiotici cutanei migliorano la dermatite contrastando S. aureus. Possono anche lavorare in sinergia con gli antibiotici (vaginiti, gastrite da H. pylori e parodontite). Attualmente non vi è consenso o standardizzazione per l'uso clinico dei probiotici come terapia antimicrobica e resta da determinare il dosaggio, alcuni meccanismi d'azione e l'efficacia clinica.
Aggiornamento 11/9/2020
Il rapido aumento dei disturbi del sistema immunitario, come nel caso delle malattie allergiche, è fortemente associato a una ridotta esposizione ai microrganismi nel primo periodo di vita. Il microbiota intestinale stimola parzialmente il sistema immunitario e la particolare composizione del microbiota intestinale può influire sul rischio di malattie allergiche. Pertanto, questi risultati suggeriscono un approccio terapeutico per probiotici e prebiotici utilizzati nelle malattie allergiche.
"In generale, i probiotici utilizzano i principali meccanismi per migliorare i sintomi clinici nei pazienti con malattie allergiche e prevenirli, tra cui: (1) la soppressione delle risposte Th2 in favore di quella Th1; (2) produzione di butirrato e maggiore induzione della tolleranza; (3) aumento di IL-10 e diminuzione dell'infiammazione; (4) diminuzione del livello di eosinofili e di IgE sieriche specifiche; (5) aumentare il rapporto IFN-gamma/IL-4; (6) aumentare le cellule Treg e indurre le loro risposte; (7) aumentare le risposte TGF-beta e inibire le risposte allergiche; e (8) ridurre l'espressione della metalloproteinasi 9 e l'infiltrazione cellulare". I meccanismi d'azione sono divisi in 2 gruppi:
1. i meccanismi fisiologici includono: a) I probiotici creano condizioni competitive e inibiscono l'aderenza batterica allo strato mucoso, b) Migliora l'integrità della barriera epiteliale e migliora la funzione di barriera, c) La produzione di muco può anche essere aumentata dai probiotici che stimolano le cellule caliciformi portando all'aumento della mucina e quindi alterazione della colonizzazione e della condizione di persistenza.
2. Meccanismi immunologici: a) I probiotici, direttamente e indirettamente, influenzano le cellule epiteliali e modulano le vie di segnalazione che portano a una ridotta espressione di citochine infiammatorie sopprimendo la segnalazione di NF-kB, b) La modalità d'azione primaria dei probiotici include il ripristino dell'equilibrio tra le citochine Th1 e Th2 e il potenziamento delle citochine Th2 (IL-4, IL-5, IL-13), c) I probiotici con i loro prodotti stimolano le cellule dendritiche e potrebbero portare all'induzione della differenziazione Treg delle cellule CD4 + Foxp3 + Treg e alla produzione di TGF-beta e IL-10, d) I probiotici modificano i profili delle citochine attraverso gli effetti sulle cellule dendritiche e quindi aumentano la produzione di IgA e IgG4 secretorie da parte delle cellule B e la riduzione delle IgE allergene-specifiche da parte delle cellule B.
Tra gli studi condotti sull'uomo [recensiti qui] ... i ceppi che possono influenzare l'AD (dermatite atopica) potrebbero essere L. acidophilus, Lacticaseibacillus rhamnosus (LGG), B. animalis, L. paracasei, L. fermentum e L. plantarum ... ”
"... La combinazione era generalmente accompagnata dalla soppressione delle risposte Th2 e dal miglioramento dei sintomi clinici della dermatite atopica .."
"... Negli studi sull'allergia alle proteine del latte bovino (CMA), l'uso di LGG, che ha favorito la produzione di butirrato, ha aumentato l'induzione della tolleranza nei bambini, ma non è stato osservato alcun effetto significativo in presenza di B. lactis Bb-12 e L. casei sull'allergia al latte vaccino ... "
"... Il miglioramento dei sintomi della rinite allergica (AR) è stato segnalato per diversi ceppi come LGG, L. reuteri, L. casei, L. salivarius, B. Longum, B. infantis, B. breve, B. gasseri, B. bifidum G9-1 e Lactococcus lactis, tutti efficaci nel ridurre i sintomi clinici ... "
"... Nei pazienti con asma, l'effetto di L. acidophilus, L. reuteri e Clostridium butyrate ... [ha portato i ricercatori a dimostrare l'efficacia di] L. reuteri che aumenta l'IL-10 e diminuisce l'infiammazione, portando a un miglioramento dei sintomi in questi pazienti ...”
Potenziali rischi sono legati alle persone immunodepresse e immunocompromesse e al potenziale, in alcuni casi, aumento di aderenza di alcuni patogeni alla membrana intestinale.
Aggiornamento 13/9/2020
L'uso di una crema probiotica a base di Roseomonas mucosa ha ridotto la dermatite atopica e migliorato la qualità della vita nei bambini. L'85% dei bambini ha migliorato di oltre il 50%. I meccanismi non sono tutti noti ma uno sembra essere la riduzione di Staphylococcus aureus e l'aumento della diversità batterica cutanea, batterio tra le cause della malattia
Aggiornamento 18/9/2020
Come volevasi dimostrare, la National Psoriasis Foundation ha recepito le nuove conoscenze sul legame tra glutine e malattie cutanee, indicando il trattamento dietetico tra le possibili risorse. Per la psoriasi si possono fare 3 mesi di esclusione per verificare l'effetto. Anche psoriasi palmopustolosa e dermatite aftosa possono rispondere al trattamento con maggiore frequenza. Lupus, vitiligine, dermatosi, dermatomiosite, alopecia areata, orticaria e angioedema ereditario rispondono con meno frequenza. Dermatite atopica, sclerosi sistemica e disturbi del connettivo indifferenziato non sembrano rispondere
Aggiornamento 18/10/2020
Le persone con acne hanno spesso carenza di zinco e la sua integrazione è un rimedio efficace
Aggiornamento 24/10/2020
Associazione della disbiosi microbica intestinale con l'insorgenza di vari disturbi metabolici e fisiologici
Aggiornamento 1/11/2020
Secondo una revisione degli studi, i probiotici in gravidanza e nell'infanzia sono utili a ridurre il rischio di dermatite atopica, in particolare i mix di lattobacilli e bifidobatteri
Aggiornamento 21/11/2020
In uno studio su una coorte di oltre 18 mila bambini "l'esposizione agli antibiotici nei primi 2 anni di vita è stata associata a un aumentato rischio di diverse condizioni di salute immunologiche, metaboliche e neurocomportamentali, in particolare asma, rinite allergica, dermatite atopica, celiachia, sovrappeso, obesità, ADHD e difficoltà di apprendimento. I nostri risultati sono coerenti con l'ipotesi che la composizione del microbioma nella prima infanzia sia un determinante critico per la salute e che le perturbazioni durante i periodi di sviluppo chiave possano avere conseguenze a lungo termine. Sebbene i nostri risultati riflettano associazioni, non necessariamente causalità, generano ipotesi verificabili relative all'influenza della dose, della classe e dei tempi di antibiotico sulla salute dell'infanzia. Quando gli antibiotici sono stati sviluppati e utilizzati per la prima volta, la considerazione principale era il controllo dei batteri patogeni. Ora ci rendiamo conto che la loro diffusa applicazione ha un considerevole effetto collaterale sul microbiota, che può essere di particolare importanza nello sviluppo dei bambini. I modelli di prescrizione di antibiotici nell'infanzia sono estremamente variabili. Con ulteriori studi, è possibile stabilire linee guida cliniche pratiche per ottimizzare i benefici e ridurre al minimo il rischio di antibiotici nei bambini".
Probabilmente si usano con troppa disinvoltura e questo ha favorito anche la diffusione della resistenza antibiotica. Il mio consiglio è di abbinare sempre la terapia probiotica consigliata da nutrizionista funzionale esperto e dieta con giusta quantità di fibra che possa favorire il recupero delle specie perse
Aggiornamento 4/12/2020
B. subtilis aiuta i batteri buoni e combatte i biofilm di batteri cattivi come S. aureus
Aggiornamento 7/12/2020
Il bicarbonato di sodio può essere utile nelle malattie della pelle (micosi, candida, eczema, varicella, acne, punture di insetti)
Aggiornamento 9/12/2020
L'evidenza dimostra che l'acne può ridursi con il consumo regolare di acidi grassi omega3 e diete a basso indice e carico glicemico. "Allo stesso modo, diversi studi dimostrano che il latte può peggiorare il numero e la gravità delle lesioni. In particolare, le riacutizzazioni dell'acne nelle persone che consumano latte possono essere correlate alle proteine del siero del latte e alla caseina attraverso lo stimolo di insulina e IGF1, il che potrebbe spiegare perché altri prodotti lattiero-caseari come burro o formaggio non hanno dimostrato le stesse associazioni con l'acne. Le diete a basso indice glicemico hanno generalmente mostrato miglioramenti favorevoli nei risultati dell'acne, probabilmente a causa dei loro effetti sull'insulina e sull'IGF-1; tuttavia, a causa di risultati incoerenti negli studi su pazienti con acne con diete a basso indice glicemico, può essere necessario un trattamento aggiuntivo in combinazione con cambiamenti nella dieta per ridurre l'acne (latticini e carne possono essere i più coinvolti). La somministrazione di probiotici è promettente per ridurre le lesioni dell'acne".
Tra i grassi, anche l'acido γ-linoleico ha mostrato utilità. Tra i probiotici, Lactobacillus rhamnosus GG è il più studiato, ma in generale quelli che contrastano l'infiammazione (Lactobacillus casei, Lactobacillus bulgaricus e Streptococcus thermophilus) o l'iperinsulinemia (Bifidobacterium lactis) e i batteri che favoriscono l'acne (Streptococcus salivarius) possono essere utili. Lo zinco può aiutare ma non c'è ancora consenso.
Aggiornamento 17/12/2020
Quali nutrienti o integratori possono essere utili per la crescita dei capelli? Vitamina C e ferro funzionano in chi è carente di ferro, vitamina E e zinco contrastano la perdita di capelli.
Tra i complessi, AminoMar, Synergen Complex e Nourkrin hanno dato alcuni risultati interessanti, così come il metilsulfonilmetano. Ashwagandha, curcumina e capsaicina non si sono rivelate utili. Olio di semi di zucca, equiseto e Serenoa repens hanno bisogno di ulteriori studi.
Aggiornamento 2/1/2021
L'intolleranza all'istamina può verificarsi quando si introduce istamina con la dieta, quando si hanno certi batteri che la aumentano e quando non si hanno livelli sufficienti di enzima che la degrada (DAO). I sintomi possono essere gastrointestinali aspecifici, cutanei (rossore, eczema, prurito), cardiaci (tachicardia, collasso), respiratori (rinorrea, congestione nasale, starnuti), (neurologici (emicrania e vertigini).
La dieta a basso contenuto di istamina e la supplementazione con l'enzima possono ridurre i sintomi.
I generi Prevotella, Akkermansia (tra cui A. muciniphila), Faecalibacterium (F. prausnitzii), e Ruminococcus, sono ridotti nella psoriasi e nell'artrite Psoriasica, e si tratta di batteri degradatori di mucina e produttori di SCFA, in particolare butirrato.
Aggiornamento 5/1/2021
Il tipo di grassi saturi (SFA) può influenzare il rischio cardiovascolare, e recentemente i cardiologi americani hanno confermato di consigliare una riduzione di questi nutrienti, senza però tenere conto del tipo di SFA. Per esempio "Il manzo e le altre carni rosse contengono principalmente gli acidi grassi saturi a catena più lunga mentre il cocco contiene quelli a catena media (MCFA). Gli acidi grassi a catena media vengono assorbiti in modo diverso e sono stati associati a numerosi benefici per la salute tra cui miglioramenti nella funzione cognitiva e un profilo lipidico più favorevole rispetto agli acidi grassi a catena più lunga. Nel contesto di un modello alimentare che è stato associato a benefici per la salute come la dieta mediterranea, le noci di cocco possono quindi fornire una fonte salutare di grassi saturi fornendo allo stesso tempo fenoli e antiossidanti" (se vengono dal frutto intero o da olio non raffinato ma vergine). In generale comunque la nocività dei grassi saturi rimane sempre dubbia.
Sono allo studio le proprietà anti-Alzheimer del cocco e dei suoi grassi, con interessanti studi preliminari.
Il cocco è anche noto per la sua attività antibatterica, antivirale e antifungina, soprattutto nei confronti dei patogeni P. aeruginosa, E. coli, Proteus vulgaris e Bacillus subtilis, e dei patogeni orali.
Per correttezza è giusto dire che la review è stata finanziata dai produttori di cocco.
Aggiornamento 16/1/2021
Il prurito viene attivato direttamente dagli allergeni nella dermatite atopica, grazie ai basofili ma indipendentemente dai mastociti. Il leucotriene B4, derivato dell'acido arachidonico, è invece coinvolto
Aggiornamento 3/2/2021
Negli Stati Uniti (e probabilmente in Italia non cambia molto), 9 bambini su 10 hanno carenza di un batterio fondamentale per il sistema immunitario, per lo sviluppo e per tenere a bada i microbi cattivi: Bifidobacterium infantis. La sua assenza è inoltre legata a dermatite da pannolino e coliche del lattante.
Le cause: mancanza di allattamento al seno, uso di antibiotici, spesso esagerato, parto cesareo, uso di latte in formula. Senza questo batterio gli HMO del latte materno non vengono correttamente metabolizzati e si riduce il muco intestinale. Inoltre si può avere una ridotta risposta ai vaccini.
L'obiettivo dovrebbe essere di ridurre questa tendenza alla disbiosi, magari coi probiotici alla mamma che allatta e al bambino.
Aggiornamento 8/2/2021
La psoriasi si associa facilmente con permeabilità intestinale e problemi digestivi. Questo facilita la presenza di metaboliti microbici infiammatori (TMAO) che contribuiscono alla malattia
Aggiornamento 20/3/2021
L'importanza dei batteri della pelle e il legame con alimentazione e intestino. Alcuni batteri cutanei possono proteggere dalle ustioni solari
Aggiornamento 4/4/2021
Il prurito da allergia (dermatite atopica) è dovuto a leucotrieni, derivati dell'acido arachidonico (omega 6), ma diversi da quelli che mediano l'asma, e questo spiega perché alcuni farmaci antileucotrieni (montelukast) non funzionano per il prurito. L'uso di omega 3, resolvine e DGLA può aiutare.
Aggiornamento 30/4/2021
I metalli pesanti come mercurio, piombo e cadmio possono creare stress ossidativo e favorire malattie autoimmuni della pelle come psoriasi e vitiligine. Agiscono anche prendendo il posto degli altri metalli necessari per la funzionalità dell'organismo, come rame, ferro, zinco, selenio, riducendo il glutatione e alterando la funzione di alcuni enzimi. Le principali fonti sono cibo contaminato, esposizione lavorativa e fumo. Zinco e selenio possono contrastare i danni di questi metalli.
Aggiornamento 6/5/2021
Un probiotico misto ha ridotto l'orticaria cronica in un gruppo di bambini, migliorando l'effetto degli antistaminici.
Aggiornamento 11/5/2021
Un batterio, Staphylococcus cohnii, è capace di sopprimere l'infiammazione nella pelle, che caratterizza alcune malattie come dermatite atopica.
"S. cohnii può contribuire al mantenimento dell'omeostasi immunitaria e dell'integrità della barriera cutanea almeno in parte attraverso la promozione di cortisonici locali e la successiva attivazione delle vie di segnalazione dei glucocorticoidi", e riducendo la colonizzazione di altri batteri come S. aureus.
Aggiornamento 23/6/2021
Nel modello animale la dieta ricca di cibo spazzatura stimola psoriasi e artrite influenzando il microbiota, e passare a una dieta sana riduce i sintomi.
"È stato abbastanza sorprendente (sic) che una semplice modifica della dieta con meno zuccheri e grassi possa avere effetti significativi sulla psoriasi", ha detto Zhenrui Shi, assistente ricercatore in visita presso il Dipartimento di Dermatologia della UC Davis e autore principale dello studio. "Questi risultati rivelano che i pazienti con psoriasi e malattie articolari dovrebbero prendere in considerazione il passaggio a un modello alimentare più sano".
Aggiornamento 14/7/2021
I glucocorticoidi (cortisonici) sono farmaci usati per bloccare infiammazione e risposta immunitaria (ad esempio in malattie autoimmuni o asma) che, usati cronicamente, possono dare problemi all'asse surrenalico (HPA), quello della gestione dello stress. Per questo chi ne fa uso e/o smette di usarli può avere alterazione nella risposta alle situazioni stressanti, e non rispondere correttamente (insufficienza surrenalica), e dare delle vere e proprie crisi d'astinenza.
Per limitare i danni ci sono alcuni comportamenti da seguire.
Per esempio il tapering, ossia la riduzione graduale del farmaco, ed evitare la somministrazione nella seconda parte della giornata, che non segue il ritmo circadiano naturale del cortisolo.
Aumentano il rischio:
Somministrazione giornaliera per >2-4 settimane (o di mesi nella terapia inalatoria)
Dosi multiple giornaliere frazionate
Somministrazione notturna
Uso nei bambini
Uso sulla pelle infiammata o nelle mucose
Riducono il rischio:
Somministrazione a giorni alterni
Terapia sistemica a boli (somministrazione endovenosa intermittente di dosi molto elevate di glucocorticoidi in pochi giorni o settimane)
Raccomandazioni per ridurre il rischio di insufficienza surrenalica indotta da glucocorticoidi:
Somministrazione sistemica di glucocorticoidi (inclusa quella orale)
Quando possibile, utilizzare la dose efficace più bassa di glucocorticoidi per il periodo di tempo più breve
Quando possibile, favorire la somministrazione una volta al giorno quando si utilizzano glucocorticoidi ad azione intermedia e prolungata (p. es., prednisone, prednisolone, desametasone)
Quando possibile, evitare la somministrazione di glucocorticoidi prima di coricarsi, se non con formule a rilascio modificato
Non ridurre i glucocorticoidi se il ciclo di trattamento è <2 settimane. Il rischio di soppressione dell'asse HPA in questi casi è basso e i glucocorticoidi possono essere interrotti bruscamente. Se il trattamento viene prolungato oltre le 2 settimane, aumenta il rischio di soppressione dell'HPA
Glucocorticoidi per via inalatoria:
Quando possibile, utilizzare la dose efficace più bassa di glucocorticoidi per il periodo di tempo più breve
Utilizzare sciacqui con la bocca per ridurre l'assorbimento sistemico attraverso il tratto gastrointestinale
Glucocorticoidi intra-articolari
Quando possibile, ridurre il numero di iniezioni e distanziare la somministrazione di glucocorticoidi intra-articolari
Quando possibile, evitare iniezioni simultanee di più articolazioni
Utilizzare la dose efficace più bassa di glucocorticoidi
Aggiornamento 10/8/2021
Il mio nuovo articolo su come prevenire le allergie alimentari e i problemi correlati come la dermatite seborroica
Aggiornamento 23/8/2021
Nelle donne l'irsutismo può essere legato a eccesso di androgeni e ovaio policistico (PCOS), che stimolano l'iperinsulinemia e quindi la resistenza insulinica tramite alterazione del metabolismo glucidico e lipidico.
Le terapie con antiandrogeni, insulinosensibilizzanti (metformina) e contraccettivi orali possono avere effetti collaterali, e non contrastano l'infiammazione e gli sbilanciamenti ormonali alla base dei problemi. Tra i trattamenti naturali, la maggiorana può ridurre l'iperandrogenismo e l'insulinoresistenza. Anche la dieta a basso indice e carico glicemico può fare la sua parte.
I probiotici possono aumentare SHBG, la proteina che lega gli androgeni, riducendo il testosterone libero (cioè quello responsabile dell'iperandrogenismo). La combinazione con le fibre prebiotiche (simbiotici) migliora ulteriormente l'effetto, così come la vitamina D. L'effetto è legato anche a un miglioramento del quadro lipidico (i trigliceridi alti aumentano l'irsutismo)
Aggiornamento 5/9/2021
Secondo una revisione sistematica, il NAC (N-acetilcisteina) è utile nella gestione dell'acne.
Infatti stimola la produzione di glutatione, principale antiossidante cellulare, che detossifica dai radicali liberi, ROS che hanno effetto infiammatorio. Viene così ridotta la produzione dei messaggeri dell'infiammazione (citochine come TNFα). Inoltre ha effetti antibatterici con alcuni batteri sia intestinali che cutanei associati con disbiosi e i brufoli, come E. coli, S. epidermidis, Pseudomonas, e Klebsiella, ed è capace di contrastare i biofilm di P. acnes.
L'effetto antiproliferativo migliora le funzioni dei cheratinociti, tra cui l'azione di barriera.
Migliora il quadro ormonale nella PCOS (ovaio policistico), spesso associata all'acne.
Favorisce la guarigione delle lesioni cutanee.
Anche i probiotici hanno buoni potenziali
Aggiornamento 26/9/2021
Le allergie legate agli alimenti non mediate da Ig-E (o miste) sono prevalentemente reazioni gastrointestinali (malattie eosinofile in particolare esofagite, celiachia, enterocolite allergica indotta da proteine alimentari (FPIES), enteropatia indotta da proteine alimentari (FPE) e proctocolite indotta da proteine alimentari (FPIAP)) o dermatologiche (dermatite atopica) e spesso anche altri allergeni (inquinamento, irritanti, pollini ecc.) sono concausa.
Le diete di esclusione e quella a basso contenuto di istamina possono funzionare.
I fattori nutrizionali influenzano la tolleranza.
"Dopo che le fibre alimentari vengono metabolizzate, i derivati batterici, come gli acidi grassi a catena corta (SCFA) e l'acido retinoico (RA), influenzano lo sviluppo e la funzione delle cellule FoxP3+ Treg attraverso l'interazione con le cellule epiteliali intestinali e le cellule dendritiche tollerogeniche (DC) con Cellule T CD4+ naive. L'attivazione e l'espansione delle cellule Treg promuovono la produzione della citochina regolatrice immunitaria, IL-10, che favorisce il cambio di classe delle cellule B da IgG1 a IgG4. Le cellule B IgG4 allergene-specifiche producono anticorpi ad alta affinità per gli allergeni alimentari, prevenendo le interazioni dell'allergene con le IgE legate ai mastociti. I fattori derivanti dal microbiota, come i cataboliti triptofano-indolo, possono attivare direttamente le cellule linfoidi innate attraverso il recettore degli arili (AhR), e indurre la produzione di IL-22, una citochina che promuove rigenerazione dell'epitelio intestinale e integrità della barriera" (riducendo la permeabilità intestinale che è alla base di molte malattie).
Invece l'esposizione a batteri infiammatori attiva le citochine che richiamano gli eosinofili, producono le Ig-E e promuovono il rilascio di istamina, alla base delle reazioni allergiche.
"In condizioni normali, solo quantità minime di antigeni alimentari (Ag) possono attraversare le barriere della mucosa attraverso la via paracellulare, un processo tipicamente associato allo sviluppo della tolleranza immunitaria. L'esposizione ad Ag di durata o entità inappropriata può portare a malattie immuno-mediate in soggetti geneticamente suscettibili.
Gli allergeni degli acari "sono in grado di interrompere le giunzioni strette intercellulari (TJ) e aumentare il traffico di Ag attraverso i monostrati epiteliali bronchiali. Questa proprietà, e in generale la capacità di indurre funzioni effettrici epiteliali, è condivisa con altri allergeni, inclusi alcuni allergeni alimentari, e trigger meno specifici come detergenti e microplastiche".
Alterazioni della permeabilità delle diverse mucose o epiteli (derma ecc.) sono sempre presenti nelle allergie.
"Come ampiamente documentato in numerosi studi condotti negli ultimi 20 anni, la composizione e la diversità delle comunità microbiche che rivestono tutte le superfici corporee, denominate collettivamente microbiota, rappresentano una variabile importante e critica nella regolazione della competenza barriera e delle risposte adattative e innate".
Escludere alimenti in gravidanza può favorire sbilanciamenti nel microbiota del bambino e aumento degli anticorpi legati alle allergie, mentre l'uso di probiotici riduce il rischio.
"Le reazioni alimentari non allergiche sono state anche definite come "ipersensibilità alimentare non allergica". Negli ultimi anni il termine “intolleranza” è stato spesso abusato per definire un'ampia gamma di disturbi legati all'assunzione di cibi diversi. Molteplici e autorevoli segnalazioni, sia scientifiche che istituzionali, chiedono con insistenza di rivedere la terminologia per collocare il complesso mosaico di questi disturbi nella più corretta definizione clinica di “reazioni avverse al cibo non immunologiche”.
L'esistenza e la prevalenza delle ipersensibilità tra cui glutine, istamina e glutammato, è tuttora dibattuto. L'assenza di test affidabili è un altro problema.
Le sensibilità a istamina, additivi e salicilati sono indipendenti dall'ospite. Quelle al lattosio, glutine (o grano) e FODMAP sono invece dipendenti dall'ospite.
Le linee guida NICE sull'intestino irritabile consigliano una dieta varia con esclusione degli alimenti trigger, e in secondo luogo la dieta FODMAP
Aggiornamento 24/10/2021
Solito ottimo articolo di Selfhacked.com sui probiotici
I probiotici riducono l'infiammazione sia in persone sane che in caso di malattie come IBD, psoriasi e fatica cronica
Modulano favorevolmente il sistema immunitario delle persone con asma e riducono i sintomi nella rinite allergica; migliorano anche la tolleranza verso gli antigeni alimentari
Riducono il rischio di dermatite atopica, soprattutto in gravidanza, e in alcuni bambini migliorano la malattia
Riducono l'incidenza della mucosite orale e intestinale
Le evidenze sono inferiori invece per malattie autoimmuni, infiammazioni polmonari, celiachia e artriti
Aggiornamento 10/11/2021
L' EAACI (società europea di allergologia) ha rilasciato una posizione ufficiale sul rapporto tra batteri e allergia.
L'abuso di antibiotici in gravidanza e infanzia è associato con alterazione del microbiota intestinale e polmonare e aumentato rischio di allergie. Tuttavia a parte la dermatite atopica e il M. pneumoniae nell'asma severo non vi sono chiare associazioni tra specie batteriche e malattie allergiche. Gli antibiotici non sono appropriati per l'asma mentre lo possono essere probiotici e prebiotici.
Il loro uso in allergie alimentari, dermatite atopica e rinite, insieme ad HMO (prebiotico del latte materno) ha dato discreti risultati ma non definitivi.
Vale comunque sempre la pena di considerare l'alimentazione come primo modulatore del microbiota.
Aggiornamento 12/11/2021
5mg al giorno raddoppiano il rischio, 25mg lo aumentano di 6 volte.
"Questo studio evidenzia la necessità di nuovi approcci terapeutici per le malattie infiammatorie a lungo termine. Questi dovrebbero evitare o minimizzare il trattamento a lungo termine con glucocorticoidi e avere minore effetto sul rischio di sviluppare malattie cardiovascolari. Quando vengono individuate nuove terapie potenziali, i loro benefici e rischi devono essere confrontati con quelli derivanti dal trattamento cortisonico".
Aggiornamento 30/11/2021
Sempre più evidenze mostrano un coinvolgimento del microbiota intestinale nella psoriasi, e questo giustifica l'uso di dieta e probiotici idonei come trattamento complementare.
Aggiornamento 3/12/2021
Pubblicato il lavoro del mio gruppo sull'idrosadenite suppurativa: chi segue meglio la dieta mediterranea e fa più attività fisica ha inferiore rischio di malattia, grazie anche al minore grasso viscerale e quindi infiammazione
Aggiornamento 22/1/2022
L'uso dei probiotici nelle malattie dermatologiche
Aggiornamento 9/2/2022
Uno dei modi in cui l'alimentazione può influenzare la psoriasi (o altre malattie autoimmuni) è attraverso gli acidi biliari. Infatti somministrarli porta a migliorare la malattia nel modello animale, alterando le citochine
Aggiornamento 8/3/2022
Una crema probiotica a base di lattobacilli è capace di ridurre le lesioni da acne nella pelle degli adolescenti, alterando la composizione microbica della pelle. L'effetto dura anche dopo alcune settimane, suggerendo un meccanismo di immunomodulazione.
Il microbiota cutaneo si conferma importante per la salute della pelle.
Aggiornamento 28/3/2022
Un articolo dell'NIH sul microbiota cutaneo. La somministrazione di ceppi benefici sulla pelle migliora l'eczema sensibile a S. aureus
Aggiornamento 31/3/2022
Le persone con psoriasi spesso assumono metotrexate, un farmaco che interagisce con il metabolismo dell'omocisteina e la fa aumentare. In questo modo può aumentare l'infiammazione sistemica. Inoltre il farmaco riduce la disponibilità di folati. La supplementazione di folati appare quindi importante nelle persone con psoriasi, in particolare in caso di presenza di mutazione MTHFR. Usare forme attive e metilate sarebbe ancora meglio.
Aggiornamento 24/5/2022
La carenza di omega 3 sembra emergere nell'acne. Il loro effetto antinfiammatorio e di riduzione dell'IGF1 sembra importante per ridurre la tendenza
Aggiornamento 31/5/2022
Perché le malattie della pelle rispondono alla dieta? Uno dei motivi è la modulazione del microbiota, sia intestinale che cutaneo.
Le fibre, modulando i batteri, hanno un effetto sistemico sul sistema immunitario, migliorando la tolleranza e quindi le malattie infiammatorie e autoimmuni.
La vitamina A (retinolo) protegge inoltre dalle infezioni batteriche, come quella da S. aureus, responsabili della dermatite atopica.
Altri patogeni come Streptococcus pyogenes e Candida albicans rilasciano tossine che interferiscono con il sistema immunitario e sono responsabili della fascite necrotizzante e psoriasi, rispettivamente.
Aggiornamento 8/6/2022
Nei topi la dieta ricca in fibre aumenta la produzione di SCFA, i grassi a catena corta prodotti dai batteri intestinali. In questo modo si riducono le malattie della pelle, come allergie cutanee e dermatite, grazie alla promozione della funzione di barriera cutanea.
"il nostro lavoro supporta il concetto che la riduzione dei livelli di SCFA, caratteristica di una dieta povera di fibre e di uno "stile di vita occidentalizzato", compromette la funzione della barriera epiteliale ed evidenzia l'asse intestino-pelle come meccanismo centrale alla base della protezione contro allergie e dermatite atopica".
Aggiornamento 21/6/2022
Il batterio Cutibacterium acnes vive nella cute e se presente in eccesso favorisce l'acne.
L'uso di antibiotici però non può essere specifico nei confronti dei batteri e rischia di alterare ulteriormente gli equilibri.
In uno studio i ricercatori ipotizzano di usare i batteriofagi, virus che hanno come specifico bersaglio i batteri e addirittura i ceppi specifici di una stessa specie, per contrastare questo batterio e ridurre i brufoli.
Aggiornamento 28/6/2022
L'uso di probiotici può avere interessanti prospettive nella dermatite atopica. È noto che attraverso l'asse intestino-pelle vengono regolati l'infiammazione e la risposta immunitaria che causano la patologia.
Secondo la revisione sistematica dei dati la miscela di Lactobacillus salivarius (LS01) e Bifidobacterium breve 03 (BR03) è quella più efficace.
I probiotici contribuiscono a ridurre la severità della malattia e migliorare la qualità della vita in persone con eczema.
Aggiornamento 13/7/2022
1000 UI al giorno di vitamina D dalla 14esima settimana di gestazione al parto riducono significativamente il rischio di dermatite atopica nella prole.
"La prevalenza dell'eczema atopico all'età di 12, 24 e 48 mesi era rispettivamente del 7,2%, 11,4% e 6,7% nel gruppo di intervento, rispetto al 12,0%, 14,6% e 8,4% nel gruppo placebo".
"La prevalenza dell'eczema atopico all'età di 12, 24 e 48 mesi era rispettivamente del 7,2%, 11,4% e 6,7% nel gruppo di intervento, rispetto al 12,0%, 14,6% e 8,4% nel gruppo placebo".
Aggiornamento 23/9/2022
Esiste una relazione reciproca tra psoriasi e malattie infiammatorie intestinali e, guarda un po', quando migliori l'alimentazione entrambe possono rispondere.
Aggiornamento 27/10/2022
Aggiornamenti su dieta e psoriasi
Una dieta antinfiammatoria come quella mediterranea può aiutare a migliorare la malattia. Esiste sempre il dubbio se il miglioramento sia dovuto al dimagrimento e quindi a una riduzione del tono infiammatorio o alla dieta in sé.
Gli omega 3 e la vitamina D possono essere utili, così come il selenio.
Tra le erbe, curcumina e Tripterygium wilfordii (un'erba tradizionale cinese) hanno dato risultati promettenti ma non vengono consigliati perché non esistono standard di qualità. Anche i probiotici e in generale l'alterazione del microbiota ha mostrato buoni risultati promettenti.
Gli autori concludono affermando che "l'alimentazione è una parte essenziale della cura dei pazienti con psoriasi. Lavorare con i pazienti per pianificare la migliore linea d'azione dovrebbe essere una priorità per tutti i clinici".
Una dieta antinfiammatoria come quella mediterranea può aiutare a migliorare la malattia. Esiste sempre il dubbio se il miglioramento sia dovuto al dimagrimento e quindi a una riduzione del tono infiammatorio o alla dieta in sé.
Gli omega 3 e la vitamina D possono essere utili, così come il selenio.
Tra le erbe, curcumina e Tripterygium wilfordii (un'erba tradizionale cinese) hanno dato risultati promettenti ma non vengono consigliati perché non esistono standard di qualità. Anche i probiotici e in generale l'alterazione del microbiota ha mostrato buoni risultati promettenti.
Gli autori concludono affermando che "l'alimentazione è una parte essenziale della cura dei pazienti con psoriasi. Lavorare con i pazienti per pianificare la migliore linea d'azione dovrebbe essere una priorità per tutti i clinici".
Aggiornamento 11/11/2022
Un caso pubblicato (che indica solo un'iniziale evidenza) in cui una dieta chetogenica a base di carne e grassi ha portato a guarigione una donna affetta da candidosi vaginale e idrosadenite suppurativa (malattia cutanea nota anche come acne inversa).
È probabile che la condizione di chetosi abbia favorito il metabolismo energetico di macrofagi e neutrofili favorendo la proprietà di fagocitosi nei confronti della candida. Ha avuto inoltre un effetto antinfiammatorio, col risultato di riportare un corretto equilibrio tra ecosistema microbico e sistema immunitario.
È probabile che la condizione di chetosi abbia favorito il metabolismo energetico di macrofagi e neutrofili favorendo la proprietà di fagocitosi nei confronti della candida. Ha avuto inoltre un effetto antinfiammatorio, col risultato di riportare un corretto equilibrio tra ecosistema microbico e sistema immunitario.
Aggiornamento 22/1/2023
Staphylococcus aureus (SA) è un batterio che vive nell'intestino, nelle mucose e nel naso di alcuni di noi, senza dare problemi se non in caso di abbassamento delle difese immunitarie. Se la barriera cutanea si altera o il sistema immunitario è compromesso, questi batteri colonizzatori possono causare gravi infezioni/patologie della pelle (dermatite atopica e seborroica), delle ossa, dei polmoni e del sangue. MRSA, la sua versione antibiotico-resistente, è legato a malattie gravi. Bacillus subtilis è un batterio che può colonizzare temporaneamente l'intestino e ridurre la presenza di S. aureus sia nell'intestino che nel naso grazie alle fengicine, sostanze lipoproteiche che favoriscono l'eliminazione del patogeno. I probiotici possono funzionare in maniera più lenta rispetto agli antibiotici ma con meno effetti collaterali. In particolare la riduzione della presenza di SA può essere importante in chi ha infezioni ricorrenti e resistenti agli antibiotici.
Aggiornamento 2/3/2023
Chi ha psoriasi ha maggiore rischio di malattia celiaca del 200%. Questo può spiegare perché alcuni migliorano con la dieta senza glutine. Il meccanismo è legato all'origine genetica comune delle malattie, tra l'altro condivisa anche con altre malattie autoimmuni. Inoltre sono coinvolti meccanismi immunitari comuni legati alle cellule T.
Aggiornamento 30/4/2023
Da diverso tempo penso che l'EAACI, la società europea di allergologia, sia una delle società scientifiche più avanti di tutte.
In una recente posizione hanno illustrato come le fibre alimentari possano modulare il sistema immunitario e prevenire, alleviare e in qualche caso guarire malattie legate alle sue alterazioni come allergie, asma e malattia infettive, compreso COVID19.
Le fibre sono componenti essenziali dell'alimentazione e le allergie sono cresciute contemporaneamente al declino del loro consumo. Le fibre contribuiscono a mantenere la tolleranza immunologica attraverso la fermentazione microbica e la produzione di metaboliti batterici. Per questo la fibra può non essere sufficiente ma può essere necessario integrare le specie batteriche mancanti coi probiotici. È probabile che un tipo di fibra da solo sia inefficace, quindi il vantaggio si avrebbe dal corretto mix delle diverse fibre presenti in vari alimenti vegetali.
Potrebbe essere importante classificare le fibre in base al loro effetto immunitario. Per esempio promozione dell'integrità della barriera epiteliale, induzione delle cellule T regolatorie, prevenzione della polarizzazione TH2 e inibizione della degranulazione dei mastociti (rilascio di istamina).
Anche il timing di esposizione è importante, per cui sin da piccoli ci si deve abituare a mangiare fibre per modulare l'immunità. Alcune linee guida stabiliscono l'utilità della supplementazione con fibre in bambini a rischio malattie allergiche. Diversi studi mostrano l'utilità delle fibre nella gestione di allergie, dermatite atopica e asma, mostrando quindi un potenziale uso farmacologico dell'alimentazione. Ulteriori studi sono necessari per chiarire le varie interazioni tra microbiota, fibre e sistema immunitario.
Aggiornamento 12/5/2023
Il microbiota nella rosacea è alterato
Aggiornamento 13/5/2023
Chi ha livelli più alti di vitamina D ha una migliore risposta all'immunoterapia nel melanoma avanzato,
"Naturalmente, la vitamina D non è di per sé un farmaco antitumorale, ma i normale livelli sierici sono necessari per il corretto funzionamento del sistema immunitario, compresa la risposta ai farmaci antitumorali come gli inibitori del checkpoint immunitario", ha detto il prof. Galus in un comunicato stampa. «Secondo noi, dopo una conferma opportunamente randomizzata dei nostri risultati, la valutazione dei livelli di vitamina D e la sua integrazione potrebbero essere considerate nella gestione del melanoma».
"Naturalmente, la vitamina D non è di per sé un farmaco antitumorale, ma i normale livelli sierici sono necessari per il corretto funzionamento del sistema immunitario, compresa la risposta ai farmaci antitumorali come gli inibitori del checkpoint immunitario", ha detto il prof. Galus in un comunicato stampa. «Secondo noi, dopo una conferma opportunamente randomizzata dei nostri risultati, la valutazione dei livelli di vitamina D e la sua integrazione potrebbero essere considerate nella gestione del melanoma».
Aggiornamento 29/5/2023
Dalla disbiosi (alterazione dei microbi) orale derivano molti problemi di salute. Per questo la modulazione del microbiota della bocca migliora molte condizioni. In particolare lo Streptococcus salivarius ha diversi studi che ne mostrano l'efficacia. La produzione di "batteriocine", sostanze che contrastano la crescita delle altre specie patogene, è il principale meccanismo d'azione. Gli altri sono la modulazione del sistema immunitario, la riduzione dell'adesione degli altri batteri grazie alla colonizzazione, la produzione di enzimi che disturbano le altre specie come la Candida. Questo si traduce in vari effetti benefici dovuti alla ridotta presenza dei patogeni: migliorano l'alitosi, la placca e la tendenza ad avere carie, otiti, infezioni respiratorie batteriche e virali (compresa COVID19), miglioramento della risposta immunitaria con modulazione delle malattie infiammatorie tra cui la psoriasi, contrasto dell'invasività della Candida con contrasto al suo biofilm.
Aggiornamento 11/7/2023
La dieta può essere utile nella psoriasi anche nel caso dei bambini. Diverse evidenze riscontrate negli adulti sono applicabili anche nei bambini. La dieta mediterranea può migliorare il rapporto tra omega 6 e omega 3, riducendo le molecole infiammatorie derivate. La dieta ipocalorica riduce il rapporto tra leptina e adiponectina, migliorando il quadro infiammatorio e la reazione del sistema immunitario. Una dieta senza glutine in alcuni soggetti riduce l'aggressività dei Th17, cellule immunitarie particolarmente importanti nelle malattie autoimmuni. L'articolo si conclude invitando alla collaborazione tra specialisti per migliorare lo stato di salute di queste persone. Le diete, in particolare quelle restrittive, non devono essere fatte senza guida perché possono portare a carenze nutrizionali.
Aggiornamento 14/8/2023
La "tintarella" può alterare temporaneamente il microbiota cutaneo. In particolare si riducono alcuni Proteobacteria. Questo può spiegare perché alcune malattie cutanee (eczema, psoriasi, dermatiti) possono migliorare o peggiorare dopo l'esposizione al sole.
Curare il microbiota può potenzialmente proteggere dai danni da esposizione eccessiva.
Aggiornamento 8/9/2023
Una variazione nel microbiota si verifica prima dell'esordio della dermatite atopica (eczema). Vi è una particolare rappresentazione di alcune specie (Clostridium sensu stricto 1 e Finegoldia) e riduzione di Bacteroides. Queste variazioni sono indotte spesso da parto cesareo, uso di antibiotici nel periodo del parto e mancanza di allattamento al seno.
Aggiornamento 2/11/2023
Uso dei nutraceutici in caso di acne
Una revisione degli studi ha dimostrato alcune evidenze per alcuni integratori, raccomandando ulteriori studi per conferme.
Lo zinco ha mostrato efficacia in circa metà dei trial, ma anche alcuni effetti avversi gastrointestinali.
Vitamina A e B5 possono essere utili.
La vitamina D riduce l'infiammazione se carente.
I probiotici hanno mostrato efficacia ma solo in trial con pochi numeri.
L'estratto di tè verde e una miscela di erbe coreane (cheongsangbangpoong-tang) hanno mostrato alcune evidenze.
Gli omega 3 possono migliorare le lesioni.
Aggiornamento 20/1/2024
Conferme sul legame tra S. aureus e prurito nella dermatite atopica. La proteina V8 è una proteasi che attiva i recettori che provocano il prurito, danneggiando i cheratinociti. Anche bromelina e papaina agiscono così, ma in modo molto lieve.
Aggiornamento 20/3/2024
Gli omega 3 aiutano in caso di acne sia riducendo l'infiammazione che modulando il microbiota.
In particolare aumentano specie note per la produzione di butirrato, come Lactococcus, Coprococcus e Eubacterium.
Aggiornamento 24/5/2024
L'orticaria cronica (CSU) è un disturbo che può non essere controllato dagli antistaminici in oltre la metà dei casi, ma può rispondere all'alimentazione.
I punti salienti di una revisione degli studi sono:
"L’allergia alimentare è una causa estremamente rara di CSU, mentre in alcuni pazienti può essere associata una sensibilità (intolleranza) alimentare (definita come pseudoallergia).
I componenti o le sostanze alimentari che possono provocare intolleranze alimentari sono chiamati pseudoallergeni. Questi sintomi sono reazioni di ipersensibilità che possono simulare vere reazioni allergiche e sono oggettivamente riproducibili in esposizioni ripetute. Tra gli pseudoallergeni degni di nota figurano alimenti ricchi di istamina o che attivano i mastociti come formaggio, pesce, frutti di mare, verdure come pomodori, frutta, cioccolato, alcol, alcuni farmaci, erbe e spezie, additivi alimentari come rosso cocciniglia, azorubina, carminio, rosso allura ed eritrosina. Questi prodotti alimentari possono innescare o peggiorare la CSU in modo dose-dipendente. Recentemente, diversi autori hanno segnalato che l'orticaria da contatto causata da alcuni alimenti può essere una causa di tali reazioni. L'intolleranza alimentare viene solitamente sospettata quando i sintomi clinici migliorano dopo 3 settimane di dieta di eliminazione rigorosa, o se i test provocativi orali (OPT) con sostanze implicate aggravano i sintomi
Nel complesso, le diete di eliminazione hanno prove inferiori rispetto alle diete integrate con alcuni supplementi come terapia aggiuntiva, poiché le prime mancano di studi randomizzati e controllati.
L’eliminazione degli additivi alimentari e le diete personalizzate possono essere utili in un sottogruppo di pazienti senza alcun test per predire la risposta, mentre integratori alimentari come vitamina D, diaminoossidasi (enzima degradatore dell'istamina) e probiotici possono essere utili in caso di carenze specifiche.
La restrizione generalizzata di alimenti, senza test di provocazione, è fortemente scoraggiata.
Le diete di eliminazione devono essere continuate per almeno 3 settimane per valutare la risposta, mentre in caso di carenze devono essere somministrati integratori alimentari finché i livelli sierici non ritornano normali".
In generale le maggiori evidenze sono per la dieta a basso contenuto di istamina, per quella personalizzata e per l'eliminazione degli additivi. Per gli integratori l'uso di vitamina D e probiotici e simbiotici.
La ricerca si conclude invitando a rivolgersi a un nutrizionista per la personalizzazione della dieta
