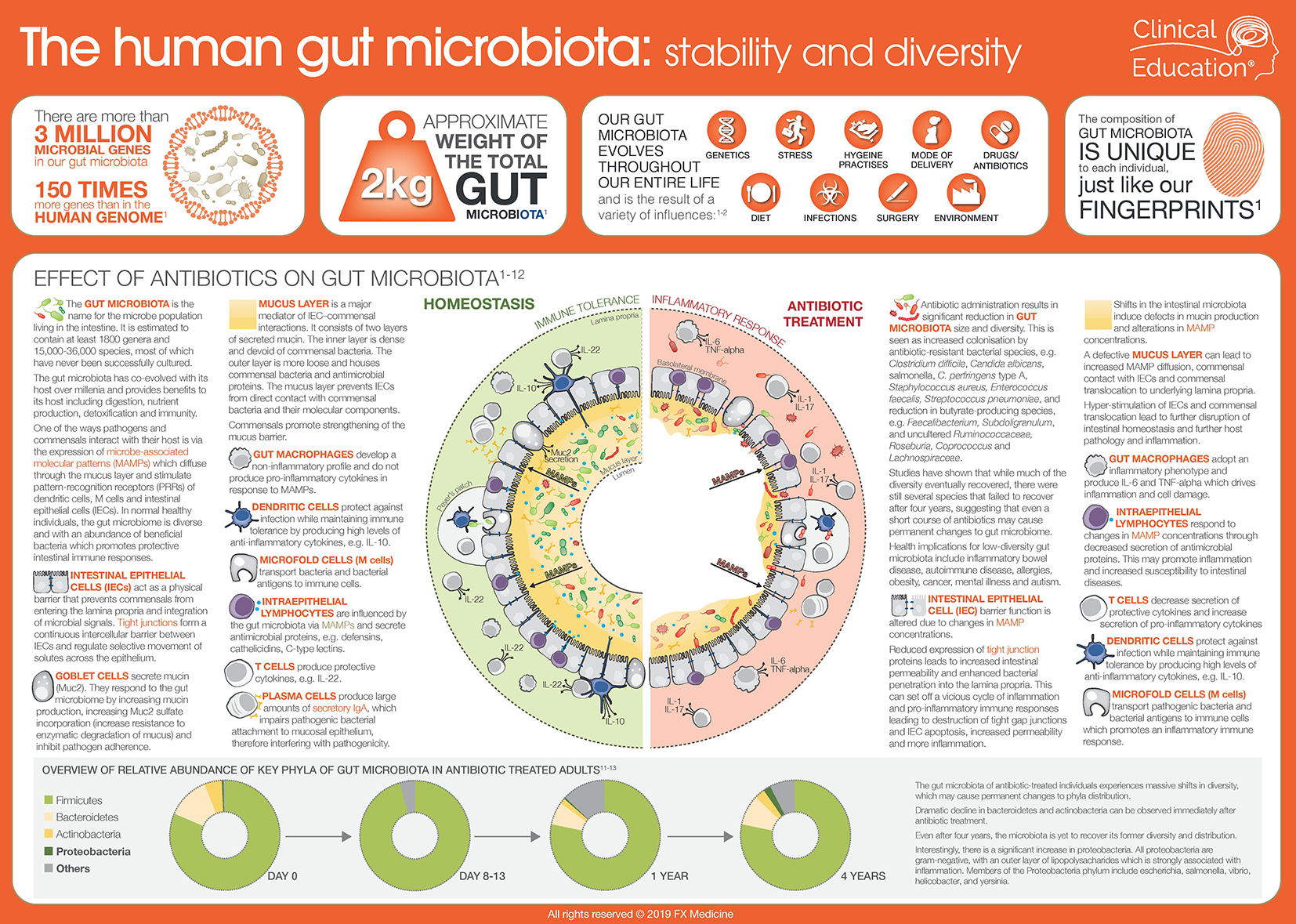
Chi segue questo blog conosce l'importanza del microbiota (microbioma se si considera la complessità genetica più delle specie), l'insieme dei nostri batteri (e in un senso più ampio anche lieviti, virus e alcuni parassiti), che influenzano molteplici aspetti della nostra salute.
 |
| https://www.clinicaleducation.org/the-human-gut-microbiota |
In questo articolo si tratterà in particolare del microbiota intestinale nello sportivo, facendo riferimento scientifico e bibliografico all'articolo di ISSN, società scientifica di nutrizione sportiva, se non diversamente specificato.
 |
| https://www.123rf.com/photo_66292562_stock-vector-good-bacteria-and-bad-bacteria-cartoon-characters-isolated-on-white-set-of-funny-bacterias-germs-in-.html |
"I microrganismi nel tratto gastrointestinale svolgono un ruolo significativo nell'assorbimento dei nutrienti, nella sintesi vitaminica, nell'estrazione dell'energia, nella modulazione infiammatoria e nella risposta immunitaria dell'ospite, contribuendo collettivamente alla salute umana. Fattori importanti come l'età, il metodo di nascita, l'uso di antibiotici e la dieta sono stati stabiliti come fattori formativi che modellano il microbiota intestinale". Il microbiota cambia, indipendentemente dalla dieta, facendo sport. Nei magri cambia "meglio" rispetto agli obesi, ma quando si ferma l'attività il microbiota tende a ritornare alla sua composizione originaria. Gli atleti di alto livello possiedono notevoli adattamenti fisiologici e metabolici (tra cui forza/potenza muscolare, capacità aerobica, dispendio energetico e produzione di calore) e forniscono informazioni uniche nella ricerca sul microbiota intestinale. Inoltre, il microbiota intestinale con la sua capacità di raccogliere energia, modulare il sistema immunitario e influenzare la mucosa intestinale e la salute cerebrale, svolge probabilmente un ruolo significativo nella salute dell'atleta, nel benessere e nelle prestazioni sportive. In particolare per quanto riguarda la bioenergetica, il microbiota intestinale funziona come un "raccoglitore di energia", influenzando in modo significativo l'assorbimento dei nutrienti estraendo energia dagli alimenti. I topi senza microbi (germ-free) cui viene trapiantato il microbiota classico del topo diminuiscono del 30% il cibo introdotto ma consumano il 30% di calorie in meno, col risultato di ingrassare. Il microbiota può contribuire al consumo calorico per un valore che varia tra il 7 e il 22% del totale.
Inoltre le sue interazioni con le miokine (fattori ormonali rilasciati dal muscolo come irisina, miostatina ecc) e con l'ipotalamo e i suoi assi modulano la crescita muscolare, il recupero post allenamento e infortuni, la composizione corporea, la performance.
Il fatto che da genitori sportivi arrivino figli campioni può essere dovuto anche alla relativa ereditarietà del microbiota (oltreché ovviamente della predisposizione genetica). In generale è evidente negli atleti la presenza di maggiore diversità batterica e una aumento di alcune specie chiave come Bacteroides caccae. Nelle donne emergono Faecalibacterium prausnitzii, Roseburia hominis e Akkermansia muciniphila. Le proteine alimentari, contrariamente ad altre condizioni in cui fanno aumentare metaboliti dannosi, sembrano favorire questa diversità. Una maggiore quantità di attività fisica è associata anche con incremento di Prevotella (batteri a cui piacciono i carboidrati). Grazie al migliore microbiota, gli atleti hanno anche inferiore permeabilità intestinale e LPS, composto infiammatorio proveniente da batteri gram-negativi, che si rileva aumentato nei diabetici e in altre condizioni infiammatorie, soprattutto in caso di dieta di scarsa qualità. Anche uno sforzo troppo lungo può però favorire la permeabilità intestinale e quindi essere deleterio per l'intestino.
 |
| https://www.sciencedirect.com/science/article/pii/S2095254616300163#f0020 |
Un buon microbiota migliora la fitness respiratoria (picco di VO2 che è inversamente proporzionale a LPS, confermando un legame tra permeabilità intestinale/dieta e attività metabolica/consumo calorico).
Infatti, come accennato prima, il microbiota interagisce anche col metabolismo energetico: "Studi sugli animali hanno rivelato la comunicazione tra il microbiota intestinale e il muscolo, in cui il microbiota intestinale può influenzare l'omeostasi dell'energia muscolare interferendo con la deposizione di grasso e il metabolismo dei lipidi e del glucosio attraverso vari metaboliti tra cui SCFA (acidi grassi a catena corta prodotti dalla fermentazione delle fibre) e sali biliari secondari. In generale, gli atleti consumano diete con più energia rispetto agli individui sedentari e sono spesso incoraggiati a consumare una dieta ricca di carboidrati e proteine e più bassa di grassi", riducendo la fibra durante le competizioni. Il cibo che arriva non digerito nel colon viene elaborato dal microbiota e le sue calorie "estratte" a seconda dei batteri, e "il microbiota intestinale produce e rilascia una vasta gamma di composti che possono agire sui tessuti ospiti modulando l'appetito, la motilità intestinale, l'assorbimento e la conservazione dell'energia e il dispendio energetico", e ovviamente la composizione corporea (variazioni del grasso e del muscolo) e il dispendio calorico, come accennato prima, tra il 7 e il 22%. Questo avviene in particolare modulando quante calorie estrarre dalla dieta e il loro destino metabolico (ossidazione o accumulo), ma questo effetto è variabile: "il microbiota appare rispondere al bilancio energetico (grado di sovralimentazione) in base all'adiposità effettiva. È possibile che l'intestino "rilevi" alterazioni nella disponibilità dei nutrienti e successivamente moduli l'assorbimento dei nutrienti". E questo succede anche in penuria di nutrienti: "La restrizione calorica, si è dimostrato negli animali, può migliorare la composizione e il metabolismo associato al microbiota intestinale, compreso l'aumento delle abbondanze relative di microbi probiotici e produttori di butirrato e l'aumento della biosintesi di SCFA". Tuttavia negli atleti, che possono avere un'incredibile necessità energetica, la restrizione calorica può portare a RED-S, sindrome da relativa insufficienza energetica, e questa include alterazioni del microbiota con perdita di produttori di acido lattico. Anche i bambini malnutriti vanno incontro a riduzione di specie benefiche (lattobacilli e bifidi). Gli studi sull'argomento appaiono difficili perché devono considerare l'influenza dei diversi macronutrienti (proteine, carboidrati e grassi) sui batteri e sulla modulazione dell'energia utilizzata/estratta dalla dieta, e appare molto forte un fattore soggettivo: tipi di grasso e proteine vegetali sembrano i fattori più influenti. Oltreché i produttori, anche i degradatori di acido lattico sono importanti (se in equilibrio corretto), e possono assicurare prestazioni migliori sul lungo periodo, anche trasformandolo in butirrato.
Uso dei probiotici
I probiotici, microrganismi vivi che hanno un effetto benefico in chi li assume, possono essere usati per migliorare la salute dello sportivo, e l'ISSN ha rilasciato delle linee guida sul loro uso negli sportivi, per favorire recupero, sistema immunitario e prestazioni.
Alcuni batteri isolati da atleti migliorano le performance sportive e possono essere usati come probiotici. Uno (B. longum OLP-01) migliora la capacità di endurance e l'adattamento metabolico, influenzando funzione endocrina, immunitaria, infiammazione e stress ossidativo. Si riducono i parametri legati alla stanchezza come azoto, ammoniaca, acido lattico, CK e migliora la produzione di energia sotto forma di ATP. L'altro, Lactobacillus salivarius SA-03, riduce ugualmente azoto, ammoniaca, acido lattico, CK, e aumenta forza muscolare, resistenza, accumulo di glicogeno epatico e muscolare.
Alcuni batteri isolati da atleti migliorano le performance sportive e possono essere usati come probiotici. Uno (B. longum OLP-01) migliora la capacità di endurance e l'adattamento metabolico, influenzando funzione endocrina, immunitaria, infiammazione e stress ossidativo. Si riducono i parametri legati alla stanchezza come azoto, ammoniaca, acido lattico, CK e migliora la produzione di energia sotto forma di ATP. L'altro, Lactobacillus salivarius SA-03, riduce ugualmente azoto, ammoniaca, acido lattico, CK, e aumenta forza muscolare, resistenza, accumulo di glicogeno epatico e muscolare.
Anche L. plantarum TWK10 ha evidenziato effetti positivi; è stato isolato da alcuni vegetali fermentati coreani, e può stimolare l'aumento di massa muscolare. L'effetto è stato osservato per ora nei runner, quindi in sport aerobici, e sembra dovuto all'effetto antinfiammatorio. Il batterio migliora la performance sportiva, il recupero e il contenuto di glicogeno muscolare
Aggiornamento 25/8/2020
Esiste una relazione reciproca tra asse somatotropo (GH-IGF-1) e microbiota, e questi caratterizzano crescita muscolare e del tessuto adiposo, influenzando infiammazione e metabolismo energetico
Aggiornamento 27/8/2020
La perdita di peso causata dalla restrizione calorica porta a perdita di osso, questo non succede se il dimagrimento è dovuto allo sport
Aggiornamento 29/8/2020
L'uso degli antibiotici negli allevamenti è una delle principali cause di insorgenza di antibioticoresistenza, il fenomeno per cui questi farmaci diventano inefficaci. Rimane ancora ignoto quanto i residui di farmaci nel cibo influenzino negativamente il microbiota umano e la salute in generale
Aggiornamento 1/9/2020
La dieta ipocalorica può portare a perdita di specie importanti per il microbiota e così facilitare il recupero del peso. Immagazzinare il microbiota e poi riimmetterlo dopo la dieta (trapianto fecale autologo) può ridurre il rischio di effetto yo-yo, in particolare se abbinato a una dieta "amica" del microbiota, ricca di fibre e antiossidanti
Aggiornamento 5/9/2020
Le interazioni tra i microrganismi nel tratto digestivo umano (microbiota) e i geni sono collegati a 29 condizioni di salute specifiche, tra cui broncopneumopatia cronica ostruttiva, ipertensione, insufficienza renale, osteoartrite e diabete di tipo 2, secondo un'analisi del genoma in oltre 400.000 individui. In particolare sono state evidenziate le associazioni tra Ruminococcus flavefaciens e ipertensione e tra Clostridium e piastrine (aumento del rischio cardiovascolare). L'alimentazione è il primo fattore modificabile che influenza i batteri.
Aggiornamento 12/9/2020
Ridurre l'introito energetico nello sportivo può essere deleterio per la sua massa magra, l'assetto ormonale, l'umore, il sistema cardiovascolare. Secondo questa review il bodybuilder non dovrebbe mai scendere sotto 25 Kcal/kg di massa muscolare
Aggiornamento 16/9/2020
La malattia di Kawasaki, una delle principali cause di problemi cardiaci nei bambini, sembra correlata con la disbiosi intestinale.
Nello specifico ...
"... Enterococcus, Acinetobacter, Helicobacter, Lactococcus, Staphylococcus e Butyricimonas nei bambini con malattia di Kawasaki in fase acuta erano significativamente più alti rispetto ai bambini sani ... [e] i livelli dei biomarcatori dell'infiammazione sistemica, inclusi IL-2, IL-4, IL-6, IL- 10, TNF-α e INF-γ, erano significativamente elevati nei bambini con malattia di Kawasaki acuta ... " "... I nostri risultati ... [dimostrano anche la maggiore] abbondanza relativa di Ruminococcus, Blautia e Roseburia nella fase non acuta ..." "... Abbiamo anche scoperto che i produttori di SCFA come Prevotella, Dialister, Clostridium, Eubacterium, Roseburia e Megasphaera era significativamente ridotti nei bambini con malattia di Kawasaki acuta rispetto ai controlli sani ..." "... [Nella nostra] analisi di correlazione [abbiamo] dimostrato che Enterococcus e Helicobacter erano correlati positivamente con IL-6 [, un'osservazione che] ... non è mai stata riportata in precedenza nella malattia di Kawasaki ..."
'Enterococcus, sebbene faccia parte dei normali microbi intestinali nell'uomo, è noto per aumentare i fattori di virulenza associati alla formazione di biofilm e alla sovraregolazione di una grande varietà di molecole biologicamente attive, portando a infezioni nosocomiali che interessano il flusso sanguigno, le vie urinarie, il peritoneo e il tratto respiratorio , compresi i superantigeni, e inducono anche una forte risposta infiammatoria, quando si è sotto stress '...
"... [A tal fine è degno di nota che] queste caratteristiche fanno parte della patogenesi della malattia di Kawasaki ..."
In conclusione…
"... Abbiamo ipotizzato che la disbiosi del microbiota intestinale possa partecipare alla patogenesi della malattia di Kawasaki amplificando l'infiammazione sistemica ..."
"... [In effetti, i risultati di] questo studio suggeriscono che l'alterazione del microbiota intestinale è strettamente associata all'infiammazione sistemica, che fornisce una nuova prospettiva sull'eziologia e la patogenesi della malattia di Kawasaki ... [sebbene] ulteriori studi dovrebbero essere condotti a questo proposito ... "
Aggiornamento 8/10/2020
La nutrizione gioca un ruolo chiave nel recupero dagli infortuni e nel periodo pre e post chirurgia. La giusta integrazione accelera il recupero e permette di limitare la perdita di muscolo e di forza. Le proteine devono essere abbondanti e distribuite durante la giornata. "L'integrazione con aminoacidi essenziali (EAA) in forma libera che forniscono solo EAA (cioè nessun altro macronutriente) in una forma che può essere rapidamente assorbita e utilizzata direttamente dai muscoli, dà una maggiore risposta anabolica rispetto a quella possibile con integratori dietetici o di proteine del siero di latte". La loro ingestione in sufficienti quantità (15-20g) permette di preservare la muscolatura in persone immobilizzate. Il loro uso prima dell'attività fisica permette di stimolare l'anabolismo proteico più che con altre forme proteiche. Anche l'HMB e la creatina aiutano a preservare il muscolo e ripararlo in seguito a traumi. La vitamina D è importante in caso di fratture e per il recupero muscolare. In caso di trauma cranico omega 3 e curcumina. L'uso di prebiotici e probiotici può migliorare la risposta immunitaria, l'assorbimento di proteine e ridurre i danni da antibiotici.
Aggiornamento 24/10/2020
Associazione della disbiosi microbica intestinale con l'insorgenza di vari disturbi metabolici e fisiologici
Perché consiglio spesso, soprattutto in chi ha necessità di aumentare il muscolo e carenza di energie, le miscele di aminoacidi essenziali? "Le formulazioni bilanciate di amminoacidi sono strumenti preziosi per gestire condizioni caratterizzate da stato catabolico, stress ossidativo o difetti dell'equilibrio energetico, come declino fisico e cognitivo legato all'età, malattie cardiometaboliche, traumi, cachessia tumorale e sepsi. È stato dimostrato che le miscele di amminoacidi ben formulate promuovono la bioenergetica mitocondriale e la difesa dei ROS (specie reattive dell'ossigeno, radicali liberi) nei tessuti metabolicamente attivi. La supplementazione di aminoacidi condivide molteplici meccanismi molecolari ed effetti benefici con la restrizione calorica e la dieta mima-digiuno, ma è più sicura a lungo termine e più gestibile rispetto ad altri tipi di restrizioni". Molte delle malattie dell'invecchiamento sono legate a una ridotta qualità mitocondriale con conseguente ridotta produzione di energia
Aggiornamento 6/11/2020
La dieta ricca in zuccheri raffinati riduce Akkermansia muciniphila e aumenta B. fragilis. Questo predispone i topi per la colite (IBD). A. muciniphila spesso manca anche in chi è sovrappeso e diabetico. La prova inequivocabile che lo zucchero altera il microbiota
Aggiornamento 13/11/2020
Gli sportivi che praticano sforzi intensi e prolungati, come i maratoneti, possono avere indebolimento del sistema immunitario, in particolare nelle vie aeree. I probiotici possono aiutare a mantenere un numero congruo di globuli bianche.
Aggiornamento 14/11/2020
Nutrizione nello sportivo. Può la disponibilità di carboidrati influenzare performance e utilizzo dei grassi?
Nei soggetti allenati, la disponibilità di carboidrati (CHO), grassi e proteine endogeni ed esogeni prima e durante l'esercizio può influenzare le risposte acute e a lungo termine all'esercizio aerobico. Acutamente, l'ingestione di CHO inibisce la combustione dei grassi, tuttavia mancano prove che dimostrino una maggiore capacità di bruciare i grassi dopo un allenamento a lungo termine a digiuno. Risultati contrastanti relativi all'influenza dell'ingestione di CHO sulla segnalazione mitocondriale possono essere correlati alla quantità di carboidrati consumati e all'intensità dell'esercizio. Il consumo di quantità> 120 g di CHO prima dell'esercizio submassimale ha attenuato la produzione mitocondriale di proteine (e quindi l'ossidazione dei grassi), mentre questo non succede se i CHO sono inferiori ai 70 g, tuttavia la disponibilità di CHO sembra avere effetti minimi dopo l'esercizio di tipo HIIT. Le prestazioni sono migliorate dopo l'ingestione di CHO pre-esercizio per esercizi di durata lunga ma non per quelli brevi, mentre i cambiamenti delle prestazioni indotti dall'allenamento a seguito di varie strategie nutrizionali pre-esercizio variano in base al tipo di protocollo nutrizionale utilizzato.
Aggiornamento 26/11/2020
Alcuni probiotici nello sportivo possono migliorare la sindrome da sovrallenamento, la permeabilità intestinale, l'immunità, la capacità antiossidante e la performance
Aggiornamento 13/12/2020
Nelle nuove linee guida per i calciatori, si consigliano alcuni integratori, in caso di carenza, per ridurre gli infortuni e dare energia: creatina, vitamina D, calcio, ferro, HMB, multivitaminico, caffeina.
Aggiornamento 23/12/2020
La supplementazione con proteine migliora la composizione corporea, la capacità aerobica e la performance nello sport aerobico, sia nelle persone sane che nei compromessi (sarcopenici o limitati nella mobilità)
Aggiornamento 27/12/2020
L'approccio 4R non esiste solo per l'intestino, ma anche per lo sport. Reidrata, Rifornisci, Ripara, Riposa. Solo con questi principi si massimizza la performance e si costruisce la corretta composizione corporea, favorendo la costruzione di muscolo e la riduzione del grasso.
La reidratazione necessita di acqua e sali minerali.
Il rifornimento serve per rigenerare il glicogeno muscolare, che può essere stimolato con carboidrati di diverso tipo a seconda dell'esigenza.
La riparazione avviene fornendo proteine che "curano" i danni alle fibre muscolari. Aminoacidi essenziali, creatina, HMB e antiossidanti potenziano questa fase.
Infine il riposo, essenziale per chiunque, ancor di più nello sport, può essere favorito dall'Ashwagandha.
Aggiornamento 3/1/2021
2 dosi di 3,6g al giorno di aminoacidi essenziali migliorano la massa magra e la qualità muscolare in persone sovrappeso che svolgono HIIT. L'effetto è dovuto in particolare all'aumento del turnover proteico
Aggiornamento 5/1/2021
La dieta di tipo occidentale riduce batteri buoni come L. gasseri ed L. johnsonii, e favorisce i "patobionti", come R. ilealis e R. gnavus. Questo porta alla riduzione di alcune difese antiossidanti, come glutatione e bilirubina, favorendo il peggioramento dello stato metabolico. Ripristinare le specie con i probiotici migliora il quadro metabolico, almeno nel modello animale, in particolare migliorando la funzionalità mitocondriale epatica
La caffeina in dosi e modi appropriati è consigliata dalla International Society of Sports Nutrition per migliorare performance sportive, insieme alle capacità cognitive
Aggiornamento 27/1/2021
Ennesima dimostrazione che i diversi macronutrienti e calorie di origine diversa hanno diverso effetto su ormoni e composizione corporea. I praticanti di body building hanno spesso paura a utilizzare la dieta chetogenica (KD), perché l'assenza dei carboidrati può portare a perdita di muscolatura. Il lavoro dell'equipe del prof Paoli ha messo in evidenza che è possibile salvaguardare la massa magra, cosa che spesso non accade con una semplice dieta ipocalorica. La dieta cheto ha favorito la riduzione del quoziente respiratorio (quindi aumentato l'ossidazione dei grassi), mentre la dieta classica (WD) ha favorito l'aumento del metabolismo a riposo.
Le due diete avevano uguali calorie e proteine, ma i risultati in termini di percentuali di massa grassa (quindi miglioramento della composizione corporea) sono stati a favore della KD (KD: −11.32 ± 7.88% vs. WD: −6.70 ± 10.02%). Entrambi i gruppi hanno aumentato la forza ma solo il gruppo WD ha aumentato il muscolo.
"I risultati mostrano che una dieta KD può rappresentare un approccio dietetico adeguato per gli atleti BB. Nonostante la mancanza di risposta ipertrofica nel gruppo KD, la massa muscolare è stata mantenuta, un fenomeno che spesso non si verifica durante le diete ipocaloriche. Allo stesso modo, sebbene il periodo dell'anno non fosse quello che gli atleti di solito dedicano all'allenamento per la perdita di grasso ("taglio"), la KD si è rivelato una buona strategia per ridurre il grasso corporeo.
La KD ha anche determinato una diminuzione delle citochine infiammatorie e un aumento del BDNF, suggerendo che la KD può essere un valido strumento per affrontare momenti (come quello del “sollevamento pesi”) in cui la gestione dello stress e il mantenimento della motivazione sono difficili da gestire. La KD non è un regime da seguire con leggerezza e indipendenza ma richiede la presenza di un professionista; in queste circostanze rappresenta uno strumento fondamentale nel bagaglio del nutrizionista per far fronte a diverse condizioni ed esigenze, comprese quelle sportive".
La carenza cronica di magnesio è:
✔ Comune particolarmente negli anziani (e in chi mangia male)
✔ Associata alle principali patologie e uso farmaci comuni
✔ Spesso associata a normale concentrazione sierica di magnesio (ma evidenziabile dai bassi livelli urinari)
✔ Poco costosa da diagnosticare e facile da trattare.
Si ritiene che l'escrezione urinaria di magnesio <1 mmol/die o il rapporto con la creatinina <0,17 siano indicativi di carenza.
Se sei sempre stanco, hai problemi di glicemia, difficoltà a dormire, umore alterato ecc. potrebbe dipendere da una carenza di magnesio.
Il magnesio associato a un amminoacido come citrato o lattato è meglio tollerato con una biodisponibilità superiore rispetto all'ossido che può portare a problemi intestinali. "Un supplemento giornaliero di 200 mg di magnesio chelato sarebbe adeguato, sicuro nella maggior parte dei casi, sufficiente per aumentare costantemente il magnesio sierico".
Aggiornamento 7/2/2021
Nuovo articolo sul microbiota negli atleti
Una semplice sostanza usata da integratore può migliorare le performance sportive nelle donne
- È stato dimostrato che il bicarbonato di sodio (SB) migliora la capacità e le prestazioni nell'esercizio ad alta intensità.
- Ciò è dovuto all'aumento del pH e alla concentrazione di bicarbonato circolante dopo l'ingestione di SB, aumentando il potere tampone del corpo (riserva alcalina).
- Una maggiore capacità tampone ha migliorato il controllo dell'acidosi metabolica indotta dall'esercizio fisico (ridotto accumulo di ioni idrogeno H+) che è dannoso per le prestazioni dell'esercizio a causa della sua interferenza con il processo metabolico e contrattile.
- Le donne, d'altra parte, hanno una tolleranza inferiore per l'esercizio ad alta intensità rispetto agli uomini poiché hanno:
i) meno massa muscolare e fibra muscolare di tipo II
ii) minore capacità di glicolisi - minore attività degli enzimi glicolitici
- La minore capacità di indurre acidosi metabolica può suggerire una minore risposta all'agente tampone durante l'esercizio ad alta intensità nelle atlete.
La revisione ha dimostrato che anche nelle donne il SB ha effetto ergogenico, migliorando la prestazione, con una magnitudine che va da piccola a moderata.
Da assumere prima dello sforzo
Aggiornamento 3/4/2021
Melagrana e amarene e i loro estratti sono utili per il recupero muscolare negli sportivi, grazie al loro contenuto in antiossidanti
Aggiornamento 8/4/2021
L'intestino permeabile nello sportivo dipende dall'intensità dello sforzo
Aggiornamento 17/5/2021
L'esercizio fisico strenuo può provocare alterazione della funzione mitocondriale e concomitanti problemi di glicemia e secrezione di insulina.
In pratica "esiste un limite massimo della quantità di esercizio intenso che può essere eseguito senza interrompere l'omeostasi metabolica. Oltre questo limite, iniziano a manifestarsi effetti negativi sulla salute metabolica e sull'adattamento delle prestazioni fisiche, apparentemente causati da un arresto parziale mitocondriale sia della respirazione che della produzione di ROS. [...] La disfunzione mitocondriale osservata in questo studio non sembra coinvolgere un disturbo nella biogenesi dei mitocondri o un numero ridotto di mitocondri, come mostrato in alcuni vecchi studi sulla resistenza all'insulina (Kelley et al., 2002), ma è piuttosto un difetto mitocondriale intrinseco, come mostrato in pazienti con diabete".
Aggiornamento 27/5/2021
La carenza di magnesio (Mg), più diffusa di quanto si possa immaginare, gioca un ruolo importante nell'osteoartrite (OA), e può essere favorita da diuretici, diabete, semplice invecchiamento.
La concentrazione di Mg extracellulare influenza le cellule correlate alle articolazioni, come cellule staminali mesenchimali, osteoblasti, condrociti e fibroblasti, e riduce il rischio di osteoporosi. Nell'anziano anche le cellule senescenti, lo stress ossidativo e l'accorciamento dei telomeri aumentano l'infiammazione, e sono tutte condizioni legate a ridotto introito di Mg.
Il Mg insieme ad un buon microbiota può contribuire a ridurre i dolori articolari, riducendo l'infiammazione. La carenza di Mg, che si trova soprattutto in frutta e verdura, contribuisce alla riduzione di bifidobatteri, importanti per l'anziano, invece un buon bilanciamento dei microbi intestinali facilita l'assorbimento del Mg.
"Pertanto, l'effetto combinato di un'appropriata assunzione alimentare di Mg e di un ambiente intestinale sano può essere benefico per la prevenzione e il trattamento dell'OA"
Aggiornamento 12/6/2021
Le donne sembrano più sensibili alla dieta per quanto riguarda l'effetto sull'umore, influenzato in maniera negativa dal cibo spazzatura, rispetto agli uomini.
"Il fast food, saltare la colazione, la caffeina e il cibo ad alto indice glicemico sono tutti associati al disagio mentale nelle donne mature", ha detto Begdache, autore dello studio. "La frutta e le verdure a foglia verde scuro invece sono associate al benessere mentale".
In entrambi i sessi l'attività fisica riduce comunque l'effetto negativo.
Aggiornamento 16/6/2021
Il microbiota può influenzare la muscolatura, e le persone con resistenza anabolica, anche alimentandosi bene, faticano ad aumentare la massa magra. Una buona muscolatura è legata a miglior salute anche perché il muscolo funziona come organo endocrino e rilascia "miochine" (segnali) antinfiammatorie. Viceversa la sarcopenia si lega ad aumentato rischio di malattia.
Nell'anziano si riduce la digestione delle proteine, e il microbiota riduce la sintesi di aminoacidi e degrada una parte di quelli alimentari, riducendo la disponibilità per favorire la sintesi proteica. Inoltre l'infiammazione e l'endotossemia legate a LPS e permeabilità intestinale bloccano gli ormoni e gli altri segnali anabolizzanti (testosterone, insulina, mTOR, IGF), favorendo la perdita di muscolo.
Alcuni batteri viceversa producono SCFA, in particolare butirrato, che hanno effetto antinfiammatorio e contrastano i batteri infiammatori.
Aggiornamento 1/8/2021
I centenari hanno batteri intestinali particolari, che stimolano la sintesi di acidi biliari specifici. In particolare conferiscono protezione da alcuni batteri patogeni (come il Clostridium difficile), e impediscono la loro colonizzazione, lasciando spazio ai "batteri buoni"
Aggiornamento 12/8/2021
La quantità di proteine corretta per stimolare la sintesi di fibrille muscolari dopo sport di endurance (aerobico) appare essere circa 30g (∼0.49 g protein/kg). Quantità superiori danno pochi vantaggi in più
Aggiornamento 24/8/2021
Il microbiota influenza la spesa energetica, ma come? Uno dei meccanismi riguarda alcuni metaboliti rilasciati, come SCFA (acetato, propionato, butirrato), TMA e gas (H2S). L'eccessivo passaggio dall'intestino di queste sostanze, dovuto a permeabilità intestinale, può alterare metabolismo e salute cardiovascolare.
L'alcol riduce la respirazione mitocondriale e aumenta le emissioni di metano (gas serra).
L'eccesso di H2S (acido solfidrico), prodotto ad esempio da E. coli, promuove la deposizione di grasso, attraverso i PPARγ, e riduce la secrezione di insulina, promuovendo il diabete. Lo stesso composto ha però, come i nitrati, proprietà antipertensive.
Inoltre interferisce col complesso IV dei mitocondri, riducendo la produzione di ATP, e inibisce l'ossidazione del butirrato nelle cellule del colon.
Tra gli SCFA, l'acetato può essere usato dal fegato per sintetizzare colesterolo, acidi grassi a catena lunga, glutammina e glutammato, oltre che essere ossidato per produrre ATP.
Aggiornamento 17/9/2021
Si arriva alla sarcopenia quando, per un tempo sufficiente, la demolizione (catabolismo) delle fibre muscolari è molto maggiore della loro costruzione (anabolismo), e questa condizione porta a ridotta qualità della vita e aumenta la mortalità significativamente.
Le cause non sono del tutto chiare, ma è fisiologico perdere col passare degli anni una parte della massa magra, ma chi si mantiene attivo e mangia correttamente ne perde meno. Il quadro ormonale (testosterone, IGF, estrogeni) e i regolatori cellulari (mTOR e AMPK) hanno sicuramente un ruolo importante.
Stress ossidativo e infiammazione ostacolano i mitocondri, e questa situazione sembra essere uno stimolo per la perdita di muscolo.
In particolare lo stato infiammatorio è fortemente catabolico, grazie alle citochine rilasciate. Anche i microRNA regolano la muscolatura e le cellule di sostegno dei miociti (cellule satellite), importanti per il loro sostentamento. Quando si riducono questi specifici microRNA la massa magra decresce.
Per contrastare la sarcopenia, oltre a un'attività fisica idonea, una dieta con un corretto apporto proteico può stimolare i microRNA.
"Digiuno e diete ipocaloriche aggressive sono state segnalate come deleterie per la massa e la funzione muscolare, specialmente quando non vengono raggiunti i fabbisogni proteici", perché spingono il catabolismo.
Nelle persone sarcopeniche i classici valori di apporto proteico (1g/kg di peso corporeo) non sono sufficienti quindi devono essere superiori per favorire un recupero del muscolo.
Tra i supplementi utilizzabili:
- miscele di aminoacidi essenziali, possono aumentare la durata della vita sana e prevenire condizioni patologiche associate a un deficit energetico come la sarcopenia. Questi effetti sono probabilmente mediati dalla biogenesi mitocondriale e dalla sovraregolazione dei sistemi antiossidanti.
- aswhagandha per l'effetto antinfiammatorio, antistress e adattogeno
- HMB ha un effetto anticatabolico
- i carboidrati favoriscono il rilascio di insulina che promuove il glicogeno muscolare e l'ingresso di aminoacidi nei muscoli
- la creatina ha un effetto antiossidante e stimola le cellule satellite, riducendo il catabolismo
- la vitamina D ha un effetto antinfiammatorio e promuove l'energia muscolare
- gli antiossidanti come sulforafano (broccoli), omega 3 e NAC riducono lo stress ossidativo e quindi l'infiammazione
- la dieta chetogenica può ridurre infiammazione e stress ossidativo ma la mancanza di carboidrati può bloccare IGF1 promuovendo il catabolismo
In generale le proteine dovrebbero essere assunte in boli da 25g e ancora di più dopo l'attività fisica.
Aggiornamento 18/9/2021
Da tempo il bicarbonato di sodio è tra i supplementi consigliati per gli sportivi. Il suo effetto di modulazione del pH nella cellula muscolare contribuisce a migliorare la performance negli sport di potenza e di durata, in particolare negli sport di combattimento, canottaggio, corsa e nuoto.
"Un migliore controllo del pH nelle cellule muscolari consente tassi glicolitici più elevati, con conseguente aumento dei tassi di produzione di ATP e maggiori concentrazioni di lattato nel muscolo e nel sangue". Il bicarbonato appare particolarmente utile negli sforzi brevi e intensi, che utilizzano il sistema della fosfocreatina e provocano la maggior produzione di acido lattico dovuto alla glicolisi.
"Un ampio numero di prove indica che l'esercizio che dipende maggiormente dalla glicolisi e quindi si traduce in un maggiore accumulo di H+ è più probabile che tragga beneficio dall'integrazione di bicarbonato di sodio rispetto all'esercizio che è troppo breve o troppo lungo per provocare una marcata acidosi".
Va assunto prima dello sforzo, almeno un'ora, ma il timing preciso può essere personalizzato per evitare eventuali problemi intestinali. L'uso a lungo termine appare migliorare ulteriormente la resistenza alla fatica.
La combinazione con creatina aumenta le prestazioni ulteriormente (effetto sinergico/additivo), così come la betaalanina, mentre per caffeina e nitrati ci sono meno evidenze.
Aggiornamento 19/9/2021
- "La frutta può migliorare il recupero dall'esercizio. I polifenoli della frutta interagiscono con la cascata secondaria associata al danno muscolare indotto dall'esercizio attraverso le sue proprietà antiossidanti e antinfiammatorie.
- Tuttavia, non tutti i frutti sono uguali. Le bacche sono ricche di antociani, responsabili della pigmentazione rosso-blu-viola nei frutti.
- Gli antociani possono ridurre il dolore sia a livello enzimatico che trascrizionale.
- È stato dimostrato che la cianodinina-3-glucoside, comuni antociani presenti nelle bacche, aumenta l'espressione delle vie trascrizionali legate alla funzione muscolare e riduce l'affaticamento nei modelli animali.
- Gli antociani possono anche aumentare il flusso sanguigno e successivamente accelerare la rimozione dei prodotti di scarto e dei metaboliti muscolari.
- Le prove attuali sull'effetto degli antociani non sono derivate quantitativamente. Pertanto, lo scopo di questa meta analisi è esaminare l'effetto degli alimenti ricchi di antociani sugli indici biochimici, fisiologici e soggettivi del recupero muscolare".
In conclusione "Le ACN hanno dimostrato di avere un effetto benefico complessivo sulla riduzione di CK (creatinakinasi), indolenzimento muscolare, perdita di forza e miglioramento della potenza dopo l'esercizio. Ciò è stato accompagnato da un'infiammazione attenuata e da un aumento della capacità/stato antiossidante in seguito all'assunzione di ACN, suggerendo un potenziale nesso causale".
Aggiornamento 30/9/2021
La dieta chetogenica (KD) si è dimostrata utile per il dimagrimento in giocatori di calcio semiprofessionisti in uno studio del prof. Paoli e collaboratori.
"Una squadra di calciatori semiprofessionisti ha subito una significativa riduzione del peso corporeo, massa grassa, circonferenza vita, tessuto adiposo viscerale e acqua extracellulare (ECW) senza effetti negativi su forza, potenza e massa muscolare. I nostri dati, contrariamente ad altri studi, non hanno mostrato effetti positivi o negativi della KD sulla performance sportiva"
"La maggiore riduzione del grasso viscerale durante la KD (rispetto all'alimentazione classica) negli atleti rappresenta un nuovo dato significativo che merita ulteriori approfondimenti negli atleti di calcio di categoria superiore. Quando l'obiettivo è una rapida riduzione del peso, allenatori e atleti dovrebbero considerare l'uso della KD come uno strumento fattibile e sicuro anche negli sport di squadra".
Aggiornamento 1/10/2021
Il microbiota influenza la massa magra nei topi. Si chiama asse intestino-muscolo.
I batteri rilasciano metaboliti che promuovono o bloccano la trofia muscolare, come alcuni sali biliari.
La disbiosi induce infiammazione e permeabilità intestinale che determinano resistenza anabolica. Potete anche andare sollevare il mondo che la muscolatura tenderà ad atrofizzarsi.
Si riducono le cellule satellite (che supportano la crescita muscolare), si blocca l'ipertrofia delle fibre lente e veloci.
Taylor Valentino, primo autore dell'articolo, ha dichiarato: "Essendo in grado di identificare le sostanze che i batteri intestinali producono per aiutare la crescita muscolare dopo l'esercizio, potremmo essere in grado di utilizzare alcune di queste sostanze per promuovere la crescita dei muscoli nelle persone che soffrono di sarcopenia (perdita di muscolo) come si vede tipicamente con l'invecchiamento o il cancro ".
Aggiornamento 7/10/2021
Nei topi Lactobacillus plantarum PL-02 estratto dai sollevatori di pesi olimpici aumenta la massa muscolare, la forza muscolare e le prestazioni di resistenza e l'accumulo di glicogeno epatico e muscolare. Inoltre migliora la fatica e riduce indicatori come azotemia, creatinkinasi, ammoniaca e lattato.
Aggiornamento 31/10/2021
La dieta paleo (PD) può migliorare la performance sportiva in persone con alterazioni metaboliche (diabete, sindrome metabolica ecc.) ma anche nei sani. I dati attualmente sono per solo nel breve termine.
"È dubbio se l'effetto positivo della paleodieta sulla salute sia causato dall'eliminazione di alimenti altamente trasformati o di prodotti specifici (cereali, latte e latticini e legumi) dalla dieta, che contengono le sostanze antinutritienti, ad un alto contenuto di verdura e frutta, oppure al deficit di energia, con conseguente perdita di peso. È noto da tempo che la corretta struttura corporea influisce sulla salute. Vale la pena notare che, negli studi scientifici citati, il modello di consumo ad libitum è stato maggiormente utilizzato sia nei gruppi a dieta Paleo, sia nei gruppi di controllo caratterizzati da una dieta diversa. Inoltre, negli interventi con assunzione di apporto calorico dettato dal senso di sazietà (ad libitum), le persone in paleodieta avevano un'assunzione calorica inferiore (maggiore sazietà).
La PD può avere un impatto ergogenico sull'organismo dell'atleta a causa dell'alto contenuto di creatina nella dieta corrispondente in termini di quantità di aminoacidi a catena ramificata (BCAA). La dieta Paleo è una dieta ricca di proteine animali, che sono la migliore fonte di BCAA: valina, leucina e isoleucina, che stimolano la crescita e la rigenerazione muscolare. Grazie alle proprietà alcalinizzanti di frutta e verdura, può avere anche un effetto normalizzante sull'equilibrio acido-base, nonostante l'alto contenuto di proteine animali. L'alto contenuto di vitamine e minerali e la bassa quantità di ingredienti antinutrizionali (tra cui glutine, acido fitico, lectine e saponine) nei prodotti cerealicoli e nei legumi, importanti in termini di aumento del fabbisogno energetico e nutritivo. Anche le corrette proporzioni di acidi grassi omega-6/omega-3 nella dieta (difficili da raggiungere a lungo termine) e l'eliminazione delle proprietà insulinotropiche possono essere utili. Va sottolineato che al momento non esistono studi che valutino l'impatto dell'uso della dieta Paleo sulla capacità di esercizio e sulle condizioni di salute degli atleti professionisti. Ancora più ambigua appare l'influenza sulla capacità di esercizio (soprattutto durante la riduzione del peso) nel caso della strategia ad libitum. In una situazione del genere, c'è il rischio di un ridurre eccessivamente l'apporto di energia, vitamine e minerali. Sembra invece relativamente difficile bilanciare una dieta per atleti con un elevato dispendio energetico (>4000 kcal), che vogliono applicare la dieta per ragioni quali i potenziali benefici ergogenici, l'eliminazione di cibi altamente trasformati o di glutine e/o lattosio, o la riduzione dell'assunzione di carboidrati. Un'altra domanda è la quantità di carboidrati: avrà senso limitare i carboidrati, dal momento che la loro quantità proveniente da frutta/verdura ad alto contenuto di amido sarà così alta che il corpo probabilmente non utilizzerà facilmente i grassi in queste condizioni? La dieta Paleo regolerà lo stato acido-base del corpo (con molta frutta e verdura e un'elevata quantità di proteine)?"
Aggiornamento 14/3/2022
La presenza di batteri infiammatori e la permeabilità intestinale favoriscono diversi problemi nel corpo, tra cui l'osteoartrite.
Invece alcuni batteri ritenuti simbionti (ossia cooperanti) aumentano la tolleranza immunitaria e riducono l'infiammazione.
Prebiotici, probiotici, terapia fagica e trapianto di microbiota sono opzioni che possono ridurre i dolori articolari dell'osteoartrite.
Aggiornamento 18/3/2022
L'uso dei probiotici appare importante durante le terapie antibiotiche, nella diarrea e nell'infezione da C. difficile, in altri casi ci sono delle riserve.
Anche le fibre sono molto importanti
La creatina, uno dei supplementi ergogenici più utili e sicuri, utilizzabile anche negli anziani a corto di energia, si prende prima o dopo l'allenamento?
Secondo gli studi, è efficace se presa prima dell'allenamento o anche durante, ma il massimo di efficacia in termini di miglioramento della composizione corporea si ha quando si assume dopo il workout insieme a un pasto ricco in carboidrati e proteine.
Aggiornamento 24/4/2022
La clorazione dell'acqua non appare incidere negativamente sul microbiota intestinale dei bambini, ma anzi riduce il rischio di infezioni e il successivo ricorso agli antibiotici.
Aggiornamento 10/6/2022
In uno studio sui topi la somministrazione di antibiotici riduce l'attività fisica volontaria. Uno degli effetti può essere dovuto alla riduzione nella produzione di SCFA a partire dai carboidrati. Questi composti influenzano la funzione intestinale ma anche essere usati come carburante per i muscoli, avendo ripercussioni sulla prestazione. La presenza di certi batteri può fare la differenza tra chi ha piacere a muoversi e chi invece lo fa controvoglia. La dieta corretta può aiutare a proteggere il microbiota.
Aggiornamento 21/7/2022
L'integrazione consigliata nell'allenamento di tipo militare dalla International Society of Sports Nutrition
Forte raccomandazione per: aminoacidi essenziali, proteine whey, multivitaminico, omega 3, caffeina e creatina. Queste integrazioni possono supportare le energie e il mantenimento della massa magra in caso di bilancio energetico negativo.
Poca evidenza per BCAA, arginina, glutammina, condroitina.
Forte raccomandazione per: aminoacidi essenziali, proteine whey, multivitaminico, omega 3, caffeina e creatina. Queste integrazioni possono supportare le energie e il mantenimento della massa magra in caso di bilancio energetico negativo.
Poca evidenza per BCAA, arginina, glutammina, condroitina.
Aggiornamento 2/9/2022
I fattori che influenzano la crescita e il mantenimento del muscolo sono molteplici. Quando manca uno stimolo per un tempo sufficiente si induce la sarcopenia, la carenza di muscolo che rende le persone deboli e soggette a malattie croniche.
Con l'età alcuni cambiamenti fisiologici (calo di ormoni come testosterone ed estrogeni) facilitano la perdita di muscolo ma questa può essere contrastata con un corretto stile di vita.
Per stimolare la massa magra a crescere si deve fondamentalmente stimolare mTOR, un sensore cellulare che favorisce l'ipertrofia muscolare.
Tra i fattori che stimolano correttamente mTOR, l'allenamento (la stimolazione meccanica attiva diverse proteine che a cascata determinano il segnale), la dieta corretta, il sonno, l'eventuale uso di supplementi.
Esistono ovviamente limiti genetici personali che non possono essere superati.
Un'alimentazione con nutrienti di scarsa qualità e povera di aminoacidi, uno stato infiammatorio e sedentarietà sono tra le cause di mancata stimolazione di mTOR. L'infiammazione infatti stimola la proteolisi (rottura delle proteine) e rallenta la ricostruzione ed è presente nelle persone anziane e in malattie croniche come tumori, diabete, malattie renali, BPCO e insufficienza cardiaca.
Anche un'alterata funzionalità intestinale digestiva può indurre sarcopenia.
Con l'età alcuni cambiamenti fisiologici (calo di ormoni come testosterone ed estrogeni) facilitano la perdita di muscolo ma questa può essere contrastata con un corretto stile di vita.
Per stimolare la massa magra a crescere si deve fondamentalmente stimolare mTOR, un sensore cellulare che favorisce l'ipertrofia muscolare.
Tra i fattori che stimolano correttamente mTOR, l'allenamento (la stimolazione meccanica attiva diverse proteine che a cascata determinano il segnale), la dieta corretta, il sonno, l'eventuale uso di supplementi.
Esistono ovviamente limiti genetici personali che non possono essere superati.
Un'alimentazione con nutrienti di scarsa qualità e povera di aminoacidi, uno stato infiammatorio e sedentarietà sono tra le cause di mancata stimolazione di mTOR. L'infiammazione infatti stimola la proteolisi (rottura delle proteine) e rallenta la ricostruzione ed è presente nelle persone anziane e in malattie croniche come tumori, diabete, malattie renali, BPCO e insufficienza cardiaca.
Anche un'alterata funzionalità intestinale digestiva può indurre sarcopenia.
Aggiornamento 26/9/2022
Quale appare essere la migliore dieta per il microbiota?
Una dieta ricca di alimenti vegetali non processati (cereali, legumi, frutta oleosa, frutta zuccherina e verdura), arricchita da pesce grasso e latticini magri fermentati. La carne rossa andrebbe limitata per la possibile fermentazione di composti non digeriti con potenziale cancerogeno. La carne processata andrebbe evitata e i latticini non sgrassati limitati per la loro azione sui sali biliari.
Una dieta ricca di alimenti vegetali non processati (cereali, legumi, frutta oleosa, frutta zuccherina e verdura), arricchita da pesce grasso e latticini magri fermentati. La carne rossa andrebbe limitata per la possibile fermentazione di composti non digeriti con potenziale cancerogeno. La carne processata andrebbe evitata e i latticini non sgrassati limitati per la loro azione sui sali biliari.
Aggiornamento 30/9/2022
Il microbiota intestinale influenza la massa muscolare e la sua funzione e può quindi essere d'interesse nello sport, nella cachessia da cancro ma anche in altre malattie associate all'atrofia muscolare, come la malattia renale cronica, la fibrosi epatica e la sarcopenia legata all'età.
In particolare lo fa tramite i metaboliti che produce. SCFA e acidi biliari interagiscono nelle vie metaboliche ed energetiche. I batteri inoltre metabolizzano alcuni aminoacidi provenienti dalla dieta e in alcuni casi essi sono benefici, in altri interferiscono con lo stimolo anabolico e portano a sarcopenia. Molti dei metaboliti utili derivano dalla biotrasformazione dei polifenoli antiossidanti presenti nei vegetali, come urolitina, ippurati, acidi ferulici ecc.
Altri metaboliti come LPS, rilasciati dai batteri infiammatori, contribuiscono all'atrofia muscolare e aumentano grazie a un'alterata permeabilità intestinale.
Anche IGF1 e FGF21 vengono modulati dal microbiota e inducono rispettivamente stimolo alla crescita muscolare e catabolismo in risposta al digiuno.
I batteri modulano inoltre il metabolismo aminoacidico, sia la biodisponibilità che l'utilizzo.
Alcuni batteri (Enterobatteriacee) sono fortemente associati alla cachessia neoplastica, mentre i lattobacilli sono protettivi nei modelli animali.
In particolare lo fa tramite i metaboliti che produce. SCFA e acidi biliari interagiscono nelle vie metaboliche ed energetiche. I batteri inoltre metabolizzano alcuni aminoacidi provenienti dalla dieta e in alcuni casi essi sono benefici, in altri interferiscono con lo stimolo anabolico e portano a sarcopenia. Molti dei metaboliti utili derivano dalla biotrasformazione dei polifenoli antiossidanti presenti nei vegetali, come urolitina, ippurati, acidi ferulici ecc.
Altri metaboliti come LPS, rilasciati dai batteri infiammatori, contribuiscono all'atrofia muscolare e aumentano grazie a un'alterata permeabilità intestinale.
Anche IGF1 e FGF21 vengono modulati dal microbiota e inducono rispettivamente stimolo alla crescita muscolare e catabolismo in risposta al digiuno.
I batteri modulano inoltre il metabolismo aminoacidico, sia la biodisponibilità che l'utilizzo.
Alcuni batteri (Enterobatteriacee) sono fortemente associati alla cachessia neoplastica, mentre i lattobacilli sono protettivi nei modelli animali.
Aggiornamento 19/12/2022
In particolare vengono prodotti metaboliti degli acidi grassi che agiscono sul sistema endocannabinoide (recettori CB1 in neuroni TRPV1) che "inviano un segnale afferente indotto dall'esercizio al cervello e riducono l'espressione di MAO (enzima che degrada le monamine) nello striato. Questo blocco delle MAO contribuisce a livelli più elevati di dopamina e a una maggiore capacità di esercizio". In assenza dei batteri invece ci sono più MAO, meno dopamina e abbiamo meno piacere nel fare esercizio, fino a preferire il divano coi popcorn mentre guardiamo un film.
I dati quindi suggeriscono che "gli effetti neurochimici alla base del "runner's high", il fenomeno di piacere, ricompensa, riduzione dell'ansia e analgesia guidato dal rilascio di endocannabinoidi dopo un'attività fisica prolungata potrebbero essere influenzati dal tratto gastrointestinale. Coerentemente, abbiamo scoperto che gli effetti analgesici dell'esercizio dipendono anche dalla colonizzazione microbica intestinale e dalla segnalazione CB1 periferica, indicando che il percorso scoperto in questo studio può regolare ulteriori aspetti della fisiologia dell'esercizio. Evolutivamente, la regolazione dei circuiti di ricompensa e motivazione indotti dall'esercizio da parte dei metaboliti intestinali può servire ad accoppiare la disponibilità di nutrienti e lo stato di colonizzazione microbica intestinale alla prontezza e alla capacità di impegnarsi in un'attività fisica prolungata". Per capirci sono gli stessi recettori stimolati dalla marijuana, ecco perché per qualcuno lo sport è una droga. Per altri invece lo è il cibo, che può ugualmente stimolare questi recettori in maniera indiretta.
Aggiornamento 2/1/2023
Gli omega 3 possono ridurre l'infiammazione delle vie aeree negli atlet.
Aumentano i lavori che mostrano i legami tra microbiota e metabolismo energetico. Un gruppo di ricercatori ha evidenziato che è possibile mettere il relazione l'energia "estratta" dalla dieta con il tipo di microbi nell'intestino. Esistono 3 tipi di microbiota generici (con infinite sfumature) in base alla prevalenza di alcune specie: tipo B (Bacteroides), tipo R (Ruminococcaceae) e tipo P (Prevotella).
Il tipo B ha bassa diversità, veloce transito intestinale e bassa proteolisi ed è quello che estrae più energia dalla dieta. Nelle feci di queste persone si ritrovano pochi elementi ancora in grado di fornire calorie. Nello studio le persone con questo tipo di microbiota hanno un peso maggiore. Il tipo B è associato alla dieta di tipo occidentale (poche fibre e molti alimenti industriali) mentre il tipo P caratterizza persone con maggiore introduzione di alimenti non processati e fibre. Il tipo R ha maggiore proteolisi (digestione delle proteine) e chi lo possiede è più magro. Contrariamente a quanto ipotizzabile le persone con transito più lento avevano minore estrazione di calorie.
Aggiornamento 13/1/2023
Un microbiota in ordine può essere importante per preservare la massa magra, soprattutto dopo una certa età. Le associazioni tra alcuni batteri, integrazioni con probiotici, metabolismo dei sali biliari e muscolatura sono ancora in fase di studio: si tratta dell'asse intestino-acidi biliari-muscolatura.
"Gli amminoacidi provenienti dal cibo vengono rilasciati e assorbiti attraverso la mucosa intestinale, dove molti di essi vengono rilasciati nella circolazione sistemica per essere trasportati e assorbiti dal muscolo scheletrico. D'altra parte, i probiotici possono agire sinergicamente. Probiotici specifici modulano positivamente il microbiota intestinale (prevenendo e/o trattando la disbiosi intestinale) promuovendo al contempo la crescita di batteri benefici (ovvero, aumentando l'abbondanza relativa di batteri contenenti le idrolasi dei sali biliari). Di conseguenza, i batteri benefici metabolizzano gli acidi biliari coniugati, che possono aumentare l'azione ormonale di FXR-FGF15/19. FGF15/19, una volta rilasciato nella circolazione sistemica, agisce sul muscolo aumentando la massa muscolare, le dimensioni delle miofibrille e la forza muscolare.
I probiotici hanno dimostrato effetti benefici sulla sintesi proteica e sulla degradazione attraverso: (i) la regolazione della sensibilità del muscolo scheletrico a diversi stimoli anabolici; (ii) modulazione dell'infiammazione; (iii) miglioramento dell'energia disponibile e (iv) miglioramento del metabolismo glucidico e lipidico".
Un'alimentazione amica del microbiota e un'eventuale supplementazione possono così contrastare la sarcopenia, la perdita di muscolo con conseguente indebolimento tipica dell'invecchiamento.
"Gli amminoacidi provenienti dal cibo vengono rilasciati e assorbiti attraverso la mucosa intestinale, dove molti di essi vengono rilasciati nella circolazione sistemica per essere trasportati e assorbiti dal muscolo scheletrico. D'altra parte, i probiotici possono agire sinergicamente. Probiotici specifici modulano positivamente il microbiota intestinale (prevenendo e/o trattando la disbiosi intestinale) promuovendo al contempo la crescita di batteri benefici (ovvero, aumentando l'abbondanza relativa di batteri contenenti le idrolasi dei sali biliari). Di conseguenza, i batteri benefici metabolizzano gli acidi biliari coniugati, che possono aumentare l'azione ormonale di FXR-FGF15/19. FGF15/19, una volta rilasciato nella circolazione sistemica, agisce sul muscolo aumentando la massa muscolare, le dimensioni delle miofibrille e la forza muscolare.
I probiotici hanno dimostrato effetti benefici sulla sintesi proteica e sulla degradazione attraverso: (i) la regolazione della sensibilità del muscolo scheletrico a diversi stimoli anabolici; (ii) modulazione dell'infiammazione; (iii) miglioramento dell'energia disponibile e (iv) miglioramento del metabolismo glucidico e lipidico".
Un'alimentazione amica del microbiota e un'eventuale supplementazione possono così contrastare la sarcopenia, la perdita di muscolo con conseguente indebolimento tipica dell'invecchiamento.
Aggiornamento 29/1/2023
Aggiornamento 27/3/2023
La permeabilità intestinale, con il conseguente ingresso nel sangue di endotossine (LPS), aumenta l'infiammazione e riduce la produzione di testosterone. Questo accade sia in acuto (infezione) che in cronico (disbiosi intestinale o altre cause, anche alimentari). Le osservazioni possono spiegare anche perché i probiotici, che migliorano la permeabilità intestinale, possono migliorare la funzione testicolare.
"Le interazioni tra l'intestino e il sistema immunitario svolgono un ruolo significativo nella salute dei testicoli. Questa scoperta evidenzia la necessità di ulteriori ricerche per esplorare il miglioramento dell'integrità della barriera intestinale come potenziale trattamento per la malattia andrologica".
"Le interazioni tra l'intestino e il sistema immunitario svolgono un ruolo significativo nella salute dei testicoli. Questa scoperta evidenzia la necessità di ulteriori ricerche per esplorare il miglioramento dell'integrità della barriera intestinale come potenziale trattamento per la malattia andrologica".
Aggiornamento 2/4/2023
Un eccesso di sport aerobico appare associato con un profilo cardiovascolare più rischioso (maggiore aterosclerosi). Si definisce con una curva a J in cui una corretta quantità di sport è protettiva mentre un'esagerata quantità può essere pericolosa.
Aggiornamento 12/4/2023
L'attività fisica sembra essere in grado di migliorare la sopravvivenza in persone operate per tumore al colon.
I meccanismi sono per ora solo ipotizzati.
"Ipotesi comuni di meccanismi biologici includono l'eradicazione delle cellule tumorali circolanti e la riduzione degli stimoli all'interno del microambiente ospite che favoriscono la crescita micrometastatica, come l'infiammazione, l'iperinsulinemia e la soppressione immunitaria".
I meccanismi sono per ora solo ipotizzati.
"Ipotesi comuni di meccanismi biologici includono l'eradicazione delle cellule tumorali circolanti e la riduzione degli stimoli all'interno del microambiente ospite che favoriscono la crescita micrometastatica, come l'infiammazione, l'iperinsulinemia e la soppressione immunitaria".
Aggiornamento 16/4/2023
L'attività fisica è un efficace farmaco antidepressivo.
"I risultati di questa revisione rappresentano la meta-analisi più aggiornata e completa delle prove disponibili e supportano ulteriormente l'uso dell'esercizio fisico, in particolare se supervisionato e di gruppo con intensità moderata. Ciò offre un'ulteriore opzione terapeutica basata sull'evidenza per la grande quantità di individui affetti da depressione non trattati, compresi gli individui che rifiutano o non possono tollerare i farmaci e/o la psicoterapia. Tuttavia, data l'elevata eterogeneità e l'uso di campioni piccoli degli studi inclusi, ciò richiede decisioni individuali che coinvolgono il medico curante per determinare se e quali condizioni di esercizio sono il trattamento ottimale di scelta, riconoscendo anche i potenziali effetti sinergici dell'esercizio nella gestione del benessere sia fisico che mentale. Le linee guida aggiornate e le decisioni cliniche di routine riguardanti gli interventi per il trattamento della depressione dovrebbero prendere in considerazione i risultati attuali. Ciò è particolarmente opportuno, a seguito della pandemia post COVID-19, dato che i tassi di depressione hanno continuato ad aumentare in tutto il mondo".
"I risultati di questa revisione rappresentano la meta-analisi più aggiornata e completa delle prove disponibili e supportano ulteriormente l'uso dell'esercizio fisico, in particolare se supervisionato e di gruppo con intensità moderata. Ciò offre un'ulteriore opzione terapeutica basata sull'evidenza per la grande quantità di individui affetti da depressione non trattati, compresi gli individui che rifiutano o non possono tollerare i farmaci e/o la psicoterapia. Tuttavia, data l'elevata eterogeneità e l'uso di campioni piccoli degli studi inclusi, ciò richiede decisioni individuali che coinvolgono il medico curante per determinare se e quali condizioni di esercizio sono il trattamento ottimale di scelta, riconoscendo anche i potenziali effetti sinergici dell'esercizio nella gestione del benessere sia fisico che mentale. Le linee guida aggiornate e le decisioni cliniche di routine riguardanti gli interventi per il trattamento della depressione dovrebbero prendere in considerazione i risultati attuali. Ciò è particolarmente opportuno, a seguito della pandemia post COVID-19, dato che i tassi di depressione hanno continuato ad aumentare in tutto il mondo".
Aggiornamento 5/6/2023
Il microbiota, l'insieme dei nostri microbi in particolare intestinali, ha una discreta influenza sul peso mediante diversi meccanismi.
Durante lo sviluppo influenza la crescita dei tessuti e la loro infiammazione; Influenza fame e sazietà tramite i metaboliti (SCFA) e i neurotrasmettitori e altre molecole che mimano l'azione degli ormoni, modulano la ricompensa del cibo; nel fegato influenzano gli acidi biliari e le vie metaboliche che fanno produrre grassi e carboidrati (lipogenesi e gluconeogenesi); nel tessuto adiposo influenzano la quantità di grassi immagazzinati, la loro ossidazione e la termogenesi; nell'intestino digeriscono nutrienti traendo più calorie dalla dieta e influenzano infiammazione e sistema immunitario modulando la permeabilità intestinale.
Durante lo sviluppo influenza la crescita dei tessuti e la loro infiammazione; Influenza fame e sazietà tramite i metaboliti (SCFA) e i neurotrasmettitori e altre molecole che mimano l'azione degli ormoni, modulano la ricompensa del cibo; nel fegato influenzano gli acidi biliari e le vie metaboliche che fanno produrre grassi e carboidrati (lipogenesi e gluconeogenesi); nel tessuto adiposo influenzano la quantità di grassi immagazzinati, la loro ossidazione e la termogenesi; nell'intestino digeriscono nutrienti traendo più calorie dalla dieta e influenzano infiammazione e sistema immunitario modulando la permeabilità intestinale.
Aggiornamento 26/6/2023
Una dieta amica del microbiota può portare a spendere in media oltre 100 kcal in più al giorno rispetto a una dieta di tipo occidentale, notoriamente poco propensa a supportare il microbiota. Se i sembra poco immaginate che 10 kcal in più ogni giorno vogliono dire un kg in più in un anno.
Il vantaggio è dato soprattutto dalla maggiore escrezione di energia con le feci, energia che non viene metabolizzata nonostante fosse presente nel cibo, portando così a un maggiore spreco. Nell'altro caso si parla invece di "microbiota risparmiatore", ossia che tende a estrarre tutta l'energia possibile.
"Le comunità microbiche nell'intestino hanno un profondo impatto sull'endocrinologia, sulla fisiologia e sul bilancio energetico dell'ospite dei mammiferi.
La comunità scientifica si è recentemente riorientata verso interventi sulla popolazione che promuovono piccoli cambiamenti nell'assunzione e nel dispendio energetico come mezzo per prevenire l'aumento di peso. Questo studio dimostra il potenziale per attuare il principio dei "piccoli cambiamenti" attraverso il consumo di cibi integrali per modulare il microbioma intestinale. Un principio così semplice potrebbe essere un utile strumento a livello di popolazione per combattere l'epidemia globale di obesità. Gli esperimenti futuri dovrebbero concentrarsi sui meccanismi microbici o dell'ospite che sono alla base della grande variabilità interindividuale osservata nella risposta alla consegna di maggiori substrati dietetici ai microbi intestinali. Questi meccanismi possono quindi essere presi di mira con approcci nutrizionali di precisione".
Il vantaggio è dato soprattutto dalla maggiore escrezione di energia con le feci, energia che non viene metabolizzata nonostante fosse presente nel cibo, portando così a un maggiore spreco. Nell'altro caso si parla invece di "microbiota risparmiatore", ossia che tende a estrarre tutta l'energia possibile.
"Le comunità microbiche nell'intestino hanno un profondo impatto sull'endocrinologia, sulla fisiologia e sul bilancio energetico dell'ospite dei mammiferi.
La comunità scientifica si è recentemente riorientata verso interventi sulla popolazione che promuovono piccoli cambiamenti nell'assunzione e nel dispendio energetico come mezzo per prevenire l'aumento di peso. Questo studio dimostra il potenziale per attuare il principio dei "piccoli cambiamenti" attraverso il consumo di cibi integrali per modulare il microbioma intestinale. Un principio così semplice potrebbe essere un utile strumento a livello di popolazione per combattere l'epidemia globale di obesità. Gli esperimenti futuri dovrebbero concentrarsi sui meccanismi microbici o dell'ospite che sono alla base della grande variabilità interindividuale osservata nella risposta alla consegna di maggiori substrati dietetici ai microbi intestinali. Questi meccanismi possono quindi essere presi di mira con approcci nutrizionali di precisione".
Aggiornamento 31/7/2023
L'integrazione di quercetina è efficace nel favorire il recupero dopo lo sport, in particolare nei giovani maschi.
Questa molecola riduce il danno muscolare e promuove il recupero dopo sforzo intenso. L'effetto è presente sia nelle persone sedentarie che allenate.
Questa molecola riduce il danno muscolare e promuove il recupero dopo sforzo intenso. L'effetto è presente sia nelle persone sedentarie che allenate.
Aggiornamento 20/8/2023
Classicamente si ritiene l'ossidazione dei grassi durante l'attività fisica sia legata alla frequenza cardiaca. In realtà si è scoperto che "le previsioni generali di una "zona bruciagrassi" che sono generalmente raccomandate non forniscono un modo valido per garantire che l'esercizio venga eseguito in prossimità della massima ossidazione dei grassi". In pratica l'intensità e il tipo di esercizio che permettono di massimizzare l'ossidazione dei grassi variano fortemente tra gli individui e vanno quindi personalizzate. Affidatevi ai professionisti per individuare la migliora attività per voi
Aggiornamento 24/10/2023
Uno studio di 8 anni conferma la sicurezza del trapianto di microbiota nel medio-lungo termine. Si potranno curare e gestire patologie intestinali come infezioni resistenti agli antibiotici e malattie infiammatorie intestinali, ma anche patologie extraintestinali come autismo, diarrea, diabete e obesità. In caso di infezione da Clostridioides difficile la sopravvivenza è maggiore che col trattamento con antibiotici.
Aggiornamento 10/11/2023
La ricomposizione corporea, la riduzione del grasso accompagnata da un aumento del muscolo, solitamente si può verificare in persone che partono da scarso allenamento e alimentazione errata. Tuttavia è possibile anche in soggetti allenati, soprattutto facendo attenzione ai dettagli.
🏋🏼 allenamento di resistenza (ossia coi pesi)
📝 tenere nota dei progressi e delle prestazioni
🛋 riposare adeguatamente
🍗 consumare adeguate quantità di proteine
💊 gli integratori proteici possono massimizzare l'aumento di muscolo, in particolare se assunti post workout
😴 il sonno, in quantità e qualità, può essere un fattore determinante
"La riduzione della massa grassa può verificarsi (anche) in soggetti ben allenati con apporti ipercalorici, in particolare quando il surplus è dovuto ad un aumento delle proteine . Collettivamente, questi studi suggeriscono che le strategie nutrizionali basate sull’evidenza possono migliorare ulteriormente la ricomposizione corporea in individui allenati".
L'alternanza di periodi ipercalorici e ipocalorici che praticano alcun atleti, per esempio i "physique", può sottoporre il corpo a eccessivi stress che alterano sonno, ormoni (cortisolo, testosterone) e metabolismo energetico (riduzione della spesa calorica), inducendo cambiamenti che non permettono di raggiungere l'obiettivo. Gli studi documentano anche effetti negativi, con aumento del grasso e riduzione del muscolo, ed effetti potenzialmente migliori anche con approcci più moderati.
🏋🏼 allenamento di resistenza (ossia coi pesi)
📝 tenere nota dei progressi e delle prestazioni
🛋 riposare adeguatamente
🍗 consumare adeguate quantità di proteine
💊 gli integratori proteici possono massimizzare l'aumento di muscolo, in particolare se assunti post workout
😴 il sonno, in quantità e qualità, può essere un fattore determinante
"La riduzione della massa grassa può verificarsi (anche) in soggetti ben allenati con apporti ipercalorici, in particolare quando il surplus è dovuto ad un aumento delle proteine . Collettivamente, questi studi suggeriscono che le strategie nutrizionali basate sull’evidenza possono migliorare ulteriormente la ricomposizione corporea in individui allenati".
L'alternanza di periodi ipercalorici e ipocalorici che praticano alcun atleti, per esempio i "physique", può sottoporre il corpo a eccessivi stress che alterano sonno, ormoni (cortisolo, testosterone) e metabolismo energetico (riduzione della spesa calorica), inducendo cambiamenti che non permettono di raggiungere l'obiettivo. Gli studi documentano anche effetti negativi, con aumento del grasso e riduzione del muscolo, ed effetti potenzialmente migliori anche con approcci più moderati.
Aggiornamento 6/2/2024
I batteri possono avere un ruolo nella lombalgia (dolori alla schiena). Oltre alla ben nota barriera intestinale, esiste anche una barriera sangue-dischi intervertebrali. Il passaggio di batteri nei dischi favorisce l'infiammazione e altera la sua funzione, compromettendo l'immunità e il rapporto tra citochine (messaggeri dell'infiammazione).
Modulare il microbiota può essere un'arma ulteriore contro la lombalgia, assieme al dimagrimento e al trattamento farmacologico.
