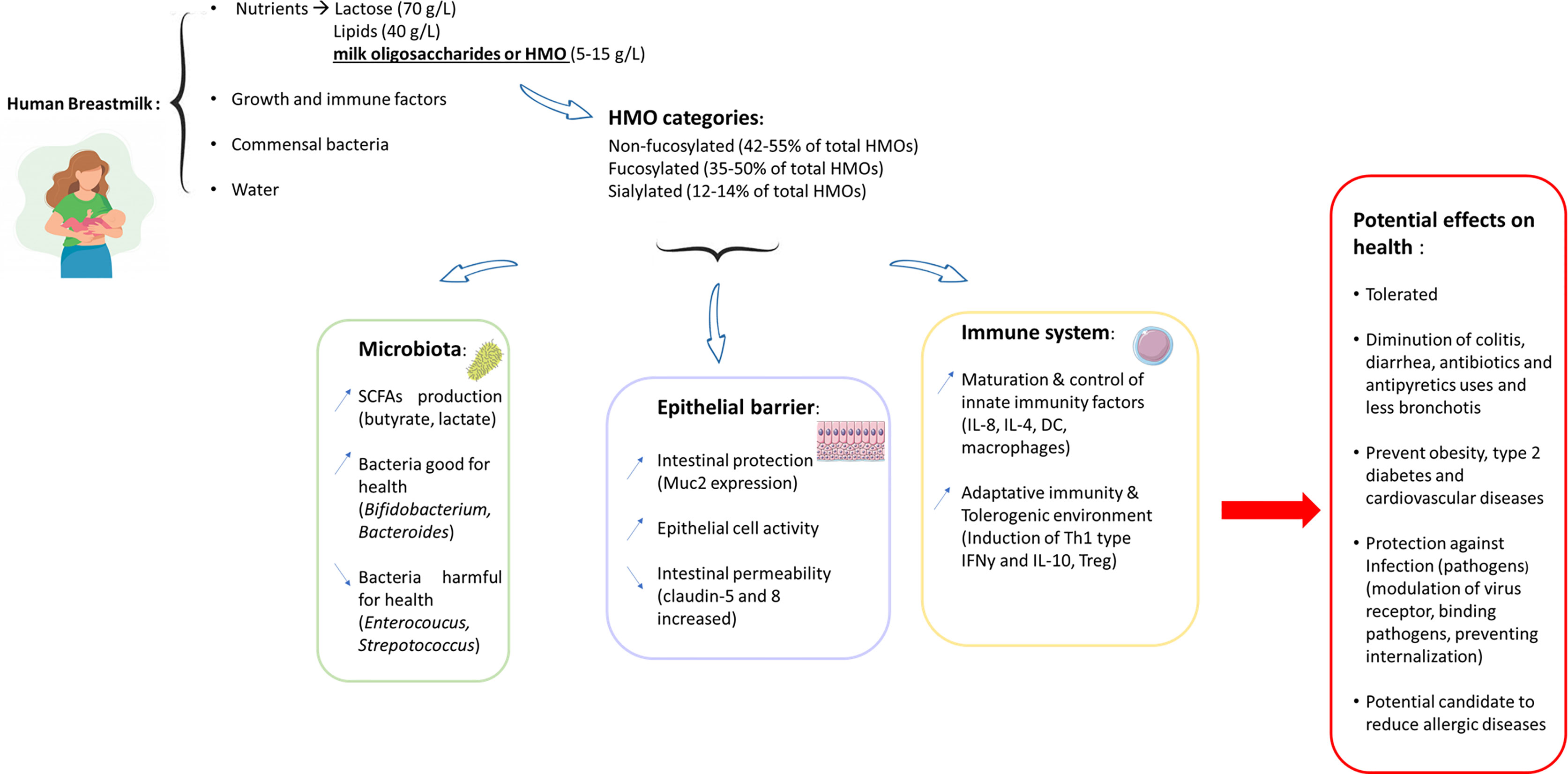
Gli HMO sono zuccheri non digeribili presenti nel latte materno, che hanno il compito principale di nutrire il microbiota del neonato.
 |
| https://thriftyniftymommy.com/breastfeeding-memes/ |
Oggi si possono utilizzare come supplementi, con tutti i vantaggi del caso. Ad esempio promuovere la crescita di specie benefiche, come i bifidobatteri (in particolare B. infantis), ma anche Firmicutes, Actinobacteria, Bacteroides e Lachnospiraceae. Parallelamente si riducono i batteri cattivi come Enterococcus, Proteobacteria, Streptococcus, Rothia, Enterococcus e Clostridia.
 |
| clicca sull'immagine per ingrandire |
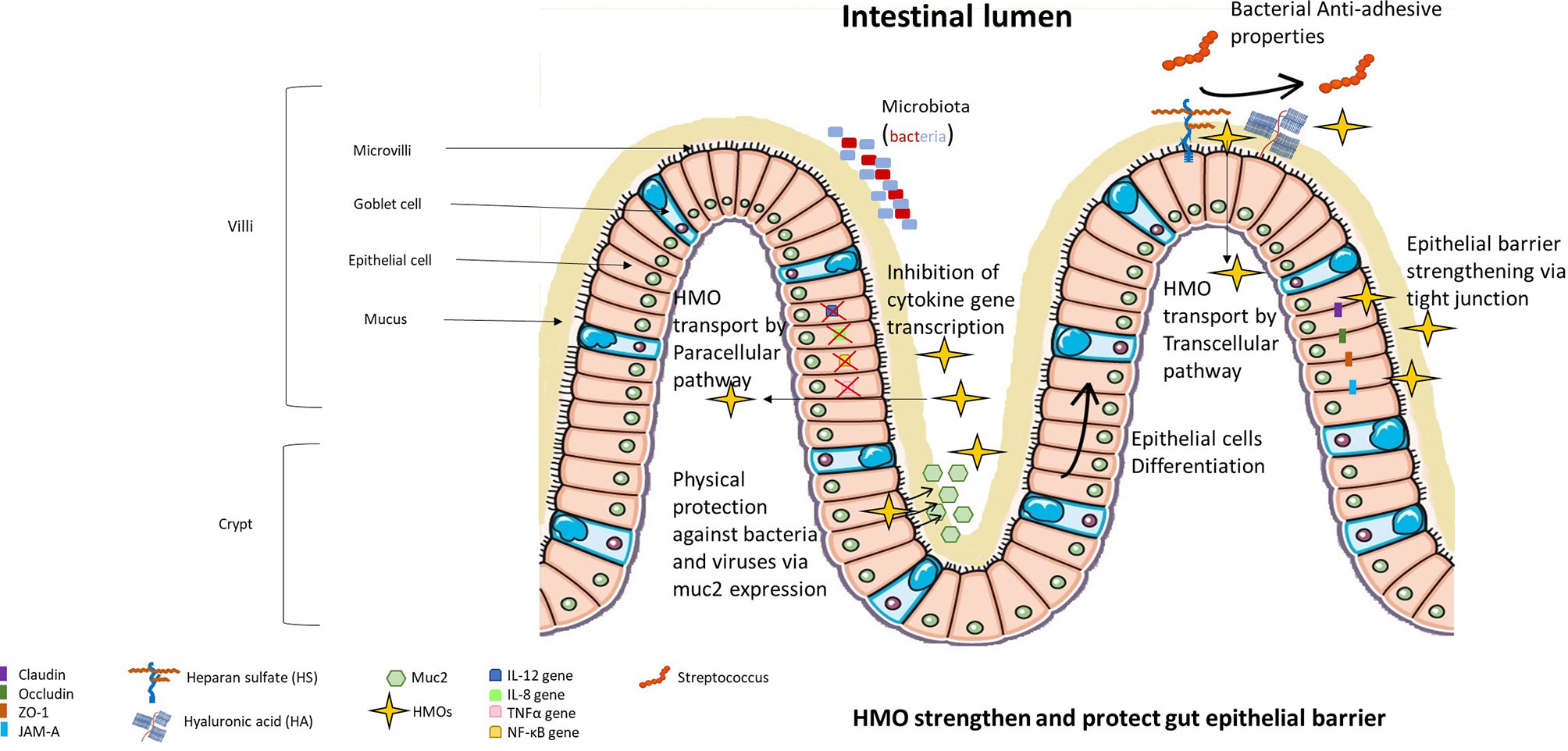
Un altro effetto benefico che si favorisce è il ripristino della funzione di barriera intestinale e la riduzione quindi della permeabilità intestinale, il cui eccesso è legato a varie patologie (autoimmuni, metaboliche ecc.). Questo effetto è diretto dallo stimolo della produzione di mucina, e in parte dalla riduzione delle citochine infiammatorie.
In generale possono quindi essere benefici per tutte le patologie legate a squilibrio del microbiota, come diabete, obesità, patologie cardiovascolari, intestinali ecc.
Questi zuccheri hanno forte influenza sul sistema immunitario, modulandolo e limitando quando necessario la risposta infiammatoria, favorendo il sistema immunitario adattativo e una risposta TH1, in modo da favorire la tolleranza verso le proteine (assente nelle allergie), grazie anche alla stimolazione delle Treg. "Gli HMO possono interagire direttamente con il sistema immunitario legandosi a diversi recettori presenti sulle cellule immunitarie. Pertanto, gli HMO possono prevenire l'asma allergico, limitare il rilascio di citochine infiammatorie e inibire il "rolling" dei leucociti all'interno dei vasi sanguigni competendo con i substrati per questi recettori".
"Nonostante un gran numero di pubblicazioni che mostrino gli effetti benefici degli HMO sull'ospite (come la protezione contro le allergie), alcuni risultati sono piuttosto controversi, soprattutto a causa della mancanza di omogeneità tra tutti questi studi in termini di tempo di integrazione, concentrazione e tipo di HMO. Sono necessari ulteriori esperimenti per affermare l'effetto benefico degli HMO sulla salute".
Aggiornamento 10/8/2021
Il mio nuovo articolo su come prevenire le allergie alimentari e i problemi correlati come la dermatite seborroica
Aggiornamento 28/8/2021
I microbi nel latte materno riflettono quelli dell'intestino della mamma. Arrivano nella ghiandola mammaria mediante le cellule dendritiche, che riescono a selezionare i batteri giusti (in particolare i bifidobatteri) e trasportarli attraverso il sistema linfatico. Un microbiota infantile sano è associato con migliore salute nel bambino, ecco perché è importante che la mamma abbia dieta e microbiota corretti.
Aggiornamento 24/10/2021
Solito ottimo articolo di Selfhacked.com sui probiotici
I probiotici riducono l'infiammazione sia in persone sane che in caso di malattie come IBD e fatica cronica
Modulano favorevolmente il sistema immunitario delle persone con asma e riducono i sintomi nella rinite allergica; migliorano anche la tolleranza verso gli antigeni alimentari
Riducono il rischio di dermatite atopica, soprattutto in gravidanza, e in alcuni bambini migliorano la malattia
Riducono l'incidenza della mucosite orale e intestinale
Le evidenze sono inferiori invece per malattie autoimmuni, infiammazioni polmonari, celiachia e artriti
Aggiornamento 10/11/2021
L' EAACI (società europea di allergologia) ha rilasciato una posizione ufficiale sul rapporto tra batteri e allergia.
L'abuso di antibiotici in gravidanza e infanzia è associato con alterazione del microbiota intestinale e polmonare e aumentato rischio di allergie. Tuttavia a parte la dermatite atopica e il M. pneumoniae nell'asma severo non vi sono chiare associazioni tra specie batteriche e malattie allergiche. Gli antibiotici non sono appropriati per l'asma mentre lo possono essere probiotici e prebiotici.
Il loro uso in allergie alimentari, dermatite atopica e rinite, insieme ad HMO (prebiotico del latte materno) ha dato discreti risultati ma non definitivi.
Vale comunque sempre la pena di considerare l'alimentazione come primo modulatore del microbiota.
Aggiornamento 17/11/2021
Il latte materno può "educare" il sistema immunitario del bambino, e la dieta ha un ruolo importante.
"Il microbiota dell'intestino fornisce la stimolazione immunitaria più critica al neonato, favorendo un sistema immunitario ben addestrato e le corrette regolazioni metaboliche nei soggetti sani. Al contrario, diete ricche in grassi e zuccheri hanno effetti profondi sulla composizione del latte materno e alterano i profili immunitari nel neonato. In questa nuova fase, i neonati hanno un sistema immunitario vulnerabile, che favorisce la suscettibilità alla colonizzazione intestinale microbica e ad una risposta immunitaria alterate".
Un'alimentazione sbilanciata nella mamma fa produrre un latte che contiene citochine infiammatorie in eccesso. Le donne sovrappeso spesso hanno un eccesso di grassi non sani e altre molecole che favoriscono un profilo infiammatorio nel lattante.
Il latte materno contiene sia cellule immunitarie che rimangono negli anni successivi sia anticorpi che educano il sistema del neonato.
Questi "trasferimenti" sono importanti perché favoriscono la nascita della tolleranza immunitaria, che se manca favorisce allergie o malattie autoimmuni. Vengono inoltre trasferiti i batteri, per cui è essenziale che una mamma abbia un buon microbiota.
Aggiornamento 1/3/2022
I probiotici colonizzano e l'intestino, migliorano l'integrità epiteliale, si attaccano all'epitelio intestinale, aumentano l'adesione alla mucosa intestinale, competono per escludere i microrganismi patogeni, resistono alla produzione di sostanze battericide e mantengono l'equilibrio ecologico del microbioma intestinale
Stimolano correttamente il sistema immunitario e proteggono dalla permeabilità intestinale.
La ricerca ha dimostrato che alcuni ceppi probiotici hanno funzioni immunomodulatorie e alleviano i sintomi dell'infiammazione allergica delle vie aeree. Prove cliniche e di laboratorio mostrano che esiste un effetto terapeutico dei probiotici sulle malattie allergiche attraverso la regolazione del microbiota intestinale e la modulazione dell'immunità, favorendo il mantenimento della normale tolleranza immunitaria (bilancio corretto tra TH1 e TH2 e aumento di Tregs).
Negli studi i probiotici hanno ridotto l'iperreattività e l'infiammazione indotte dagli allergeni, nonché il rilascio di citochine (messaggeri dell'infiammazione). In diversi studi non sono state riscontrate differenze significative tra il trattamento con probiotico e quello con placebo. Sebbene i probiotici non abbiano eliminato le allergie, la loro somministrazione può ridurre l'incidenza e la durata dei sintomi allergici. Tuttavia, gli effetti dei probiotici dipendono dalla loro specie o ceppo, dai loro metaboliti e dal microbiota intestinale del paziente. Questi fattori possono spiegare l'effetto soggettivo
Aggiornamento 12/3/2022
L'uso di antibiotici nei neonati porta a pesanti alterazioni nella flora, in particolare riduzione dei bifidobatteri.
"A livello di singoli taxa, abbiamo riscontrato che vari Bifidobatteri erano fortemente influenzati dal trattamento antibiotico. L'allattamento continuato al seno non sembrava compensare la diminuzione dell'abbondanza di queste specie, che vengono praticamente eliminate dal trattamento antibiotico nella prima infanzia. È noto che i bifidobatteri promuovono la salute dell'intestino e forniscono difesa contro i patogeni. Questi batteri sono anche essenziali per la digestione degli oligosaccaridi del latte umano (HMO), che nei primi 4–6 mesi di vita è l'unica fonte di cibo per i bambini. Pertanto, quando l'abbondanza di questi batteri diminuisce, sono immaginabili potenziali effetti sulla crescita e lo sviluppo dei bambini. Inoltre, si nota l'estesa crescita di potenziali batteri patogeni come Klebsiella ed Enterococchi".
Gli autori concludono riportando che si dovrebbe ridurre il numero di bambini da mettere in terapia e che, se proprio non se ne può fare a meno, è meglio usare gentamicina e penicillina che inducono minori alterazioni.
Aggiornamento 29/4/2022
I bambini con allergie hanno un microbiota particolare con una aumento di una specie, Ruminococcus gnavus, che ha proprietà infiammatorie e modula negativamente il sistema immunitario riducendo la tolleranza. Inoltre sono ridotte specie come B. longum e in generale le specie che degradano la fibra e producono metaboliti benefici che incrementano la tolleranza.
I batteri infiammatori invece producono LPS che inducono rinosinusite.
"La vita rurale, il parto vaginale, il possesso di animali domestici, il consumo di un'ampia varietà di alimenti, il basso uso di antibiotici e il microbiota del latte materno possono ridurre il rischio nei bambini di sviluppare un'allergia respiratoria o alimentare.
Si suggerisce che la produzione di molecole pro-infiammatorie e la ridotta capacità di catabolizzare i polisaccaridi complessi possano essere associate all'aumentata infiammazione tipica delle condizioni allergiche. Questi risultati supportano l'importanza del microbiota intestinale nell'insorgenza di malattie allergiche e possono aprire nuovi spunti nello sviluppo di strategie preventive e terapeutiche innovative basate sulla manipolazione del microbioma".
Aggiornamento 2/5/2022
Il probiotico B. infantis promuove l'aumento di peso nei bambini malnutriti, migliorando l'utilizzo degli zuccheri del latte materno (HMO) e riducendo l'infiammazione intestinale
Aggiornamento 27/5/2022
L'effetto dell'allattamento esclusivo nei confronti dell'asma nei bambini è dose-dipendente.
Il rischio di asma si riduce aumentando il tempo di allattamento esclusivo fino a 6 mesi (il massimo da linee guida).
Alcune "componenti del latte materno come gli oligosaccaridi (HMO) influenzano lo sviluppo del sistema immunitario promuovendo una composizione più sana del microbiota intestinale e il sistema immunitario a sua volta modula lo sviluppo polmonare attraverso citochine, immunoglobine e ormoni specifici".
Aggiornamento 22/6/2022
Il latte materno contiene HMO, zuccheri specifici che stimolano la crescita di un microbiota antinfiammatorio nel neonato.
L'alimentazione materna può influenzare la produzione di questi zuccheri benefici.
La fibra vegetale, i polifenoli della frutta e i grassi monoinsaturi (olio d'oliva, avocado, mandorle ecc.) sono i nutrienti che appaiono stimolare maggiormente la produzione.
Aggiornamento 2/8/2022
Il latte in formula non può essere paragonato al latte materno, soprattutto per i bimbi prematuri.
Infatti solo l'allattamento fornisce batteri buoni (B. breve e B. infantis) e zuccheri specifici (HMO) in quantità sufficienti e che proteggono dall'infiammazione, dalla permeabilità intestinale e dalle infezioni che causano enterocolite necrotizzante, la principale causa di morte nei prematuri.
"La peristalsi (ridotta motilità intestinale), la cattiva digestione delle fonti di nutrienti e una barriera intestinale compromessa possono rendere la mucosa suscettibile all'invasione di agenti patogeni opportunisti nell'ambiente intestinale. Il conseguente squilibrio tra danno e riparazione delle cellule epiteliali porta a un circolo vizioso di cattiva digestione, invasione batterica, attivazione immunitaria e infiammazione incontrollata"
Infatti solo l'allattamento fornisce batteri buoni (B. breve e B. infantis) e zuccheri specifici (HMO) in quantità sufficienti e che proteggono dall'infiammazione, dalla permeabilità intestinale e dalle infezioni che causano enterocolite necrotizzante, la principale causa di morte nei prematuri.
"La peristalsi (ridotta motilità intestinale), la cattiva digestione delle fonti di nutrienti e una barriera intestinale compromessa possono rendere la mucosa suscettibile all'invasione di agenti patogeni opportunisti nell'ambiente intestinale. Il conseguente squilibrio tra danno e riparazione delle cellule epiteliali porta a un circolo vizioso di cattiva digestione, invasione batterica, attivazione immunitaria e infiammazione incontrollata"
Aggiornamento 1/3/2023
La prematurità è un fattore di rischio per i bambini, sia per lo sviluppo che per altri fattori. Allattarli al seno il più possibile migliora il loro neurosviluppo riducendo il rischio di problemi
Aggiornamento 17/3/2023
È noto che i bambini nati con parto cesareo hanno alterazioni del microbiota che possono aumentare il rischio di varie malattie (asma, allergie, sovrappeso ecc.). I ricercatori hanno scoperto che l'allattamento al seno può compensare la mancanza di batteri buoni introdotti col parto vaginale e quindi risulta ancora più importante per i bambini nati col cesareo.
Aggiornamento 30/4/2023
Da diverso tempo penso che l'EAACI, la società europea di allergologia, sia una delle società scientifiche più avanti di tutte.
In una recente posizione hanno illustrato come le fibre alimentari possano modulare il sistema immunitario e prevenire, alleviare e in qualche caso guarire malattie legate alle sue alterazioni come allergie, asma e malattia infettive, compreso COVID19.
Le fibre sono componenti essenziali dell'alimentazione e le allergie sono cresciute contemporaneamente al declino del loro consumo. Le fibre contribuiscono a mantenere la tolleranza immunologica attraverso la fermentazione microbica e la produzione di metaboliti batterici. Per questo la fibra può non essere sufficiente ma può essere necessario integrare le specie batteriche mancanti coi probiotici. È probabile che un tipo di fibra da solo sia inefficace, quindi il vantaggio si avrebbe dal corretto mix delle diverse fibre presenti in vari alimenti vegetali.
Potrebbe essere importante classificare le fibre in base al loro effetto immunitario. Per esempio promozione dell'integrità della barriera epiteliale, induzione delle cellule T regolatorie, prevenzione della polarizzazione TH2 e inibizione della degranulazione dei mastociti (rilascio di istamina).
Anche il timing di esposizione è importante, per cui sin da piccoli ci si deve abituare a mangiare fibre per modulare l'immunità. Alcune linee guida stabiliscono l'utilità della supplementazione con fibre in bambini a rischio malattie allergiche. Diversi studi mostrano l'utilità delle fibre nella gestione di allergie, dermatite atopica e asma, mostrando quindi un potenziale uso farmacologico dell'alimentazione. Ulteriori studi sono necessari per chiarire le varie interazioni tra microbiota, fibre e sistema immunitario.
Aggiornamento 27/3/2024
Il batterio B. infantis è un importante immunomodulatore presente nell'intestino sano con un effetto antinfiammatorio. La sua presenza riduce il rischio di malattie autoimmuni come il diabete di tipo 1 e si riduce negli adulti a causa di cure antibiotiche e alimentazione sbilanciata.
Se lo si vuole ripristinare, l'attecchimento del batterio è molto più efficace se viene somministrato contemporaneamente ad HMO, gli oligosaccaridi presenti nel latte materno che hanno appunto il compito di favorire la proliferazione dei bifidobatteri nel neonato.
Interrompendo l'integrazione la presenza del batterio si riduce.
Lo studio "suggerisce la possibilità che nei microbiomi disbiotici, B. infantis possa modulare l’ambiente intestinale attraverso il metabolismo degli HMO e la produzione di metaboliti che possono sia aumentare la produzione benefica di butirrato da parte dei microbi commensali sia inibire gli enteropatogeni. Questo studio apre anche la porta allo sviluppo di prodotti batterici controllabili per il trattamento di un’ampia varietà di disturbi del microbiota".
Aggiornamento 3/7/2024
Le allergie alimentari pediatriche sono in aumento.
Secondo gli esperti le cause ambientali sono alcuni farmaci (antiacidi, antibiotici, disinfettanti) ma il maggior contributo potrebbe venire dal consumi di cibo ultraprocessato
Aggiornamento 2/9/2024
I topi nati con un flora sbilanciata hanno permeabilità e infiammazione intestinali, che si manifesta anche con infiammazione sistemica e del sistema nervoso.
Questo avviene soprattutto grazie alla carenza di SCFA da parte dei batteri buoni. Questi acidi grassi favoriscono l'equilibrio delle citochine intestinali modulando il sistema immunitario.
La presenza di questa infiammazione favorisce i comportamenti antisociali nei topi.
"I nostri dati sono i primi a correlare la composizione del microbiota intestinale della prima infanzia, l’infiammazione del colon e le anomalie morfologiche con i deficit del comportamento sociale. Questo lavoro rivela il ruolo significativo del microbiota intestinale nella prima infanzia nell’immunità, nella funzione e nel comportamento sociale. Potrebbe fornire nuove intuizioni per il trattamento dei deficit del comportamento sociale attraverso la modulazione della barriera intestinale".
Aggiornamento 21/9/2024
L'allattamento per un tempo sufficiente promuove lo sviluppo di una flora nasale e intestinale che protegge dall'asma. L'effetto è dovuto in particolare ad HMO, particolari zuccheri del latte materno.
Viceversa uno svezzamento precoce favorisce un cambio accelerato del microbiota (colonizzazione precoce di Ruminococcus gnavus) che non risulta protettivo dall'asma e ne aumenta il rischio.
Viceversa uno svezzamento precoce favorisce un cambio accelerato del microbiota (colonizzazione precoce di Ruminococcus gnavus) che non risulta protettivo dall'asma e ne aumenta il rischio.
Aggiornamento 16/3/2025
Mangiare avocado  in gravidanza sembra essere associato a minor rischio di allergie alimentari nei bambini a un anno.
in gravidanza sembra essere associato a minor rischio di allergie alimentari nei bambini a un anno.
"Il potenziale beneficio degli avocado durante la gravidanza potrebbe essere spiegato da vari meccanismi a livello nutrizionale (ad esempio antiossidanti, fibre e grassi monoinsaturi)", hanno scritto gli autori dello studio.
Aggiornamento 3/4/2025
I probiotici sono efficaci nel ridurre le allergie. L'effetto è dato dalla modulazione sul sistema immunitario. I ricercatori però avvertono che, essendo l'allergia legata a più meccanismi e a fattori individuali, non dovrebbero essere usati come unico trattamento ma come terapia complementare. Sia l'asma che l'eczema rispondono al trattamento.
"I meccanismi d’azione dei probiotici possono essere correlati alla loro capacità di promuovere la funzione della barriera intestinale, sopprimere le risposte infiammatorie e regolare il sistema immunitario dell’ospite. Gli studi hanno dimostrato che alcuni ceppi probiotici possono abbassare i livelli di IgE, alleviando così i sintomi allergici. Tuttavia, i risultati per FEV1, NSS e SCORAD non erano statisticamente significativi, il che potrebbe riflettere la complessità e la diversità di questi sistemi di punteggio. Il FEV1, come indicatore della funzione polmonare, può essere influenzato da vari fattori, inclusi fattori ambientali, differenze individuali e gravità delle malattie sottostanti. Pertanto, gli effetti dei probiotici sul miglioramento della funzione polmonare richiedono ulteriori indagini."
Inoltre, se somministrati in gravidanza e infanzia, riducono il rischio di allergie alimentari.
"L’effetto può essere correlato allo sviluppo del sistema immunitario infantile, che è influenzato da cellule materne, agenti patogeni e microrganismi commensali. L'integrazione di probiotici nelle madri in gravidanza, che possono modulare direttamente i microrganismi intestinali, può influenzare il numero di cellule indotte nel tessuto linfoide fetale e lo sviluppo degli organi linfoidi secondari. I probiotici colonizzano l’intestino e fermentano le fibre alimentari in acidi grassi a catena corta (SCFA), che, a loro volta, possono promuovere la maturazione immunitaria nella prole attivando i recettori accoppiati alle proteine G (GPR) sulla superficie delle cellule immunitarie. I microbi intestinali materni possono influenzare la composizione e la funzione dei microbi intestinali della prole, promuovendo così la maturazione del sistema immunitario del corpo. La combinazione di più di 2 tipi di probiotici aiuta a colonizzare l’intestino più facilmente rispetto a un singolo tipo di probiotico. Gli effetti sinergici di più probiotici possono anche modulare le risposte immunitarie. L’integrazione continua di probiotici nei neonati durante il periodo critico della maturazione del microbiota e del sistema immunitario può offrire benefici. Sono stati proposti due meccanismi d’azione per l’integrazione dei probiotici. In primo luogo, l’integrazione di probiotici può migliorare le malattie allergiche alimentari riequilibrando la risposta immunitaria T-helper (Th) 1/Th2. Le risposte immunitarie Th2 potenziate sono associate alle allergie alimentari, con IL-4 che dirige lo sviluppo delle cellule Th2. Inoltre, la differenziazione delle cellule Th2 induce la produzione di varie citochine, tra cui IL-5, IL-10 e IL-13. IL-12p70 è un'importante citochina immunitaria Th1 cellulo-mediata che promuove la produzione di interferone-γ (IFN-γ) e IL-2."
Aggiornamento 4/4/2025
Il modello animale indica che il trattamento con antibiotici nei neonati riduce l'efficacia dei vaccini. Questo perché per innescare una corretta risposta immunitaria è necessario un microbiota in ordine. Somministrare un probiotico con bifidobatteri e lattobacilli corregge il deficit nei topi.
Aggiornamento 5/7/2025
Negli Stati Uniti, ma credo che da noi non sia troppo diverso, si osserva una carenza i bifidobatteri nella popolazione infantile. Queste specie proliferano in particolare con il latte materno, grazie a uno zucchero particolare (HMO) presente in questo importante fluido. Anche il parto vaginale dà una mano, così come una dieta ricca in fibre, mentre diete povere di fibre, antibiotici e altre scelte di vita impoveriscono la flora di questi importanti batteri.
Tuttavia, essendo i bifidi "ereditati" dalla mamma, spesso carente a sua volta, anche parto vaginale e allattamento non garantiscono una giusta quantità.
La carenza di bifidi, in particolare B. infantis, è associata a malattie come allergie, eczema e asma. Questo perché concorrono a "educare" il sistema immunitario e abituarlo a distinguere e tollerare gli allergeni.
Lo studio ha mostrato livelli bassissimi di bifidi in un quarto e assenza di B. infantis nel 92% dei bambini studiati. I ricercatori sottolineano che, nonostante sia ancora in discussione il corretto equilibrio tra la varie specie, la carenza di bifidi sia una vera e propria disbiosi.
Un altro punto è che paradossalmente l'assenza di bifidobatteri alla nascita può far sì che l'allattamento non sia una buona cosa, perché gli HMO vengono sfruttati da altri batteri opportunistici e potenzialmente dannosi.
"L'uso di antibiotici, le scelte di vita e le abitudini alimentari hanno modificato radicalmente il microbioma nella società industrializzata. Nei neonati, questo cambiamento può essere deleterio, poiché il microbioma svolge un ruolo cruciale nello sviluppo immunitario. Anche nei neonati allattati al seno, dopo il parto vaginale, la presenza di Bifidobacterium, microbi fondamentali per l'infanzia, non è garantita. È probabile che questo problema non farà che peggiorare con la diminuzione della prevalenza di specie chiave, come B. infantis, una tendenza generale nella società industrializzata. Dato l'allarmante aumento delle malattie non trasmissibili (NCD) e il loro legame con il microbioma intestinale dei neonati, il microbiota intestinale offre l'opportunità di un intervento precoce con un impatto sulla salute per tutta la vita".
I ricercatori concludono sottolineando l'importanza del microbiota nel prevenire malattie diffuse grazie allo stile di vita occidentale.
Con un semplice intervento di ripopolamento dell'intestino nelle fasi giuste possiamo gestire il microbiota ed evitare di prendere farmaci che hanno spesso effetto collaterali come cortisonici e antistaminici.
Prendi un appuntamento per gestire il tuo microbiota.
Aggiornamento 16/8/2025
I bambini prematuri devono essere precauzionalmente sottoposti a pesanti terapie antibiotiche. Queste terapie possono avere conseguenze negative durevoli sul microbiota, che sappiamo essere un forte modulatore della salute negli anni successivi.
Fornire un probiotico con L. acidophilus e B. bifidum supporta un microbiota più sano e combatte i batteri multiresistenti che spesso proliferano nei bambini pretermine. I bifidobatteri proliferano velocemente nell'intestino dei bambini, in particolare se allattati al seno grazie allo zucchero presente nel latte (HMO). La composizione finale è stata simile a quella dei bambini nati a termine.
I probiotici sono utilizzati spesso in UK nelle terapie intensive neonatali e sono raccomandati dall'OMS.
Aggiornamento 23/8/2025
Alcune indicazioni per l'allattamento al seno dall'OMS
🧑🏼🍼 dovrebbe iniziare un'ora dopo il parto, se possibile
🙅🏼 dovrebbe essere l'unico cibo nei primi 6 mesi
⏳è consigliato allattare per "almeno 2 anni"
Si tratta dell'alimento ideale che aiuta la maturazione del bambino, del suo sistema immunitario (col passaggio di anticorpi) e di tutti gli organi e sistemi.
Queste sono ovviamente le condizioni ideali e non bisogna stigmatizzare madri che hanno problemi nell'allattamento o intendono fermarsi prima.
Aggiornamento 23/10/2025
Si è scoperto uno dei meccanismi. Durante l'allattamento si accumulano nel seno cellule T immunitarie che proteggono dai tumori. Queste cellule possono durare decenni e conferire protezione.
Aggiornamento 6/1/2026
Gli HMO sono gli zuccheri presenti nel latte materno e che oggi è possibile assumere come integratore.
Le loro funzioni sono molteplici. La principale è di nutrire la flora buona, in particolare i bifidobatteri, che dovrebbero abbondare nel microbiota dei nostri bambini, favorendo la produzione di SCFA (effetto prebiotico).
Oltre a questo, modulano la funzione di barriera, favorendo l'assorbimento dei nutrienti, modulano l'immunità, contrastando i batteri patogeni, supportano il neurosviluppo e agiscono riducendo l'infiammazione.
Gli HMO sono particolarmente importanti nella prevenzione di diverse malattie allergiche, tra cui dermatite atopica, asma, rinite, allergie alimentari. Lo fanno modulando il sistema immunitario, le citochine e le barriere intestinali, nasali ed epidermiche.
Anche i polifenoli presenti nei vegetali hanno un effetto simile. Quando una mamma che allatta assume queste sostanze, potenzia gli effetti benefici degli HMO e si abbassa il rischio di allergie. L'incremento della prevalenza di queste malattie è legata anche a una bassa qualità alimentare e al ridotto allattamento, che si ripercuotono sul microbiota, modulatore della tolleranza verso gli allergeni.
Nessun commento:
Posta un commento