Aggiornamento 31/7/2020
Gli alimenti prebiotici secondo il sito MNT
Aggiornamento 21/8/2020
La dieta senza glutine è l'unico modo per gestire la celiachia. Sfortunatamente l'assenza del glutine può favorire la perdita di specie microbiche e la disbiosi. Fibre specifiche e probiotici "sono gli interventi più promettenti per modulare la composizione e la funzionalità del microbiota intestinale".
Aggiornamento 29/8/2020
Cosa può funzionare nella sindrome dell'intestino irritabile (IBS)?olio di menta piperita, alcuni probiotici, lo psillio, dieta FODMAP. La dieta senza glutine in alcuni. Non appare efficace l'aloe vera.
Aggiornamento 31/8/2020
I meccanismi d'azione sul sistema immunitario di probiotici e prebiotici: "Il consumo di probiotici come lattobacilli e bidobatteri può offrire un'opzione agli antibiotici per la prevenzione e il trattamento delle infezioni microbiche sulla base di determinati meccanismi tra cui la produzione di tossine antimicrobiche, il mantenimento dell'integrità della barriera intestinale, la competizione per i nutrienti e l'adesione, nonché la modulazione del sistema immunitario. Ciò non è dissimile dagli effetti e dai meccanismi dei prebiotici, che sono coinvolti in processi sinergici con gli organismi probiotici benefici".
Aggiornamento 13/9/2020
Nelle malattie autoimmuni Il microbiota intestinale è alterato e questo contribuisce alla malattia, e il suo studio è implicato come potenziale bersaglio per la diagnosi, la prognosi e il trattamento della malattia. Tra le malattie coinvolte artrite reumatoide, lupus eritematoso sistemico (LES), spondiloartrite, sindrome di Sjögren primaria e malattia di Behçet.
I meccanismi includono traslocazione microbica anormale (passaggio dall'intestino al sangue di sostanze infiammatorie a causa di permeabilità intestinale), mimetismo molecolare (somiglianza di strutture microbiche con proteine self, innescando una risposta immunitaria contro le proprie strutture) e disregolazione dell'immunità sia locale che sistemica.
L'aggiustamento della dieta, il trattamento con prebiotici e/o probiotici, trapianto microbico e altri interventi basati sul microbiota intestinale possono essere trattamenti supplementari per le malattie autoimmuni e sono ancora in fase di studio.
La direzione futura del trattamento dell'autoimmunità basato sul microbiota dovrebbe essere su misura del paziente.
L'aggiustamento della dieta è un modo ideale per modulare il microbiota intestinale patogeno, con pochi effetti negativi. Finora, nessuna dieta specifica si è confermata come benefica per i pazienti con autoimmunità e una dieta rigorosa spesso ha una scarsa compliance del paziente. Sono stati anche suggeriti e testati prebiotici e probiotici, con risultati iniziali incoraggianti. Tra i probiotici solitamente lattobacilli e bifidi possono aiutare.
Lactobacillus casei per esempio può essere benefico per l'artrite, riducendo la degradazione articolare. Tuttavia il quadro è complicato e anche alcuni bifidi e lattobacilli (adolescentis e animalis) possono innescare risposte autoimmuni.
Aggiornamento 26/9/2020
Gli HMO, oligosaccaridi del latte materno, hanno un effetto bifidogenico (favoriscono la crescita dei batteri buoni). Inoltre favoriscono la funzione immunitaria e la riparazione della barriera intestinale, con un alto profilo di sicurezza.
Aggiornamento 27/9/2020
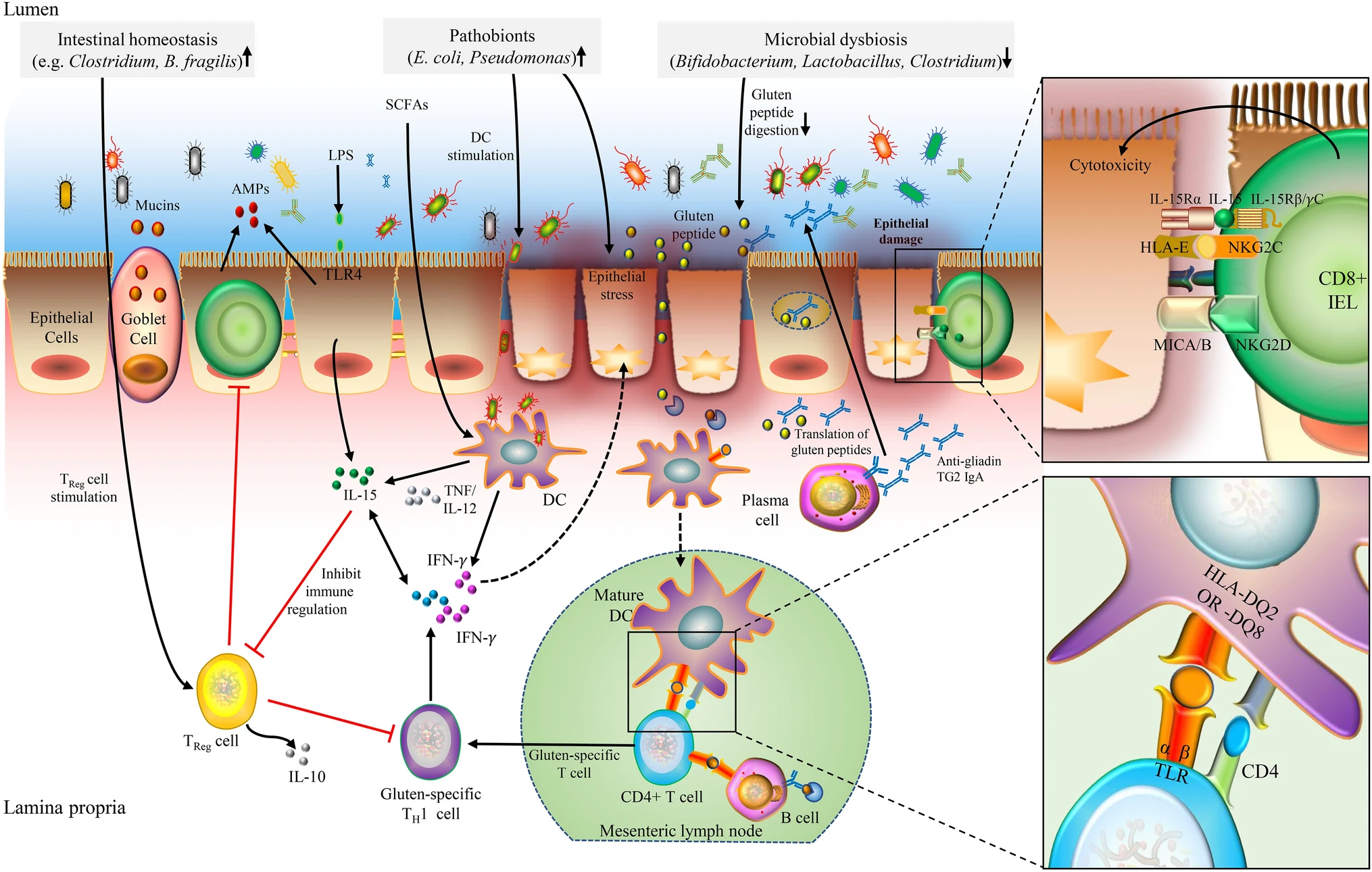
I fattori ambientali che determinano la celiachia non sono ancora certi. Il microbiota è comunque, per quanto mi riguarda, un fattore sicuro (e non che cambia dopo come effetto, come qualcuno dice). In uno studio prospettico si sono individuate particolari specie che poi si assoceranno a maggiore rischio di diventare celiaci. L'uso di probiotici e prebiotici potrebbe ridurre i problemi di chi tende ad avere sintomi nonostante la dieta gluten-free (circa il 20%)
"La risposta immunitaria nella patogenesi della celiachia è mediata dalla risposta sia delle cellule B che delle cellule T. Il microbiota intestinale, sia microbi commensali che patobionti, potrebbe contribuire allo sviluppo della celiachia influenzando la digestione del peptide del glutine, la stimolazione delle cellule dendritiche e TReg, lo stress delle cellule epiteliali, la modulazione della permeabilità intestinale e la produzione di citochine pro-infiammatorie".
Anche microbiota orale e viroma possono concorrere. In generale si è osservato riduzione dei lattobacilli e dei bifidi e aumento dei proteobatteri. Metodo di nascita, uso di antibiotici e dieta sono altri probabili fattori, anche se per nessuno si è giunti al grado di certezza sulla correlazione causa-effetto (come spesso accade in patologie multicausali).
Aggiornamento 3/10/2020
Alle persone che si sottopongono a radioterapia viene spesso detto di non mangiare fibre perché possono aumentare i problemi intestinali, come gonfiore e diarrea. Nel modello animale la fibra d'avena previene l'infiammazione intestinale legata alla radioterapia, mentre una dieta senza fibre aumenta la produzione di citochine infiammatorie, che sono invece ridotte nel medio e lungo termine se la dieta è ricca di fibre. "Se riusciamo a prevenire parte dell'infiammazione derivante dalle radiazioni semplicemente regolando i livelli di fibre alimentari, potremmo migliorare la salute intestinale a lungo termine, e possibilmente per tutta la vita, tra i sopravvissuti al cancro ".
Aggiornamento 4/10/2020
Perché l'alimentazione odierna favorisce l'aumento delle malattie non trasmissibili e a volte la sola dieta non è sufficiente a correggere i problemi? La scarsa quantità di fibra porta a perdita di specie batteriche benefiche che la sola dieta non sempre ripristina, e favorisce i degradatori di muco, che invece aumentano l'infiammazione.
"I processi industriali riducono significativamente la quantità di contenuto di MAC (carboidrati accessibili al microbiota, fibre in sostanza) nella dieta occidentale, rispetto al contenuto della dieta dei nostri antenati. Il basso consumo di MAC non solo ha impatti dannosi sul microbiota intestinale in particolare, ma anche sull'ospite nel suo insieme. Favorisce lo sviluppo di malattie e aumenta la mortalità, come dimostrato da studi preclinici e clinici. Il basso consumo di MAC nel corso delle generazioni porta alla completa scomparsa di ceppi batterici benefici in uno studio preclinico. [...] L'unico trattamento in grado di correggere questo “microbiota alterato” è costituito da interventi dietetici e probiotici combinati. Ciò potrebbe spiegare la scarsa efficacia dei trattamenti esclusivi con i probiotici negli esseri umani, poiché i probiotici potrebbero non crescere in un ambiente disbiotico, perché non abbinati a una dieta ricca in fibra. Pertanto, gli interventi dietetici insieme alla somministrazione di ceppi batterici benefici potrebbero essere un trattamento economico per gestire la maggior parte delle malattie dello stile di vita occidentali non trasmissibili" come asma, allergie, sindrome metabolica ecc.
Aggiornamento 4/12/2020
Aggiornamento 15/12/2020
L'oligofruttosio (fibra prebiotica) riduce l'osteoartrite nel modelli animale, presumibilmente aumentando i bifidobatteri, batteri buoni che si tende a perdere con l'età e nell'obesità
Aggiornamento 17/1/2021
I prebiotici come i FOS (inulina) possono ridurre la grelina, ormone responsabile della fame e del ridotto dispendio energetico, e la PCR, marker di infiammazione. Gli effetti sono probabilmente dovuti all'effetto positivo sul microbiota
Aggiornamento 30/1/2021
L'endotossemia è quella condizione in cui alcuni metaboliti infiammatori dei batteri, come LPS, entrano facilmente nel sangue grazie ad alterata permeabilità intestinale. "Modificare lo stile di vita, inclusi la riduzione al minimo del consumo di alcol, l'aumento della dieta ricca di micronutrienti e la riduzione dell'assunzione di grassi saturi, possono avere un impatto sulla riduzione dell'endotossiemia metabolica, così come i prebiotici e i probiotici hanno dimostrato di ridurre i livelli di endotossine circolanti".
I nutrienti più importanti appaiono essere vitamina D, A, zinco, folati. La dieta con cibo spazzatura aumenta la permeabilità intestinale, anche perché "È stato suggerito che gli additivi alimentari tra cui zucchero, tensioattivi e cloruro di sodio, che vengono applicati in alte concentrazioni agli alimenti comunemente consumati, aumentino la permeabilità intestinale", invece la dieta mediterranea la riduce
Aggiornamento 21/3/2021
È possibile individuare caratteristiche diverse nel microbiota delle donne con problemi di fertilità, e la supplementazione con fibre apposite può correggere la disbiosi e aumentare la possibilità di concepimento.
Aggiornamento 15/4/2021
È possibile individuare tratti caratteristici nel microbiota in base alla dieta e alle malattie.
La dieta occidentale e l'infiammazione intestinale di basso grado, dovuta ad alterazione del microbiota, sono implicate nelle malattie infiammatorie immuno-mediate.
Quantità, qualità e tempistica dell'alimentazione giocano un ruolo importante nel plasmare la composizione e la funzione dei microbi intestinali.
La disbiosi, i cambiamenti nei metaboliti e la traslocazione dei prodotti microbici contribuiscono allo stimolo del sistema immunitario.
Le persone con malattia intestinale (morbo di Crohn, colite ulcerosa, IBS) hanno simili associazioni tra tipo di dieta e tipo di batteri intestinali, così come la popolazione generale.
"Una maggiore assunzione di alimenti di origine animale, alimenti trasformati, alcolici e zucchero, corrisponde a un ambiente microbico caratteristico dell'infiammazione ed è associato a livelli più elevati di marcatori infiammatori intestinali.
Gli alimenti di origine vegetale aumentano i batteri produttori di acidi grassi a catena corta (SCFA), mentre riducono i patogeni. Gli alimenti trasformati e gli alimenti di origine animale sono costantemente associati a una maggiore abbondanza di Firmicutes, specie Ruminococcus del genere Blautia, e sintesi delle endotossine.
La modulazione del microbiota intestinale attraverso diete ricche di verdure, legumi, cereali, frutta secca e pesce e un maggiore apporto di vegetali rispetto agli alimenti animali, ha un potenziale per prevenire i processi infiammatori intestinali alla base di molte malattie croniche.
I modelli dietetici basati su alimenti non processati potrebbero aumentare la capacità antinfiammatoria dei nutrienti attraverso effetti sinergici sul microbioma intestinale.
Fonti di grassi polinsaturi omega-3 e polifenoli possono essere utilizzate per potenziare l'abbondanza dei produttori di SCFA.
La sostituzione delle proteine animali con proteine vegetali ha un potenziale per ridurre i processi infiammatori intestinali anche attraverso la modulazione dei batteri".
Aggiornamento 27/4/2021
Tra i lassativi naturali, quelli più efficaci sono la senna (livello di evidenza A), seguiti da ossido di magnesio, acqua magnesiaca, psillio, alcuni frutti come il kiwi, mango, fico e prugne, yogurt con GOS e un mix di fibre, SupraFiber (livello B). Inulina e FOS hanno bisogno di ulteriori studi.
Aggiornamento 30/5/2021
Un prebiotico, che per il nostro nuovo stile di vita non è più presente nella nostra alimentazione da alcuni decenni, riduce il reflusso gastroesofageo (GERD). Il maltosil-isomalto-oligosaccaride (per gli amici MIMO, ISOT-101) è prodotto dalla fermentazione batterica di alcuni carboidrati.
"Era "probabilmente un alimento base della dieta batterica che era presente nella dieta umana negli ultimi 10.000 anni", ha detto Selling, autore dello studio e professore associato di medicina e gastroenterologia presso la Stanford Medical School, a Stanford, in California.
Il prebiotico, tuttavia, "è assente nella nostra dieta da circa 50 a 100 anni, a causa dei cambiamenti nell'agricoltura, nella produzione alimentare, nella conservazione degli alimenti e nelle preferenze alimentari", ha aggiunto".
L'uso di antiacidi non sempre è efficace (40% delle volte) e il loro uso a lungo termine pone rischi per la salute.
"Il prebiotico potrebbe funzionare perché il microbiota esofageo distale nelle persone con GERD "differisce notevolmente" da quello delle persone sane, ha detto Selling. Il prebiotico potrebbe aiutare a ridurre un aumento anormale dei batteri gram-negativi in questi pazienti, per esempio. Questi ceppi batterici esprimono lipopolisaccaridi (LPS) sulle loro membrane cellulari esterne, che, a loro volta, alterano la segnalazione delle citochine. Questo meccanismo potrebbe portare allo stato iperinfiammatorio associato al GERD.
Selling e colleghi hanno ipotizzato che questo trattamento potrebbe aiutare a risolvere i sintomi della GERD in due modi. Il prebiotico potrebbe alimentare selettivamente i batteri gram-positivi benefici nell'esofago distale, contribuendo così a ripristinare un sano equilibrio dei batteri. ISOT-101 potrebbe anche favorire la produzione di batteriocine che aiutano a uccidere i batteri gram-negativi dannosi e a controllare l'infiammazione".
La risposta al trattamento è stata buona e senza effetti collaterali, a parte 2 persone che hanno avuto nausea, e il 66% delle persone è stata classificata come molto responsiva. La maggior parte ha avuto miglioramenti della qualità della vita e del sonno.
La disbiosi è probabilmente una causa di GERD in molte persone ed è legata anche al tumore gastrico.
Aggiornamento 15/6/2021
I funghi medicinali, come Ganoderma lucidum, grazie al loro contenuto di composti bioattivi (terpeni, polifenoli ecc.) hanno proprietà prebiotiche, cioè nutrono il microbiota in modo da modularlo positivamente, riducendo il rapporto Firmicutes/Bacteroidetes.
Possono essere usati come trattamento complementare in molte malattie croniche, come diabete, iperlipidemia, malattie intestinali, tumori, grazie al loro effetto immunomodulatore.
Aggiornamento 27/6/2021
L'intestino interagisce con l'osso, e può salvarci dall'osteoporosi.
Il butirrato rilasciato da alcuni batteri infatti stimola le cellule Treg, che bloccano gli osteoclasti (cellule che riassorbono l'osso).
In alcuni studi, probiotici come il kefir, LGG, L. casei Shirota e B. subtilis hanno dimostrato di incrementare la formazione di osso. Anche i prebiotici possono avere un ruolo.
Aggiornamento 11/8/2021
La salute dell'intestino può aiutare a regolare il sonno. Un sonno corretto è necessario per ridurre il rischio di malattie metaboliche perché aumento influenza "assunzione di cibo, adiposità viscerale, infiammazione e resistenza all'insulina, mentre la privazione cronica del sonno provoca un metabolismo energetico alterato" (leggi minore consumo di calorie e aumento di peso).
"La manipolazione del microbioma intestinale può essere ottenuta utilizzando un trattamento con probiotici e/o prebiotici e trapianto di microbiota. Inoltre, è stato dimostrato che il consumo di determinati alimenti, come il latte fermentato (kefir) e gli alimenti contenenti polifenoli, migliora il sonno. Questo effetto è anche probabilmente mediato dall'asse microbioma-intestino-cervello".
I batteri buoni agiscono anche mediante stimolazione del nervo vago.
Aggiornamento 19/9/2021
La vitamina A è essenziale per l'immunità, ma per raggiungere le cellule mieloidi, cellule immunitarie presenti nell'intestino, ha necessità di un trasportatore intestinale (SAA) che dipende dal microbiota. Senza lo stimolo dei microbi giusti non si forma questa proteina, creando un circolo vizioso in cui il sistema immunitario non funziona e aumenta l'infiammazione. Vengono così favorite le malattie infiammatorie intestinali e le infezioni ricorrenti. Il microbiota dipende soprattutto da cosa mangiate, è chiaro che se mangiate male poi il vostro sistema immunitario non reagisce correttamente, e magari passate il covid19 in forma grave.
Aggiornamento 6/10/2021
Trenta grammi al giorno di cioccolato fondente all'85% migliorano l'umore in ragazzi tra i 20 e i 30 anni, grazie all'effetto prebiotico, ossia il cambiamento positivo del microbiota intestinale. I cambiamenti sono dovuti all'azione sull'asse intestino-cervello e su quello ipotalamo-ipofisi -surrene, migliorando la risposta allo stress. Il cacao al 70% non è stato efficace.
Aggiornamento 22/4/2022
Le persone con problemi renali, soprattutto in stadio avanzato, possono avere un eccesso di potassio nel sangue (iperkaliemia) perché il rene fatica a smaltirlo. Per questo viene suggerito di limitare l'introduzione di potassio e quindi alcuni alimenti vegetali che lo apportano come cereali integrali, alcuni tipi di frutta e verdura. Questo porta però a limitare la fibra e rallentare il transito intestinale con conseguente stitichezza. In questo modo il potassio rimane più a lungo nell'intestino e non viene smaltito con le feci, aumentando ulteriormente.
La costipazione è inoltre associata a peggioramento della malattia renale.
La cura dell'intestino con fibre, alimenti vegetali e probiotici può quindi essere fondamentale per rallentare la progressione dell'insufficienza renale, riducendo la stipsi, la permeabilità intestinale, l'infiammazione e le tossine uremiche.
Aggiornamento 22/5/2022
Assumere amido resistente, per esempio con le patate o altre fonti di carboidrati cucinati e mangiati freddi dopo alcune ore, migliora la permeabilità intestinale, il microbiota e l'endotossemia, la presenza di metaboliti batterici nel sangue dopo un pasto dovuta proprio un eccesso di passaggio di sostanze dall'intestino. Migliorano così il microbiota e i marker metabolici di rischio cardiovascolare come pressione, glicemia, insulina, infiammazione e perossidazione lipidica
Aggiornamento 23/8/2022
Il miele può agire come prebiotico e contrastare la disbiosi (alterazione del microbiota).
Favorisce la crescita di specie buone (bifidi, lattobacilli, Desulfovibrio) in maniera simile alle fibre GOS e FOS.
Le specie inibite invece sono Listeria monocytogenes, Clostridium perfringens, Eubacterium aerofaciens e altri enteropatogeni come Salmonella, Shigella, E. coli, Yersinia enterocolitica, Campylobacter, Clostridium difficile, in alcuni casi anche quelli resistenti ai farmaci.
Inoltre agisce modulando le citochine in modo da ridurre infiammazione e stress ossidativo.
Solitamente il miele più scuro ha maggiori proprietà antiossidanti perché contiene maggiori quantità di fenoli.
Favorisce la crescita di specie buone (bifidi, lattobacilli, Desulfovibrio) in maniera simile alle fibre GOS e FOS.
Le specie inibite invece sono Listeria monocytogenes, Clostridium perfringens, Eubacterium aerofaciens e altri enteropatogeni come Salmonella, Shigella, E. coli, Yersinia enterocolitica, Campylobacter, Clostridium difficile, in alcuni casi anche quelli resistenti ai farmaci.
Inoltre agisce modulando le citochine in modo da ridurre infiammazione e stress ossidativo.
Solitamente il miele più scuro ha maggiori proprietà antiossidanti perché contiene maggiori quantità di fenoli.
Aggiornamento 20/9/2022
L'EAACI, la società europea degli allergologi, si conferma una delle società scientifiche più moderne per quanto riguarda la posizione sull'alimentazione. Ha infatti rilasciato un documento in cui si chiarisce l'importanza della fibra per la modulazione del sistema immunitario, sia per quanto riguarda la prevenzione che la gestione della tolleranza immunitaria e quindi delle allergie.
I fattori dietetici possono funzionare da "allenatori" per il sistema immunitario, e i cambiamenti nell'alimentazione degli ultimi decenni hanno un ruolo causale nell'aumento delle allergie.
Il passaggio a una dieta povera di vegetali "ha influenzato negativamente la diversità e la composizione del microbiota, le caratteristiche specie-specifiche, il metabolismo microbico e la tolleranza immunologica".
Le cellule immunitarie, tra cui quelle dendritiche che conferiscono la tolleranza, i mastociti che rilasciano istamina e le Tregs da cui derivano i linfociti attivati e polarizzati Th2 (favorenti l'allergia), hanno recettori per gli SCFA, i derivati della fibra prodotti dai batteri buoni.
Una buona quantità di fibre può essere protettiva anche dalle malattie infettive respiratorie come COVID19 in forma grave grazie alla modulazione sul microbiota.
La position si conclude sottolineando che le fibre contribuiscono al mantenimento di una mucosa tolerogenica e possono proteggere dai disturbi allergici, ma c'è ancora incertezza sul trattamento ottimale da somministrare.
Per esempio la sola presenza di fibre in caso di mancanza di alcune specie batteriche può non essere sufficiente e la migliore strategia sarebbe quella di integrare anche i probiotici. Inoltre una varietà di fibre può avere effetto migliore rispetto ad un solo tipo. Sono necessari ulteriori studi per perfezionare le conoscenze e rilasciare linee guida precise.
I fattori dietetici possono funzionare da "allenatori" per il sistema immunitario, e i cambiamenti nell'alimentazione degli ultimi decenni hanno un ruolo causale nell'aumento delle allergie.
Il passaggio a una dieta povera di vegetali "ha influenzato negativamente la diversità e la composizione del microbiota, le caratteristiche specie-specifiche, il metabolismo microbico e la tolleranza immunologica".
Le cellule immunitarie, tra cui quelle dendritiche che conferiscono la tolleranza, i mastociti che rilasciano istamina e le Tregs da cui derivano i linfociti attivati e polarizzati Th2 (favorenti l'allergia), hanno recettori per gli SCFA, i derivati della fibra prodotti dai batteri buoni.
Una buona quantità di fibre può essere protettiva anche dalle malattie infettive respiratorie come COVID19 in forma grave grazie alla modulazione sul microbiota.
La position si conclude sottolineando che le fibre contribuiscono al mantenimento di una mucosa tolerogenica e possono proteggere dai disturbi allergici, ma c'è ancora incertezza sul trattamento ottimale da somministrare.
Per esempio la sola presenza di fibre in caso di mancanza di alcune specie batteriche può non essere sufficiente e la migliore strategia sarebbe quella di integrare anche i probiotici. Inoltre una varietà di fibre può avere effetto migliore rispetto ad un solo tipo. Sono necessari ulteriori studi per perfezionare le conoscenze e rilasciare linee guida precise.
Aggiornamento 23/11/2022
L'effetto prebiotico della frutta secca. La fermentazione della sua fibra porta alla proliferazione dei batteri buoni come bifidi e lattobacilli e alla produzione di acidi grassi a catena corta (SCFA) che hanno effetto modulante sul metabolismo. Anche i polifenoli hanno un effetto positivo sul microbiota, in particolare l'urolitina che deriva dall'elligitannina presente nelle noci.
Il butirrato, il principale SCFA, "può indurre effetti metabolici benefici attraverso il potenziamento dell'attività mitocondriale, la prevenzione dell'endotossiemia metabolica e l'attivazione della gluconeogenesi intestinale attraverso diverse vie di espressione genica e regolazione ormonale. Studi recenti indicano un ruolo degli SCFA, in particolare propionato e butirrato, nei disturbi metabolici e infiammatori come obesità, diabete e malattie infiammatorie intestinali. Una dieta che aumenta il butirrato può essere applicata nella prevenzione e nel trattamento delle malattie metaboliche correlate all'obesità".
Il butirrato, il principale SCFA, "può indurre effetti metabolici benefici attraverso il potenziamento dell'attività mitocondriale, la prevenzione dell'endotossiemia metabolica e l'attivazione della gluconeogenesi intestinale attraverso diverse vie di espressione genica e regolazione ormonale. Studi recenti indicano un ruolo degli SCFA, in particolare propionato e butirrato, nei disturbi metabolici e infiammatori come obesità, diabete e malattie infiammatorie intestinali. Una dieta che aumenta il butirrato può essere applicata nella prevenzione e nel trattamento delle malattie metaboliche correlate all'obesità".
Aggiornamento 16/2/2023
L'aglio e i vegetali della sua famiglia sembrano poter ridurre il rischio di tumore gastrico.
"Le verdure della famiglia dell'aglio contengono composti organosulfurei (OSC), in particolare composti allil-solfati e flavonoidi, che esercitano attività antibatteriche e antiossidanti. È stato dimostrato che i componenti antiossidanti inibiscono la transizione dalla mucosa atrofica a quella metaplastica causata dagli N-nitroso composti (derivati della carne processata), impediscono la progressione delle cellule tumorali e l'angiogenesi e ne inducono l'apoptosi. Inoltre, gli OSC possono sopprimere la crescita di H. pylori".
Lo stesso effetto non sembra attribuibile alla cipolla in quanto contiene meno composti sulfurei.
"Le verdure della famiglia dell'aglio contengono composti organosulfurei (OSC), in particolare composti allil-solfati e flavonoidi, che esercitano attività antibatteriche e antiossidanti. È stato dimostrato che i componenti antiossidanti inibiscono la transizione dalla mucosa atrofica a quella metaplastica causata dagli N-nitroso composti (derivati della carne processata), impediscono la progressione delle cellule tumorali e l'angiogenesi e ne inducono l'apoptosi. Inoltre, gli OSC possono sopprimere la crescita di H. pylori".
Lo stesso effetto non sembra attribuibile alla cipolla in quanto contiene meno composti sulfurei.
Aggiornamento 26/2/2023
La fibra di psillio previene la colite grazie al suo effetto sugli acidi biliari e alla modulazione sul microbiota. Altri tipi di fibre invece possono risultare irritanti. In generale gli studi mostrano che si tratta di una fibra ben tollerata anche dagli intestini "delicati".
Aggiornamento 24/3/2023
Le fibre, composti indigeribili (in realtà parzialmente digeribili) degli alimenti vegetali, sono generalmente ritenute benefiche, mediante diverse azioni (nutrono i batteri buoni, danno sazietà ecc.). Nelle persone con IBD (Crohn e colite ulcerosa) un tipo di fibre, i beta-fruttani (FOS, inulina, presenti in carciofi, funghi ecc.), possono non venire fermentati dalla flora a causa dell'assenza di specie benefiche apposite.
Queste fibre intatte stimolano recettori intestinali appositi e inducono infiammazione nell'intestino di alcune persone con IBD, a seconda dei batteri presenti o assenti. La personalizzazione dell'alimentazione può portare a miglioramenti della patologia.
"Poiché il microbiota alterato si riscontra più frequentemente nei pazienti con IBD attiva, si potrebbe ipotizzare che i FOS (e potenzialmente altre fibre) debbano essere somministrati come terapia aggiuntiva solo dopo che la terapia medica ha indotto la remissione (con riparazione della barriera/guarigione della mucosa e un microbiota sano) in questi soggetti, per garantire gli altri benefici delle fibre e dei loro prodotti".
Queste fibre intatte stimolano recettori intestinali appositi e inducono infiammazione nell'intestino di alcune persone con IBD, a seconda dei batteri presenti o assenti. La personalizzazione dell'alimentazione può portare a miglioramenti della patologia.
"Poiché il microbiota alterato si riscontra più frequentemente nei pazienti con IBD attiva, si potrebbe ipotizzare che i FOS (e potenzialmente altre fibre) debbano essere somministrati come terapia aggiuntiva solo dopo che la terapia medica ha indotto la remissione (con riparazione della barriera/guarigione della mucosa e un microbiota sano) in questi soggetti, per garantire gli altri benefici delle fibre e dei loro prodotti".
Aggiornamento 30/4/2023
Da diverso tempo penso che l'EAACI, la società europea di allergologia, sia una delle società scientifiche più avanti di tutte.
In una recente posizione hanno illustrato come le fibre alimentari possano modulare il sistema immunitario e prevenire, alleviare e in qualche caso guarire malattie legate alle sue alterazioni come allergie, asma e malattia infettive, compreso COVID19.
Le fibre sono componenti essenziali dell'alimentazione e le allergie sono cresciute contemporaneamente al declino del loro consumo. Le fibre contribuiscono a mantenere la tolleranza immunologica attraverso la fermentazione microbica e la produzione di metaboliti batterici. Per questo la fibra può non essere sufficiente ma può essere necessario integrare le specie batteriche mancanti coi probiotici. È probabile che un tipo di fibra da solo sia inefficace, quindi il vantaggio si avrebbe dal corretto mix delle diverse fibre presenti in vari alimenti vegetali.
Potrebbe essere importante classificare le fibre in base al loro effetto immunitario. Per esempio promozione dell'integrità della barriera epiteliale, induzione delle cellule T regolatorie, prevenzione della polarizzazione TH2 e inibizione della degranulazione dei mastociti (rilascio di istamina).
Anche il timing di esposizione è importante, per cui sin da piccoli ci si deve abituare a mangiare fibre per modulare l'immunità. Alcune linee guida stabiliscono l'utilità della supplementazione con fibre in bambini a rischio malattie allergiche. Diversi studi mostrano l'utilità delle fibre nella gestione di allergie, dermatite atopica e asma, mostrando quindi un potenziale uso farmacologico dell'alimentazione. Ulteriori studi sono necessari per chiarire le varie interazioni tra microbiota, fibre e sistema immunitario.
Aggiornamento 8/7/2023
Le escursioni glicemiche possono essere una causa di aterosclerosi perché determinano stress ossidativo. Ecco perché un'alimentazione che tenga la glicemia più costante possibile è amica delle arterie. Lo stress ossidativo consuma l'ossido nitrico e annulla il suo effetto di rilassamento dei vasi. Questo processo si chiama "disfunzione endoteliale" e porta all'ingresso di piastrine e monociti nell'intima dei vasi, con la crescita dell'ateroma.
L'alimentazione ricca di fibra e antiossidanti può tenere la glicemia sotto controllo, senza eccessi né cadute eccessive.
L'alimentazione ricca di fibra e antiossidanti può tenere la glicemia sotto controllo, senza eccessi né cadute eccessive.
Aggiornamento 27/7/2023
Una scarsa introduzione di fibre in gravidanza si associa a ritardo di neurosviluppo nel bambino. L'effetto è dovuto probabilmente alla modulazione del microbiota, che produce grassi a catena corta fermentando le fibre. Queste sostanze (SCFA) hanno un effetto neurogenico.
Aggiornamento 2/8/2023
Le persone con nefropatia diabetica (DN, diabete + danno renale) hanno un microbiota differente che è concausa della malattia.
Gli studi hanno dimostrato che la disbiosi influenza la progressione della malattie e i metaboliti batterici come gli acidi grassi a catena corta (SCFA), gli acidi biliari (BA), le tossine uremiche e altri derivati (TMAO) causano danni ai tubuli renali attraverso diverse vie di segnalazione, promuovono la fibrosi renale e influenzano la progressione della DN.
"L'integrazione con probiotici, prebiotici alimentari, integratori simbiotici e trapianto di microbiota fecale può prevenire la progressione della DN, migliorare i livelli di glucosio nel sangue, mantenere la stabilità dell'ambiente corporeo e ridurre la risposta infiammatoria, contribuendo così a migliorare la qualità della vita di questo gruppo dei pazienti".
Gli studi hanno dimostrato che la disbiosi influenza la progressione della malattie e i metaboliti batterici come gli acidi grassi a catena corta (SCFA), gli acidi biliari (BA), le tossine uremiche e altri derivati (TMAO) causano danni ai tubuli renali attraverso diverse vie di segnalazione, promuovono la fibrosi renale e influenzano la progressione della DN.
"L'integrazione con probiotici, prebiotici alimentari, integratori simbiotici e trapianto di microbiota fecale può prevenire la progressione della DN, migliorare i livelli di glucosio nel sangue, mantenere la stabilità dell'ambiente corporeo e ridurre la risposta infiammatoria, contribuendo così a migliorare la qualità della vita di questo gruppo dei pazienti".
Aggiornamento 8/9/2023
La somministrazione di amido resistente, un carboidrato che non viene digerito dall'intestino ma nutre i batteri buoni favorendone la proliferazione, aiuta a ridurre il grasso del fegato nella steatosi epatica (NAFLD). L'azione avviene anche modulando il microbiota. Si riducono anche l'infiammazione e il danno epatico.
Fonti naturali di amido resistente sono il riso e le patate cucinate in precedenza e mangiati freddi.
Il Prof Li ha dichiarato "Siamo in grado di identificare un nuovo intervento per la NAFLD e l'approccio è efficace, conveniente e sostenibile. Rispetto all'esercizio fisico intenso o al trattamento per la perdita di peso, l'aggiunta di amido resistente a una dieta normale ed equilibrata è molto più facile da seguire per le persone."
Fonti naturali di amido resistente sono il riso e le patate cucinate in precedenza e mangiati freddi.
Il Prof Li ha dichiarato "Siamo in grado di identificare un nuovo intervento per la NAFLD e l'approccio è efficace, conveniente e sostenibile. Rispetto all'esercizio fisico intenso o al trattamento per la perdita di peso, l'aggiunta di amido resistente a una dieta normale ed equilibrata è molto più facile da seguire per le persone."
Aggiornamento 11/9/2023
Fornire frutta e verdura a persone in difficoltà economica aiuta la loro salute. Migliorano lo stato di salute generale, il peso, lo stato metabolico (emoglobina glicata) e la pressione sanguigna, tutte condizioni legate a cibo di scarsa qualità che costa poco ma non apporta sufficiente nutrimento. Si riduce inoltre la food insecurity, intesa come incapacità di procurarsi cibo a sufficienza per motivi economici.
Lo studio ha mostrato che "gli investimenti in programmi e interventi nutrizionali basati sugli alimenti, come i programmi di prescrizione dei prodotti, che prevedono l’acquisto e l’assunzione di alimenti sani, come frutta e verdura, hanno il potenziale per affrontare l’insicurezza alimentare e migliorare i risultati sanitari a valle, soprattutto nelle popolazioni con condizioni sanitarie eterogenee a maggior rischio di cattiva alimentazione". Lo studio fa parte della "The Food is Medicine Initiative" della American Heart Association
Che altre prove servono per considerare il cibo una medicina?
Aggiornamento 27/11/2023
"La frutta secca è altamente concentrata in ALA e MUFA, 2 acidi grassi insaturi, che regolano positivamente le concentrazioni di acidi grassi nel liquido follicolare (all'interno del follicolo) e nella membrana spermatica, potenziando le vie antinfiammatorie, aumentando la capacità antiossidante. Anche selenio, zinco, vitamina E e polifenoli presenti nella frutta secca aumentano la capacità antiossidante. Una maggiore concentrazione di antiossidanti nel fluido follicolare è correlata alla produzione di ovociti di alta qualità, che in definitiva contribuisce al successo dello sviluppo dell’embrione. Durante la spermatogenesi, gli spermatozoi in via di sviluppo sono altamente sensibili allo stress ossidativo nel liquido seminale, quindi la maggiore concentrazione di antiossidanti riduce la frammentazione del DNA spermatico. L’elevata concentrazione di proteine e fibre nella frutta secca determina un benefico rimodellamento del microbiota intestinale, un miglioramento della segnalazione di sazietà e una migliore tolleranza al glucosio, tutti associati a una diminuzione dell’aumento di peso nonostante l’elevata concentrazione energetica osservata nella frutta secca. Anche la consistenza dura delle noci contribuisce a segnalare il senso di sazietà. L'aumento della sensibilità all'insulina causata dalla frutta secca è associata ad ovociti di migliore qualità e ad una regolazione della frequenza dell'ovulazione (in opposizione alla riduzione della frequenza dell'ovulazione osservata nelle donne con resistenza all'insulina)".
La frutta secca ha anche un effetto prebiotico, stimolando la crescita dei batteri benefici. Inoltre il suo consumo, soprattutto se fatto come snack e non con altri alimenti, è associato a un peso inferiore, grazie alla sazietà indotta e all'induzione della termogenesi.
Aggiornamento 11/2/2024
Interessante articolo sul rapporto tra detossificazione e dimagrimento. Quando si dimagrisce si possono liberare alcuni composti tossici dal tessuto adiposo. È quindi bene essere preparati e non carenti di alcuni elementi che sostengono le funzioni di fegato e reni. Inoltre anche l'apparato digerente deve essere in ordine perché un intestino lento non favorirebbe l'espulsione con le feci.
Queste tossine sono correlate con malattie immunitarie e metaboliche.
"Una dieta inadeguata (a basso contenuto calorico, a basso contenuto proteico, a basso contenuto di fibre, a basso contenuto di vitamine o di minerali) può aumentare lo stress, aumentare il cortisolo e stimolare l’appetito, il che può rendere difficile la perdita di peso. Studi su animali e esseri umani indicano che le carenze nutrizionali possono ostacolare le reazioni enzimatiche nella disintossicazione. Inoltre, le diete ipocaloriche possono portare a una perdita di peso a breve termine, ma il loro impatto sulla gestione del peso a lungo termine non è chiaro. Una dieta adeguata, un sonno adeguato e una quantità adeguata di attività fisica sono cruciali per una funzione di disintossicazione ottimale e una gestione del peso. Le strategie nutrizionali dovrebbero favorire una dieta di cibi non industriali di alta qualità, mista e varia, eventualmente integrata con supplementi per bilanciare e supportare i percorsi di disintossicazione".
Le fibre sono particolarmente importanti per sostenere i movimenti intestinali.
In conclusione "Ogni giorno, il corpo umano è esposto a centinaia di sostanze tossiche come metalli pesanti, farmaci (farmaceutici o droghe ricreative), detergenti domestici, inquinanti e sostanze tossiche endogene come le specie reattive dell'ossigeno. Un piano olistico per supportare la disintossicazione del fegato e la gestione del peso considera tutte e tre le fasi di disintossicazione, lo stato antiossidante, la regolarità del movimento intestinale, la densità dei nutrienti e le tecniche di stile di vita che promuovono la salute".
Queste tossine sono correlate con malattie immunitarie e metaboliche.
"Una dieta inadeguata (a basso contenuto calorico, a basso contenuto proteico, a basso contenuto di fibre, a basso contenuto di vitamine o di minerali) può aumentare lo stress, aumentare il cortisolo e stimolare l’appetito, il che può rendere difficile la perdita di peso. Studi su animali e esseri umani indicano che le carenze nutrizionali possono ostacolare le reazioni enzimatiche nella disintossicazione. Inoltre, le diete ipocaloriche possono portare a una perdita di peso a breve termine, ma il loro impatto sulla gestione del peso a lungo termine non è chiaro. Una dieta adeguata, un sonno adeguato e una quantità adeguata di attività fisica sono cruciali per una funzione di disintossicazione ottimale e una gestione del peso. Le strategie nutrizionali dovrebbero favorire una dieta di cibi non industriali di alta qualità, mista e varia, eventualmente integrata con supplementi per bilanciare e supportare i percorsi di disintossicazione".
Le fibre sono particolarmente importanti per sostenere i movimenti intestinali.
In conclusione "Ogni giorno, il corpo umano è esposto a centinaia di sostanze tossiche come metalli pesanti, farmaci (farmaceutici o droghe ricreative), detergenti domestici, inquinanti e sostanze tossiche endogene come le specie reattive dell'ossigeno. Un piano olistico per supportare la disintossicazione del fegato e la gestione del peso considera tutte e tre le fasi di disintossicazione, lo stato antiossidante, la regolarità del movimento intestinale, la densità dei nutrienti e le tecniche di stile di vita che promuovono la salute".
Aggiornamento 16/2/2024
Le fibre vengono fermentate dal microbiota e trasformate in grassi a catena corta (SCFA). Questi agiscono su un recettore, GPR109A, che blocca la risposta allergica. Ecco perché un'alimentazione adeguata è fondamentale per regolare la risposta allergica.
Aggiornamento 26/2/2024
La fibra prebiotica polidestrosio può ridurre la costipazione in persone in dialisi, miglorando la loro qualità di vita
Aggiornamento 18/3/2024
In uno studio le persone sovrappeso sono state divise in 2 gruppi, uno che assumeva 40g di amido resistente (RS) e l'altro un placebo di 40g di amido normale. Le diete erano uguali per calorie introdotte. Il primo gruppo ha perso in media 2,8kg mentre il gruppo placebo ha mantenuto il peso. Anche il grasso viscerale è migliorato.
Il gruppo trattato ha avuto un miglioramento del microbiota con crescita di alcuni bifidobatteri e riduzione di batteri associati con alterazione metabolica.
Sono infatti migliorati la sensibilità insulinica, la permeabilità intestinale e i marker di infiammazione. Il cambiamento dei microbi appare essenziale per l'effetto dimagrante dell'amido resistente, infatti si evidenzia maggior perdita di peso a seconda del microbiota basale.
"Il microbiota intestinale ha svolto un ruolo fondamentale in questo meccanismo di perdita di peso, modulando potenzialmente l’obesità attraverso le interazioni con l’infiammazione di basso grado e la regolazione delle proteine secretorie legate al bilancio energetico. L’adesione a lungo termine a un modello dietetico ricco di RS per mantenere la composizione del microbioma può essere cruciale per il mantenimento del peso. Poiché l'RS è presente naturalmente negli alimenti e può anche essere aggiunta alla dieta quotidiana, i nostri risultati forniscono uno stile di vita pragmatico per trattare l’obesità e i disturbi metabolici correlati. La manipolazione della composizione microbica intestinale attraverso la dieta può rappresentare una strategia per modificare il bilancio energetico dell’ospite per promuovere la salute".
Aggiornamento 8/7/2024
Un mix di fibre è in grado di migliorare il microbiota, i metaboliti (SCFA) e lo stato infiammatorio di persone con insufficienza renale.
Questo conferma l'importanza del microbiota nelle patologie renali.
Spesso a queste persone si limitano alcuni alimenti per ridurre il potassio, potenzialmente pericoloso. In questo modo si riduce però anche l'introito di fibra benefica; la supplementazione può così essere un modo per non creare problemi al microbiota ma anzi migliorare la situazione.
Aggiornamento 6/8/2024
L'uso inappropriato di antibiotici favorisce l'antibioticoresistenza, l'inefficacia degli antibiotici nei confronti dei batteri.
Questo significa che aumenta la proporzione di batteri patogeni opportunisti e si riduce quello di batteri buoni protettivi, col risultato di aumentare la disbiosi e "la produzione di tossine, il danno cellulare, la formazione di biofilm, il danno al muco e l'ingresso di agenti patogeni, la diminuzione della produzione di citochine nelle cellule T regolatorie (Treg), i peptidi antimicrobici e la produzione di ATP dagli acidi grassi a catena corta (SCFA)".
Sono stati caratterizzati anche gli effetti di alcuni antibiotici su particolari famiglie, che aumentano (in verde) o diminuiscono (in rosso).
L'uso di probiotici e prebiotici, insieme a un'alimentazione ricca in fibre, può ridurre gli effetti negativi degli antibiotici.
Aggiornamento 23/8/2024
Novità sul legame tra dieta e tumore al colon.
Tre batteri sembrano particolarmente implicati: F. nucleatum, E. coli (quelli con la variante pks+, ossia che esprimono una particolare proteina chiamata polichetide sintetasi) e B. fragilis enterotossigenico. Chi ha questi batteri ha maggiore rischio di tumore colon-retto e peggiore prognosi.
Si tratta di batteri che proliferano con una dieta ricca in cibi processati e povera in cibi naturali.
Aggiornamento 18/9/2024
Secondo le linee guida della American Society of Colon and Rectal Surgeons sulla stitichezza, la corretta idratazione e l'aumento delle fibre sono il primo trattamento da effettuare.
Incrementare i cibi ricchi in fibra è un provvedimento più delicato che usare lassativi e clisteri.
Tra le fibre in grado di migliorare la situazione, alcuni mix, lo psillio e la fibra d'avena sembrano ben tollerate.
Le persone con transito lento od ostruzione (fecaloma) potrebbero invece non avere giovamento.
Aggiornamento 24/12/2024
Ogni tanto capitano video di guru nutrizionali che negano l'effetto infiammatorio del cibo, con tanto di sberleffi nei confronti di chi lo sostiene. Mi spiace per loro, ma non è così.
Basta guardare le ultime linee guida sulle malattie renali cosa scrivono al capitolo 3 (parte dietetica), che tra l'altro prevedono l'uso della dieta come un farmaco.
"Una dieta a base di cibi integrali e vegetali, povera di alimenti di origine animale e ultraprocessati, può essere utile per rallentare la progressione della malattia renale cronica e ritardare la necessità di dialisi attraverso la riduzione dei fattori di rischio cardiometabolico come ipertensione, malattie cardiovascolari, diabete e obesità. Gli alimenti ultraprocessati come le bevande zuccherate, i fast food, i pasti surgelati, le patatine, le caramelle e i pasticcini sono ricchi di sale, zucchero e grassi e hanno un basso valore nutrizionale e PROMUOVONO L'INFIAMMAZIONE, che può contribuire a peggiorare la funzionalità renale. Una dieta a base vegetale è ricca di nutrienti ANTINFIAMMATORI, fibre e sostanze fitochimiche e ha dimostrato di ridurre la proteinuria e diminuire l’acidosi metabolica. La natura prebiotica degli alimenti di origine vegetale può anche supportare il microbioma e RIDURRE L'INFIAMMAZIONE e la produzione intestinale di tossine uremiche".
PS ho da poco revisionato un articolo che si chiama "Exploring the Association Between Pro-Inflammatory Diets and Chronic Liver Diseases: Evidence from the UK Biobank" (Esplorando l'associazione tra diete pro-infiammatorie e malattie epatiche croniche: prove dalla biobanca britannica). Stando a questi geni mancati dovrei bocciare l'articolo già dal titolo. Così facciamo nella Scienza: mettiamo a confronto gli articoli e vengono sottoposti al parere di esperti. Al posto che fare video, provate a proporre un articolo scientifico dove affermate che gli alimenti non influenzano l'infiammazione: la comunità scientifica vi risponderà a pernacchie.
Aggiornamento 2/1/2025
Il muco presente nell'intestino è fondamentale per la nostra salute.
Infatti protegge le cellule intestinali dal danno provocato da diversi agenti, tra cui particelle alimentari abrasive, sostanze chimiche, allergeni e microbi patogeni, evitando o riducendo il loro ingresso nel sangue e prevenendo il contatto con il sottile strato che gestisce l'assorbimento dei nutrienti.
Il muco è formato da mucine e, in un intestino sano, serve da nutrimento per i batteri amici, che contrastano quelli patogeni prevenendone la colonizzazione e i danni. I batteri buoni, come Bacteroides e bifidobatteri si organizzano in biofilm, ma in casi patologici il biofilm diventa una forma di resistenza rappresentata da batteri patobionti.
La dieta di tipo occidentale impoverisce lo strato di muco in diversi modi. Gli emulsionanti (carbossimetilcellulosa, carragenina, polisorbato 80) riducono lo strato di muco e facilitano la penetrazione di E. coli al suo interno, favorendo l'infiammazione e la patogenesi delle IBD (Crohn e colite ulcerosa, UC).
Uno studio ha mostrato che somministrarli a persone con UC in remissione riattiva la malattia.
"La dieta occidentale è caratterizzata da alti livelli di grassi malsani (come grassi saturi e trans), cereali raffinati, zucchero, sale, alcol, alimenti ultra-processati e altri componenti dannosi, mentre allo stesso tempo è priva di fibre. Questa dieta altera significativamente il muco, il microbiota intestinale e il sistema immunitario, portando a una compromissione dell’integrità intestinale e promuovendo l’infiammazione cronica a livello locale e sistemico.
Nutrire i topi con una dieta occidentale ha comportato la proliferazione di patobionti (microbi normalmente benigni ma potenzialmente dannosi in determinate condizioni), una riduzione dei batteri commensali, effetti dannosi indotti sul sistema immunitario dell'ospite che coinvolgono l'inflammasoma NLRP6 e i recettori Toll-like (TLR), un rilascio ridotto dei peptidi antimicrobici (AMP) e del muco nel lume intestinale, degradazione delle IgA secretorie e deplezione selettiva dell'interleuchina Cellule T regolatorie (Tregs) che producono (IL)-10. Proprio come una dieta occidentale ad alto contenuto energetico e povera di fibre indebolisce la capacità dell'ospite di controllare l'ambiente microbico, la ricerca su modelli murini ha dimostrato che condizioni come il cancro del colon-retto, a UC, il trattamento antibiotico e le infezioni aumentano anche la disponibilità di ossigeno nel colon, promuovendo la crescita di batteri anaerobici facoltativi e diminuendo il controllo dell'ospite sull'ambiente microbico".
In particolare chi ha UC spesso ha aumentata presenza di R. gnavus, mentre nel Crohn è più presente E. coli adesivo, spesso in concomitanza con la Candida, in modo da formare biofilm infiammatori multispecie. Anche l'alterazione degli acidi biliari crea problemi al muco.
Per favorire la produzione di muco ed eventualmente restaurarlo, è fondamentale una dieta ricca in fibre. Le fibre vengono fermentate, i batteri producono SCFA che stimola le cellule intestinali a rilasciare il muco, proteggendo l'intestino stesso.
La somministrazione di fibre prebiotiche, da alimenti o da integratori, e probiotici specifici aiutano a ripristinare la funzione di barriera intestinale.
"I prebiotici si riferiscono a sostanze alimentari non digerite come fruttani (ad esempio, inulina), polisaccaridi indigeribili, galattoligosaccaridi (GOS), oligosaccaridi o fruttoligosaccaridi (FOS). I prebiotici stimolano selettivamente la crescita di specifici batteri benefici nel colon, promuovendo benefici per la salute, compresi miglioramenti nella funzione gastrointestinale. La fermentazione dei prebiotici porta alla produzione di SCFA, che riducono l’infiammazione intestinale. I prebiotici sono utilizzati preferenzialmente da alcuni batteri intestinali, come Lactobacillus spp, Bifidobacterium spp, Faecalibacterium prausnitzii, Anaerostipes spp e Bilophila spp che sono considerati benefici per la salute dell'intestino. [...] I probiotici potrebbero essere utili per sostenere lo strato di muco, mitigare la disbiosi e degradare i biofilm patogeni, prevenendo o curando in tal modo alcune malattie gastrointestinali".
I ricercatori concludono scrivendo "Nuovi approcci terapeutici, come diete specifiche (ad esempio, la dieta mediterranea) e integratori, come prebiotici e probiotici, possono migliorare lo strato di muco e arricchire un biofilm sano, fornendo protezione e persino trattamento di questi disturbi. Infine, come medici, possiamo spiegare ai pazienti: "GUT GOO IS GOOD FOR YOU" (la sostanza vischiosa intestinale è buona per te).
Aggiornamento 12/1/2025
Uno dei motivi per cui gli alimenti ricchi in fibra sono salutari e proteggono dalle malattie è che favoriscono la crescita dei batteri buoni, contemporaneamente riducendo quella dei patogeni opportunisti, batteri che in quantità basse non danno problemi, ma che se proliferano determinano malattie, come E. coli e K. pneumoniae, Enterobacteriaceae. Questi batteri sono sempre più resistenti agli antibiotici e l'alimentazione può quindi rappresentare una difesa contro queste infezioni che possono risultare in meningite, malattie intestinali e polmonite.
Con i probiotici (batteri buoni) può non essere garantito lo stesso risultato, perché le fibre nutrono molte specie che risultano impossibili da coltivare esternamente. I probiotici sono rappresentati da relativamente poche specie, anche se in realtà risultano crescere anche i ceppi collegati per meccanismi chiamati "cross-feeding".
Si conferma l'importanza di studiare gli organismi ne loro complesso e non come entità singole.
Aggiornamento 6/2/2025
Può essere utile fare alcuni giorni con dei succhi ed estratti di verdure per "depurarsi"?
Non sembra, almeno dall'effetto sul microbiota.
Alcune persone hanno assunto solo centrifugati e simili, quindi privati delle fibre ma non certo degli zuccheri, per 3 giorni.
I risultati sono stati devastanti per il microbiota, con crescita delle specie infiammatorie sia a livello orale che intestinale, aumento delle specie legate alla permeabilità intestinale e al declino cognitivo.
La dieta di confronto invece, una dieta plant-based, ha promosso le specie benefiche.
Lo studio conclude così: "Questo studio offre spunti per ridefinire le raccomandazioni dietetiche e migliorare la produzione alimentare, dando priorità ai prodotti ad alto contenuto di fibre, reintegrando le fibre negli alimenti trasformati e riducendo il contenuto di zucchero per soddisfare la domanda di prodotti incentrati sulla salute". Uno degli autori ha aggiunto: "Se ami i succhi, considera invece una modalità che permetta di mantenere intatta la fibra o abbina i succhi a cibi integrali per bilanciare l'impatto sul tuo microbioma."
PS: è l'ennesima prova che gli alimenti alterati e privati dei loro nutrienti hanno un effetto negativo, diffidate da chi vi dice che solo le calorie contano.
Aggiornamento 22/2/2025
L'appetito è una funzione essenziale e primitiva, fondamentale per la sopravvivenza, ma anche concausa dei fallimenti delle diete dimagranti.
Una review del prof. Fasano spiega alcuni punti essenziali.
• "La fame è controllata da circuiti neuroendocrini ridondanti che mantengono l’equilibrio metabolico.
• La fame omeostatica è innescata dalla privazione del cibo e coinvolge segnali neuroendocrini, endocrini e metabolici che trasmettono il bisogno di mangiare.
• Al contrario, la fame edonica si verifica in assenza di un bisogno calorico acuto. Aumentando la disponibilità di cibo, l’agricoltura ha favorito la fame edonica rispetto alla fame omeostatica.
• La composizione e la funzione del microbiota intestinale possono influenzare i circuiti della fame; tuttavia, il loro esatto ruolo nel controllo dell’assunzione di cibo resta da stabilire.
• Le nuove conoscenze sulla fisiologia della fame offrono nuovi possibili bersagli terapeutici per modulare l’assunzione di cibo in condizioni patologiche, tra cui l’obesità e l’anoressia nervosa".
Esistono quindi 2 tipi di "fame", quella legata alla sopravvivenza (omeostatica) e quella legata al piacere (edonica), in cui empiricamente il nostro organismo impara ad abbinare a certi sensi (oltre al gusto, anche la consistenza, l'odore, la vista, persino il rumore) la facilità nel reperire calorie che vengono accumulate per periodi di carestia, che normalmente non sono più presenti come per i nostri avi. La prima si blocca quando mangiamo abbastanza, la seconda può manifestarsi anche in assenza di un vero bisogno, stimolando le stesse vie della dipendenza, ed è particolarmente indotta dalla dieta di tipo occidentale.
Anche il microbiota è coinvolto nella regolazione dell'appetito.
La produzione di acidi grassi a catena corta (SCFA) a partire dalla fibra agisce sul nervo vago e poi sull'ipotalamo tramite l'asse intestino-cervello.
I batteri inoltre influenzano organi e ormoni che modulano appetito, sazietà e bilancio energetico.
La permeabilità intestinale agisce negativamente sulla sensibilità leptinica, influenzando così spesa energetica, glicemia e appetito. La fibra aumenta gli ormoni della sazietà (GLP1, leptina e PYY), modula l'insulina mentre riduce la grelina (ormone che stimola la fame, oressizzante, e riduce la spesa energetica).
Il propionato riduce la fame edonica agendo direttamente sui circuiti di ricompensa mentre l'acetato stimola la sazietà oltrepassando la barriera ematoencefalica e inibendo i neuroni AgRp.
La modulazione dell'appetito, nonostante non sia completamente compresa, rimane un fondamentale tassello nella lotta all'obesità e alle patologie correlate.
Aggiornamento 24/2/2025
Nel modello animale una dieta ad alto indice glicemico (HIG) in caso di antibiotici fa piazza pulita dei batteri buoni, aumentando i catttivi come i Proteobacteria, mentre una dieta a basso indice glicemico (LIG) attenua la disbiosi e la perdita di specie amiche dell'intestino (Bacteroidota e Firmicutes). Si rileva inoltre iperplasia delle cellule del colon, quindi più rischio tumorale. I topi HIG muoiono dopo alcuni mesi per malattie intestinali, a dimostrare l'importanza del microbiota (e della dieta corretta). I topi LIG hanno una sopravvivenza simile a quella dei non trattati.
Parlatemi ancora dell'inutilità della dieta quando si prendono farmaci.
Aggiornamento 7/5/2025
Nel modello animale la dieta occidentale ha un effetto deleterio sul microbiota dopo la somministrazione di antibiotici. Invece una dieta ricca in fibre di tipo mediterraneo favorisce il ripristino dell'eubiosi (un microbiota normale).
I batteri che seguono la western diet sono più suscettibili alle infezioni come la salmonella, non avendo la protezione dei batteri buoni.
L'uso degli antibiotici viene paragonato a un incendio che devasta una foresta; la dieta permette la ricrescita o meno degli alberi. La dieta mediterranea permette una ricrescita velocizzata delle specie buone, riducendo il rischio di reinfezioni, di necessità di nuovi cicli e di resistenza agli antibiotici, di malattie legate a un microbiota alterato.
"Sono arrivato alla conclusione che il cibo può avere proprietà medicinali", ha affermato Chang, uno dei ricercatori. "In effetti, penso che il cibo possa essere prescrittivo, perché in ultima analisi possiamo decidere quali componenti alimentari influenzano quali popolazioni e funzioni del microbioma intestinale.
I nostri dati mettono in discussione il diffuso entusiasmo per il trapianto di microbiota fecale (FMT) come strategia per affrontare la disbiosi e dimostrano che specifici interventi dietetici sono, come minimo, un prerequisito essenziale per un FMT efficace e possono rappresentare un'alternativa più sicura, più naturale e meno invasiva."
Aggiornamento 2/9/2025
L'aumento di incidenza di tumori al colon retto nella popolazione giovane riscontrato nel ventennio 2000-2020 può essere dovuto, tra le altre cose, a una particolare sostanza rilasciata dal microbiota, la colibactina. I batteri maggiormente responsabili sono alcuni ceppi di E. coli (chiamati pks+), ma anche altre enterobatteriacee sono capaci di produrla.
Questa sostanza ha potere mutageno, ossia induce cambiamenti nel DNA. Se questi cambiamenti riguardano meccanismi di controllo del ciclo cellulare, si induce il tumore.
Una dieta di tipo occidentale, low carb e bassa in fibre, promuove la crescita di questi ceppi e così il tumore intestinale. È per questo sempre opportuno avere una dieta con un quantitativo adeguato di fibre, cosa che i nostri giovani spesso trascurano in favore di alimenti raffinati e privati del loro contenuto naturale del substrato di crescita per i batteri buoni.
Aggiornamento 18/10/2025
Sono state rilasciate linee guida sulla gestione della stitichezza cronica, problema che affligge tante persone.
Il documento invita a usare:
💊 i supplementi di fibra, in particolare di psillio, che aumenta la frequenza e migliora la consistenza; l'inulina invece ammorbidisce la consistenza ma non aumenta la frequenza.
Le fibre possono aumentare la flatulenza e il gonfiore, quindi dovrebbero essere introdotte gradualmente e accompagnate da incremento dell'acqua.
🦠 I probiotici possono avere un impatto clinico positivo, non è però facile individuare ceppi migliori di altri. In generale possono ridurre la flatulenza e migliorare alcuni aspetti della qualità della vita. Quelli multiceppo ammorbidiscono le feci. Bacillus coagulans Unique IS-2 riduce il dolore. Provare un prodotto per un mese può essere consigliabile. Sui simbiotici non ci sono dati di efficacia.
💊 Il magnesio ossido può dare benefici clinici, sia nella frequenza che nella consistenza. Migliorano anche il confort e il gonfiore e il senso di svuotamento. Se prendete magnesio in questa forma ricordatevi quindi che non viene assorbito, ma serve solo ad aiutare l'evacuazione.
🥝 Il kiwi riduce il dolore addominale. Se ne possono consumare 2 o 3 al giorno. Può essere preferito allo psillio se si soffre di gonfiore. La senna non appare efficace nelle metanalisi.
🥖Il pane di segale può aumentare la frequenza, ma peggiorare alcuni sintomi.
🚰 Anche l'acqua ad alto contenuto di sali minerali può aiutare.
Non si sono fatte raccomandazioni sulla dieta in generale per mancanza di dati.
Aggiornamento 14/11/2025
L'alterazione del microbiota in gravidanza e nelle prime fasi di vita può essere un fattore ambientale di sviluppo dell'autismo, che ha comunque una base prevalentemente genetica. I batteri intestinali sono importanti perché modulano lo sviluppo del sistema nervoso, in particolare sinaptogenesi, eliminazione delle sinapsi in più (nell'autismo possono essere presenti "eccessi" di sinapsi che complicano la trasmissione) e instaurazione e maturazione funzionale della barriera ematoencefalica.
Questa modulazione avviene principalmente tramite SCFA, prodotti dalla fermentazione delle fibre, che agiscono sul BDNF, sull'immunità, sull'infiammazione, sull'espressione, genica, e anche in gravidanza oltrepassano la placenta per svolgere il loto ruolo.
Anche la componente infiammatoria dei batteri "cattivi" può giocare un ruolo.
Una dieta ricca in fibra ed eventualmente probiotici possono aiutare ad avere un microbiota in ordine e quindi favorire il corretto neurosviluppo.
Aggiornamento 27/11/2025
Diversi lavori dimostrano l'utilità delle fibre per le persone con insufficienza renale.
La fibra infatti favorisce la proliferazione dei batteri buoni che contrastano i patogeni, riducendo la produzione di tossine uremiche e il loro passaggio nel sangue, grazie alla minore permeabilità intestinale. Anche l'infiammazione basale si riduce.
Le fibre migliori sono l'amido resistente e i fruttooligosaccaridi, utili per i bifidobatteri e i lattobacilli. La malattia renale cronica è particolarmente legata all'intestino e la sua cura, con alimentazione e eventuale integrazione sapiente e mirata, può ridurre la progressione.
Aggiornamento 6/1/2026
Gli HMO sono gli zuccheri presenti nel latte materno e che oggi è possibile assumere come integratore.
Le loro funzioni sono molteplici. La principale è di nutrire la flora buona, in particolare i bifidobatteri, che dovrebbero abbondare nel microbiota dei nostri bambini, favorendo la produzione di SCFA (effetto prebiotico).
Oltre a questo, modulano la funzione di barriera, favorendo l'assorbimento dei nutrienti, modulano l'immunità, contrastando i batteri patogeni, supportano il neurosviluppo e agiscono riducendo l'infiammazione.
Gli HMO sono particolarmente importanti nella prevenzione di diverse malattie allergiche, tra cui dermatite atopica, asma, rinite, allergie alimentari. Lo fanno modulando il sistema immunitario, le citochine e le barriere intestinali, nasali ed epidermiche.
Anche i polifenoli presenti nei vegetali hanno un effetto simile. Quando una mamma che allatta assume queste sostanze, potenzia gli effetti benefici degli HMO e si abbassa il rischio di allergie. L'incremento della prevalenza di queste malattie è legata anche a una bassa qualità alimentare e al ridotto allattamento, che si ripercuotono sul microbiota, modulatore della tolleranza verso gli allergeni.
Aggiornamento 8/3/2026
La fibromialgia è una malattia che può diventare invalidante e fino a qualche anno fa non veniva neanche riconosciuta. Le terapie farmacologiche non hanno grossa efficacia.
Recentemente si è accertato il legame con un microbiota alterato, ma manca ancora la conferma sperimentale sull'efficacia delle terapie. In ogni caso è evidente il coinvolgimento dell'asse intestino-immunità-cervello.
Infatti il trapianto di batteri da persone con fibromialgia nei topi porta alle alterazioni negli animali, indicando un nesso causale tra il microbiota e la patologia.
Sono allo studio quindi l'efficacia del trapianto e della dieta. Infatti l'alimentazione è uno dei primi modulatori del microbiota, per questo i ricercatori indicano che una dieta salutare, ricca di alimenti vegetali e povera di grassi cattivi e zuccheri possa migliorare la condizione delle persone fibromialgiche.
Gli altri interventi allo studio sono il naltrexone a basso dosaggio e la stimolazione transcranica a corrente continua domiciliare.
Aggiornamento 9/3/2026
Nelle indicazioni della WGO (World Gastroenterology Organization) i probiotici (e i prebiotici, ossia la fibra) sono utili in diverse situazioni.
Le varie specie collaborano tramite diversi meccanismi per favorire la salute. Supportarli con una dieta ricca in fibre è ugualmente fondamentale. Quali sono i benefici e i meccanismi d'azione?
"🩺 Benefici immunologici
• Attivano i macrofagi locali per aumentare la presentazione dell'antigene ai linfociti B e aumentare la produzione di immunoglobuline A (IgA) secretorie sia a livello locale che sistemico
• Modulano i profili citochinici
• Inducono tolleranza agli antigeni alimentari
🫀• Benefici non immunologici
• Digeriscono il cibo e competono per i nutrienti con i patogeni
• Alterano il pH locale per creare un ambiente locale sfavorevole ai patogeni
• Producono batteriocine per inibire i patogeni
• Eliminano i radicali superossido
• Stimolano la produzione di mucina epiteliale
• Migliorano la funzione della barriera intestinale
• Competono per l'adesione con i patogeni
• Modificano le tossine derivate dai patogeni
🥬Prebiotici
• Effetti metabolici: produzione di acidi grassi a catena corta, assorbimento di ioni (Ca, Fe, Mg)
• Migliorano l'immunità dell'ospite (produzione di IgA, modulazione delle citochine, ecc.)".
Si parla esplicitamente di modulazione dell'immunità, alla faccia di chi vi dice che "potenziare" il sistema immunitario è una fesseria. Noi dobbiamo agire in modo da migliorare la sua risposta, che, se eccessiva, può portare ad autoimmunità, ma proprio il fatto di "modulare", ossia non permettere l'eccessiva attivazione ma allo stesso tempo avere una corretta risposta difensiva, è la chiave per la salute.
I prebiotici agiscono sulla flora batterica intestinale aumentando il numero o l'attività dei batteri benefici. Ciò può comportare una riduzione della popolazione di microrganismi potenzialmente patogeni o una riduzione delle attività metaboliche potenzialmente dannose del microbiota ospite. I prebiotici possono anche influire sulla funzione immunitaria.
"I ceppi probiotici possono mediare gli effetti sulla salute attraverso uno o più dei diversi meccanismi identificati. I probiotici possono influenzare l'ecosistema intestinale influenzando i meccanismi immunitari della mucosa, interagendo con microbi commensali o potenzialmente patogeni, generando prodotti metabolici finali come gli acidi grassi a catena corta e comunicando con le cellule ospiti attraverso la segnalazione chimica (vedi figura). Questi meccanismi possono portare all'antagonismo di potenziali patogeni, a un miglioramento dell'ambiente intestinale, al rafforzamento della barriera intestinale, alla downregulation dell'infiammazione e alla upregulation della risposta immunitaria nei confronti degli antigeni. Si ritiene che questi fenomeni siano responsabili degli effetti più benefici, tra cui la riduzione dell'incidenza e della gravità della diarrea, che è uno degli usi più ampiamente riconosciuti dei probiotici".
Senza pretendere che possano essere infallibili, molte patologie legate all'intestino direttamente o indirettamente possono migliorare con specifici ceppi batterici.
In particolare:
Lactobacillus rhamnosus GG, Lactobacillus reuteri DSM 17938, L. reuteri ATCC, Lactobacillus rhamnosus HS111, L. acidophilus HS101, Bifidobacterium bifidum sono utili nella candosi orale.
Lactobacillus paracasei B 21060, L. rhamnosus GG, Saccharomyces boulardii CNCM I-745, Enterococcus faecium SF68 nella diarrea acuta negli adulti.
L. casei DN114, L. bulgaricus, Streptococcus thermophilus, Lactobacillus acidophilus CL1285, L. casei, Lactobacillus rhamnosus GG, Saccharomyces boulardii CNCM I-745, Lactobacillus reuteri DSM 17938, il mix Lactobacillus acidophilus NCFM,L. paracasei Lpc-37, Bifidobacterium lactis Bi-07, B. lactis Bl-04, il mix Bifidobacterium bifidum W23, B. lactis W18, B. longum W51, Enterococcus
faecium W54, Lactobacillus acidophilus W37 and W55, L. paracasei W72, L. plantarum W62, L. rhamnosus W71, L. salivarius W24, il mix Lactobacillus rhamnosus GG, L. acidophilus La5, B. animalis subsp. lactis BB-12, il mix Lactobacillus acidophilus, Lactobacillus plantarum, Lactobacillus casei, Lactobacillus delbrueckii subspecies bulgaricus, Bifidobacterium breve, Bifidobacterium longum, Bifidobacterium infantis, Streptococcus salivarius subsp. thermophilus nella diarrea indotta da antibiotico.
Lactobacillus acidophilus CL1285 e L. casei LBC80R, Saccharomyces boulardii CNCM I-745, Lactobacillus acidophilus NCFM, L. paracasei Lpc-37, Bifidobacterium lactis Bi-07 e B. lactis Bl-04, oligofruttosio nella prevenzione e trattamento del C. difficile.
Lactobacillus rhamnosus GG, anche insieme al B. animalis subsp. lactis BB-12, Lactobacillus reuteri DSM 17938 e L. reuteri ATCC, Bacillus clausii (Enterogermina), Saccharomyces boulardii CNCM I-745, il kefir coadiuvano l'eradicazione di H. pylori.
Lactobacillus acidophilus LAC-361 e Bifidobacterium longum BB-536, il mix Lactobacillus acidophilus, Lactobacillus plantarum, Lactobacillus casei, Lactobacillus delbrueckii subspecies bulgaricus, Bifidobacterium breve, Bifidobacterium longum, Bifidobacterium infantis, Streptococcus salivarius subsp. thermophilus, Lactobacillus acidophilus LA-5 insieme a B. animalis subsp. lactis BB-12 sono efficaci per prevenire la diarrea associata a radioterapia.
Il mix Lactobacillus casei, L. rhamnosus, Streptococcus thermophilus, Bifidobacterium breve, L. acidophilus, B. longum, and L. bulgaricus, più FOS e yogurt arricchito con Lactobacillus acidophilus LA-5 insieme a B. animalis subsp. lactis BB-12 migliorano la MASLD.
Bifidobacterium bifidum MIMBb75, Lactobacillus plantarum 299v, Escherichia coli Nissle, Bifidobacterium infantis 35624, Saccharomyces boulardii CNCM I-745 e svariati altri mix sono utili nell'IBS.
Lactobacillus reuteri DSM 17938, Inulina e FOS, il mix Lactobacillus paracasei (Lpc-37), L. rhamnosus (HN001), L. acidophilus (NCFM) e Bifidobacterium lactis (HN019), Lactococcus lactis subsp. cremoris FC e Lactobacillus casei Shirota sono efficaci nella costipazione funzionale.
Nella malattia diverticolare non complicata i ceppi efficaci sono Lactobacillus casei subsp. DG, Lactobacillus paracasei B21060 e il mix Bifidobacterium lactis LA 304, L. salivarius LA 302, L. acidophilus LA 201.
Lactobacillus casei strain Shirota, Lactobacillus gasseri OLL2716 e Bifidobacterium breve Bif195 riducono i danni intestinali da antinfiammatori.
Clostridium butyricum Miyairi e la formula DeSimone sono indicati nella prevenzione e mantenimento della remissione della pouchite in caso di RCU. Tale formula, insieme al E. coli Nissle, funziona anche per indurre la remissione nella colite ulcerosa.
Lo yogurt, Lactobacillus acidophilus DDS-1, Bifidobacterium longum BB536 insieme a Lactobacillus rhamnosus HN001, Pediococcus acidilactici CECT 7483 insieme a Lactobacillus plantarum CECT 7484 e L. plantarum CECT 7485 aiutano nei confronti dell'intolleranza al lattosio.
A livello pediatrico:
Nella gastroenterite acuta i probiotici sono utili in generale. I più utili sono però L. rhamnosus GG, S. boulardii, L. reuteri DSM 17938, B. lactis B94 + inulina, il mix B. lactis Bi-07, L. rhamnosus HN001 e L. acidophilus NCFM. Molti sono efficaci anche nella diarrea associata ad antibiotici.
Per contrastare quella associata a C. difficile il migliore è S. boulardii, così come l'infezione da H. pylori. Molti sono utili anche per prevenire l'enterocolite necrotizzante.
Per ridurre le coliche del lattante sono indicati L. reuteri DSM 17938, B. lactis Bb12, vivomixx.
I migliori per l'IBS/dolore addominale funzionale sono L. reuteri DSM 17938 e L. rhamnosus GG.
Nella NAFLD (fegato grasso) i probiotici sono molto utili, sia lattobacilli che bifidi, ma non ci sono ancora dati precisi sui ceppi.
Oltre a queste, si è accertato il loro potenziale nelle malattie extraintestinali, essendo queste spesso correlate con un asse intestinale. "Numerosi studi hanno dimostrato che i probiotici possono ridurre la vaginosi batterica, prevenire la dermatite atopica nei neonati, ridurre i patogeni orali e la carie dentale e ridurre l'incidenza e la durata delle comuni infezioni delle vie respiratorie superiori. Il beneficio netto dei probiotici durante il periodo perinatale nella prevenzione delle malattie allergiche ha portato l'Organizzazione Mondiale delle Allergie a raccomandare l'uso di probiotici durante la gravidanza, l'allattamento e lo svezzamento nelle famiglie ad alto rischio di malattie allergiche. Probiotici e prebiotici sono inoltre in fase di sperimentazione per la prevenzione di alcune manifestazioni della sindrome metabolica, tra cui sovrappeso, diabete di tipo 2 e dislipidemia."
I prodotti commerciali devono essere affidabili e certificati perché purtroppo, non avendo la purezza e i controlli dei farmaci, possono non soddisfare le esigenze. Una controindicazione sicura è l'uso in persone con sistema immunitario compromesso.
Aggiornamento 29/3/2026
Gli antibiotici sono farmaci salvavita ma in questi anni, tra uso veterinario e abuso medico, hanno determinato danni. Il loro uso eccessivo sembra associato con aumento del rischio di diabete, di aumento di peso, di infezioni intestinali, autoimmunità e in generale con condizioni legate alla disbiosi, ossia l'alterazione del microbiota intestinale e non solo. Anche la nostra alimentazione spesso troppo ricca di alimenti impoveriti dalla fibra concorre alla disbiosi.
Uno studio pubblicato su Nature Medicine ha mostrato che un ciclo di antibiotici lasciare alterazioni del microbiota visibili fino a 8 anni dopo, con riduzione nella varietà delle specie.
Nel breve periodo si osservano riduzioni delle specie microbiche in generale ma arricchimento dei patogeni opportunisti, E. coli, aumentato rischio di infezione da C. difficile e dei geni legati alla resistenza antibiotica.
Studi precedenti hanno mostrato che la dieta e i probiotici, cronicamente ma in particolare durante la somministrazione di antibiotici, possono ridurre le alterazioni.
Aggiornamento 21/4/2026
Gli estrogeni sono ormoni che intervengono in diversi aspetti della vita, in particolare delle donne.
Questi ormoni finiscono nell'intestino in forma inattivata, dove vengono metabolizzati dai batteri.
A seconda del nostro microbiota possono essere metabolizzati e riassorbiti in forma nuovamente attiva, alterando la fisiologia del corpo. Nelle società industrializzate, dove si assumono meno fibre alimentari e aumentano i bambini non allattati al seno ma con latti artificiali, si riscontra un eccesso di batteri che favoriscono un eccesso di estrogeni, con tutte le implicazioni sulla fisiologia dell'organismo.
"Questi risultati dimostrano l'impatto cruciale degli stili di vita industrializzati, compreso l'allattamento artificiale, sulla capacità microbica di influenzare i livelli sistemici di estrogeni, con implicazioni per la storia di vita, la biologia riproduttiva e le malattie associate agli estrogeni, incluso il cancro."
Altre condizioni di salute potenzialmente correlate con eccesso di estrogeni sono obesità, infertilità, sindrome metabolica, endometriosi, sindrome dell'ovaio policistico, malattie cardiovascolari e disfunzioni sia cognitive che riproduttive. Una dieta ricca in fibra e un microbiota in ordine sono notoriamente associati a minore rischio e miglior gestione di queste patologie.
Aggiornamento 14/5/2026
Se la futura mamma in gravidanza assume certe verdure sane ma dal sapore sgradevole per i bambini (è normale che non gradiscano certi sapori perché hanno molta più sensibilità gustativa degli adulti)